Poruchy metabolizmu lipidov patria k najčastejšie sa vyskytujúcim metabolickým ochoreniam charakterizovaným zmenenou koncentráciou lipidov a lipoproteínov v krvi. Dôležitá je preto prevencia.
Rizikové faktory aterosklerózy delíme na ovplyvniteľné a neovplyvniteľné. Medzi ovplyvniteľné patria predovšetkým: vysoká hladina lipidov a LDL cholesterolu v krvi, nadváha a obezita, fajčenie, hypertenzia, stres a nadmerná konzumácia alkoholu. Zdravý životný štýl a pravidelný skríning rizikových faktorov je základným predpokladom zníženia rizík aterosklerózy.
Z pohľadu možného rozvoja ischemických ochorení kardiovaskulárneho systému by pravidelný skríning mal byť realizovaný u mužov vo veku od 45 rokov, resp. u osôb, u ktorých boli opakovane zaznamenané zvýšené normálne hodnoty krvného tlaku (130 až 140 mm Hg pre sTK, resp. 80 až 90 mm Hg pre dTK).
Artériová hypertenzia je ochorenie prejavujúce sa zvýšenými hodnotami krvného tlaku, ktoré presahujú normálne hodnoty. Artériová hypertenzia je najčastejším kardiovaskulárnym ochorením. Predstavuje tiež závažný rizikový faktor pre ďalšie kardiovaskulárne ochorenia, predovšetkým ischemickú chorobu srdca, srdcové arytmie, obzvlášť fibriláciu predsiení, srdcové zlyhávanie a cievne mozgové príhody.
Hypertenzia je typickou civilizačnou chorobou, chorobou nesprávneho životného štýlu. Môžu sa uplatňovať aj genetické vplyvy, ale v menšej miere ako nesprávne vzorce chovania. Patrí sem neprimeraná výbušnosť, snaha stihnúť čo najviac a v čo najkratšom čase, nedostatok času na relaxáciu, málo fyzickej aktivity, málo spánku, veľa jedla, najmä rýchleho občerstvenia, nepravidelné stravovanie a veľa soli v potrave, fajčenie, zvýšená telesná hmotnosť. Ide o tzv. esenciálnu hypertenziu.
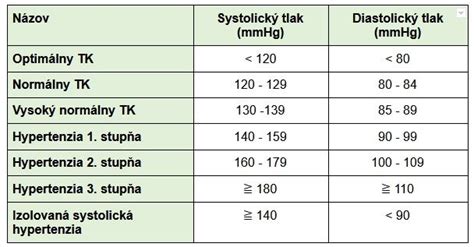
Magnézium je možné použiť aj ako adjuvantnú liečbu artériovej hypertenzie, koronárnej choroby srdca, arytmií a metabolických porúch. Pri rozvoji a progresii artériovej hypertenzie hrá kľúčovú úlohu dysfunkcia endotelu. Magnézium ovplyvňuje hladkú svalovinu ciev cez metabolizmus oxidu dusnatého. Magnézium je prirodzený blokátor kalciových kanálov. Nejde však o efekt kalciových blokátorov. Magnézium znižuje systémovú vaskulárnu rezistenciu cestou endogénnych systémov a cez systémy exogénne.
Artériová hypertenzia je tiež najčastejším problémom v gravidite a v dnešnej dobe komplikuje 6 až 8% gravidít. Magnézium sa po perorálnom príjme vstrebáva v tenkom čreve (pasívny prenos) a hrubom čreve (aktívny prenos).

Klinicky sa môže prejavovať rozvojom stabilnej námahovej angíny pektoris alebo klaudikáciami. Alternatívne sa môže po prvýkrát klinicky prejavovať oveľa dramatickejšie, napr. akútnym koronárnym syndrómom alebo cievnou mozgovou príhodou.
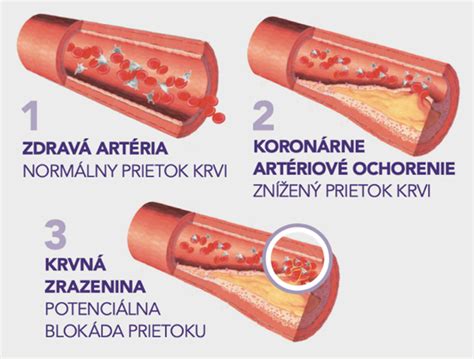
Z patologického hľadiska ide o chronickú zápalovú reakciu, v dôsledku ktorej sa v poškodenej arteriálnej stene ukladajú lipidy (predovšetkým cholesterol) a ďalšie komponenty. Tie vedú ku vzniku tzv. aterosklerotických plakov, ktorých jadro tvoria makrofágy, zmenené bunky hladkej svaloviny a tzv. fibrózna čiapka.
V prípade antidyslipidemickej liečby statínmi teda dochádza k poklesu produkcie koenzýmu Q10 s následnými prejavmi jeho deficitu. Pri liečbe statínmi je preto optimálne súbežné substituovanie koenzýmu Q10.

Bežné dávkovanie koenzýmu Q10 je 30 až 60 mg/deň. Pri liečbe statínmi a rôznych typoch kardiomyopatií sa substituuje 60 až 100 mg koenzýmu Q10 1- až 2-krát denne. V prípade podávania 1-krát denne sa preferuje ranná dávka súbežne s príjmom potravy, ktorá obsahuje aj tuk.
Omega-3 mastné kyseliny sú schopné aktivovať jadrové receptory PPAR, čo vedie k poklesu hladiny triglyceridov. Pokles hladiny triglyceridov má priaznivý vplyv na veľkosť častíc LDL v zmysle zníženia podielu malých denzitných častíc, ktoré zhoršujú prognózu aterosklerózy. Omega-3 mastné kyseliny pôsobia taktiež protektívne na cievny endotel, majú protizápalové a antitrombogénne účinky. Suplementácia omega-3 mastných kyselín je vhodným doplnkom k liečbe statínmi, nakoľko dokážu podporiť ich účinok a zlepšiť lipidový profil pacienta.

Rastlinné steroly (fytosteroly) a ich saturované deriváty stanoly (predovšetkým sitosterol, kam-pesterol a stigmasterol) kompetitívne inhibujú mechanizmus prenosu cholesterolu cez črevnú membránu. Mechanizmus zníženia absorpcie cholesterolu spočíva vo formovaní sterolových miciel v črevnom trakte. V týchto micelách sú zastúpené fytosteroly spolu s cholesterolom. Príjem fytosterolov zároveň znižuje aj množstvo LDL cholesterolu o 10 až 15%, pravdepodobne mechanizmom zmnoženia LDL receptorov. V rámci bežného stravovania je príjem fytosterolov na úrovni asi 200 až 400 mg.
Fermentovaná červená ryža je produktom fermentácie kvasinky (Monascus purpureus), ktorá rastie na ryži. Kvasinka produkuje 13 rôznych monakolínov, predovšetkým monakolín K.
Monakolín K inhibuje aktivitu enzýmu HMG-CoA reduktáza, čo vedie k zníženiu tvorby cholesterolu de novo. Pri použití na podporu znižovania hladiny cholesterolu v krvi je možné kombinovať monakolín K s fytosterolmi.
Homocysteín je neesenciálna aminokyselina vznikajúca pri metabolizme metionínu. Nedostatok vitamínov B6, B12 a kyseliny listovej je častou príčinou hyperhomocysteinémie. U pacientov s vyššími hladinami homocysteínu (nad 10 mmol/l) je odporúčaná úprava stravy so zvýšením obsahu vitamínov B6, B12 a kyseliny listovej.
Vyšší príjem magnézia je spojený s nižším rizikom vzniku vysokého krvného tlaku, mozgovej príhody a koronárnej choroby srdca. Hypomagneziémia, hyperfosfatémia a hyperkalciémia sú spojené s vyšším výskytom vzniku srdcového zlyhania u pacientov s aterosklerózou. Dôslednou suplementáciou magnézia možno oddialiť vznik uvedených ochorení.
Atriálna fibrilácia (AFIB) predstavuje rastúci a naliehavý problém zdravia obyvateľstva. AFIB je celosvetovo najrozšírenejšie ochorenie srdcového rytmu a čísla stále narastajú.
Po 55. roku života by mala byť pravidelná domáca detekcia prítomnosti atriálnej fibrilácie vykonávaná súbežne s meraním TK. Riziko prítomnosti AFIB sa zvyšuje po 55. roku života. Nebezpečenstvo predstavuje už v paroxyzmálnom (záchvatovitom) štádiu, kedy je malá pravdepodobnosť jej zaznamenania pri kontrole u lekára.
Domáce meranie krvného tlaku je možná alternatíva 24-hodinového merania TK, ktorá sa môže použiť pri stanovení diagnózy aj manažmente hypertenzie. Meranie krvného tlaku v domácom prostredí by malo spĺňať všetky kritériá merania tlaku v zdravotníckych zariadeniach. Najnovšie prístroje majú integrovanú technológiu, ktorá zabezpečí opakované meranie krvného tlaku na jedno spustenie prístroja. Uvedená technológia sa zvykne označovať ako MAM. Princípom je realizácia 3 až 4 meraní s následným vylúčením chybných meraní a vypočítaním váženého priemeru relevantných meraní. V prípade, ak tlakomer poskytuje aj iné výsledky, je potrebné zaznamenať aj tie.
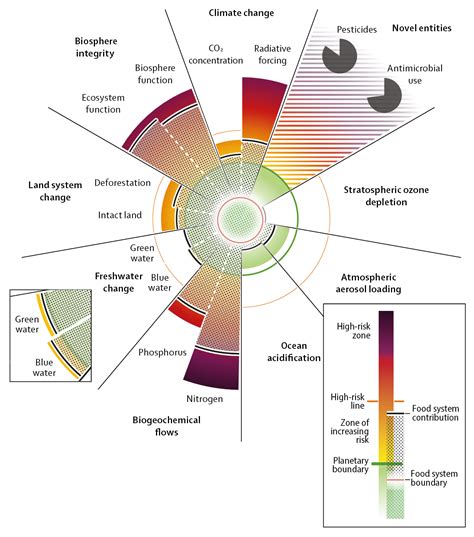
Chronické ochorenie obličiek postihuje približne 10 % dospelej populácie. Rastlinne orientovaná strava a obmedzenie pridaných cukrov a tukov v rámci planetárnej diéty EAT-Lancet boli spojené so zníženým rizikom chronického ochorenia obličiek.
„Vyššia miera dodržiavania planetárnej diéty EAT-Lancet bola významne spojená so zníženým rizikom vzniku chronického ochorenia obličiek. Kľúčovou spoločnou črtou týchto stravovacích vzorcov je dôraz na vyšší príjem zeleniny, ovocia a orechov a znížený príjem červeného mäsa - zložiek, ktoré boli v predchádzajúcich štúdiách konzistentne spájané s nižším rizikom chronického ochorenia obličiek. Osobitým znakom diéty EAT-Lancet je jej špecifické obmedzenie pridaných cukrov a tukov, čo môže ďalej znižovať riziko pre obličky prostredníctvom modulácie zápalových procesov a oxidačného stresu.“
Ide o prednostné zaradenie rastlinných potravín (až 85 percent) a obmedzenie živočíšnych produktov. Odporúča jesť veľa zeleniny, ovocia, celozrnných výrobkov, strukovín, orechov a semienok. S mierou by sme mali konzumovať ryby a morské plody, malé porcie hydiny a vajec a veľmi obmedzene červené mäso - maximálne 15 gramov denne.
Chronické ochorenie postihuje približne 7-10% detskej populácie, prináša so sebou bolesť, liečebné procedúry a strach z nich, často obmedzenie pohybu, diétne opatrenia, separáciu pri hospitalizácii, izoláciu od rovesníkov, narušenie denného režimu, zmenené správanie rodičov pri strachu o dieťa a niekedy aj pocity ohrozenia vlastného života a výhľadov do budúcnosti - všetko s rôznou mierou závažnosti podľa veku dieťaťa aj druhu ochorenia. Je preto veľmi dôležité, aby rodičia vedeli zvládnuť svoj vlastný stres. Stres, ktorý prežívajú rodičia, dokáže negatívne ovplyvniť proces liečby, ako aj jej úspešnosť u dieťaťa.
Chronická choroba ovplyvňuje identitu dieťaťa. U týchto detí bol zaznamenaný vyšší výskyt depresií a stresu. Zdrojom stresu sú tiež rôzne spôsoby liečby (injekčná aplikácia lieku, nejaký vážnejší chirurgický zákrok, hospitalizácie v nemocnici alebo napríklad dodržiavanie diétneho režimu).
Vek, v ktorom dieťa ochorie chronickou chorobou, je veľmi významný s ohľadom na to, ako tento fakt má šancu zvládnuť z vývinového hľadiska dieťa i jeho rodina. Každé životné obdobie nesie so sebou isté vývinové potreby. Choroba s nimi môže interferovať, ísť proti nim, zabraňovať ich uspokojovaniu. Je preto nesmierne dôležité snažiť sa tieto prirodzené potreby dieťaťa uspokojovať na možné maximum tak, aby nebol vývin dieťaťa zabrzdený, prípadne vážnejšie narušený.
Dojča (0 - 1 rok) Má základnú potrebu utvorenia pevného vzťahu k matke/rodičom, získať pocit bazálnej istoty. V prípade separácie dieťaťa (hospitalizácia bez sprevádzajúcej osoby) môže k rozvoju tzv. anaklitickej depresie, kedy dieťa po plačlivom období upadá do apatie a stráca záujem o okolie. Separačná úzkosť u týchto detí môže pretrvať až do školského veku. Dojčatá sú tiež veľmi citlivé na senzorickú a pohybovú depriváciu. Pri dlhšej hospitalizácii môže dôjsť aj k vývinovému regresu či spomaleniu vývinového tempa, obzvlášť ak nie je trvalo prítomná sprevádzajúca osoba. Z hľadiska zvládanie choroby je preto v dojčenskom veku najdôležitejšie maximálne obmedziť nevyhnutnú separáciu dieťaťa od rodiny a dôsledne zavádzať stimulačné programy.
Batoľa (1 - 3 roky) V tomto veku ešte pretrváva separačnú úzkosť a strach z cudzích ľudí. Ľahko vznikajú i fóbie, predovšetkým všeobecne strach z „ľudí v bielom“. Dieťa tieto strachy ovláda len veľmi ťažko, nemá k nim ešte vybudované príslušné obranné mechanizmy. Aj z tohto dôvodu je silne odporúčané odložiť všetky operačné výkony na čo najneskoršiu dobu. Pre tento vek je typická značná pohybová aktivita. Pohybové obmedzenia potom deti znášajú dosť zle. Podľa Eriksonových vývinových štádií je základným vývinovým konfliktom tohto obdobia snaha o autonómiu (JA SÁM) a hroziace pocity hanby, keď sa niečo nepodarí. Choroba však znamená zvýšenie závislosti dieťaťa na dospelých a obmedzenie možnosti autonómneho rozhodovania. U batoliat je preto veľmi dôležité dbať na ich aktivizáciu, vytvoriť im aj v nemocnici dostatok priestoru pre autonómiu, ale tiež zároveň pevne stanoviť hranice správania.
Predškolský vek (3 - 6 rokov) U predškolákov sa zvyšuje potreba porozumieť svetu i vlastnému telu. Pretože myslenie je magické, pri bohatej fantázii môžu ľahko vzniknúť pocity viny. Ak zdravotné ťažkosti nie sú pre dieťa dosť zreteľné a jasné, môže vnímať lekársky zákrok napr. ako trest za zlé správanie. Vysvetľovanie a dostatočné informovanie dieťaťa je preto v predškolskom veku už nevyhnutné. Dieťa obvykle už dobre komunikuje a vďaka symbolickej hre je možná aj priama príprava dieťaťa na zákrok či hospitalizáciu. Stále je veľmi dôležitý kontakt dieťaťa s rodinou počas hospitalizácie. Treba mať na pamäti aj možné emočné regresy (zvýšenú plačlivosť, hnev, zúrivosť …) a možnosť vzniku fóbií (z bielych plášťov, z pichania ihly…).
Mladší školský vek (6 - 11 rokov) Deti sa veľmi snažia o výkon v škole i mimo nej a často súperia s inými deťmi. V prípade opakovaného zlyhávania môžu vzniknúť aj celoživotné pocity menejcennosti. Tie hrozia prevažne u detí so zmyslovým, telesným alebo mentálnym postihnutím, ale tiež v situáciách, keď únava, opakované absencie v škole, ťažkosti koncentrácie pozornosti alebo vedľajšie účinky liekov pri chronickom ochorení dieťaťa znižujú jeho výkonnosť. Významnou motiváciou pre dieťa v tomto období je možnosť zlepšiť svoju výkonnosť a stať sa zdatnejším. Dieťaťu môže pomôcť napr. identifikácia s nejakým hrdinom, ktorým môže byť lekár, či iné dieťa. Nesmierne dôležitá pre deti v tomto veku je podporná rovesnícka skupina. Aj u dlhšie hospitalizovaného dieťaťa alebo dieťaťa s individuálnym študijným plánom predstavuje príležitosť ku kontaktom s ostatnými deťmi, čo je nevyhnutné pre rozvoj sociálnych zručností, osvojovanie sociálnych rolí.
Puberta (11 - 15 rokov) Dieťa (áno, ešte stále dieťa) si potrebuje v tomto období vytvoriť jasnú a stabilnú identitu. Chronická choroba, či postihnutie musí byť integrovaná do vlastného sebapoňatia dieťaťa. Nemenej významnou vývinovou úlohou i potrebou dieťaťa je odpútanie sa od rodiny. To býva chorobou značne sťažené. Častým problémom pri liečbe dospievajúcich je odpor či ambivalentný postoj voči autoritám, na ktorých sa snažia byť nezávislí. U puberťáka treba rátať s výkyvmi nálady a pozornosti, rýchlejšou únavou, ale aj s väčšou citlivosťou na kritické poznámky dospelých, výčitky alebo dokonca jeho zosmiešňovanie. Zraňujúce je teraz všetko, čo nejako zasahuje do novoutváranej identity. Dieťaťu je potrebné poskytnúť dostatok príležitosti k otázkam a umožniť mu čo najväčší podiel na rozhodovaní o ďalšom postupe liečby. Významnou sa stáva otázka telesnej schémy. Dokonca aj malá jazva po operácii môže byť pre dieťa v tomto veku silne ohrozujúca.
Adolescencia (15 - 20 rokov) Dotvára sa identita dospievajúceho dieťaťa, väzby k rodine slabnú a do popredia sa dostávajú sexuálne otázky. Pretože dospievajúci niekedy dobre nepoznajú skutočnú fyziológiu a anatómiu sexuálnych orgánov, môže pre nich choroba, či lekársky zákrok znamenať výrazný stres (bola sa, či budú môcť mať deti …). Závažné sú aj otázky voľby povolania, budúceho pracovného uplatnenia a v neposlednom rade rodičovstva. Dospievajúci nežije už len prítomnosťou, ale zameriava sa do budúcnosti a to s plnou silou svojej fantázie. Pretože dospievajúce deti ľahko upadajú do depresie, je veľmi dôležitá intenzívna práca s dieťaťom a jeho skorá mobilizácia a rehabilitácia.
Diétne odporúčania pri chronických ochoreniach
Základom liečby niektorých ochorení (napr. nadhmotnosť/obezita, diabetes mellitus a pod.) sa považuje diéta a aj preto je v rôznej miere súčasťou liečby. Každá diéta má presne vymedzené zloženie a indikácie a býva označená číslom alebo písmenom.
Diéta 0 - štandardná a Diéta 0 - ND
Indikácie: Podáva sa v prvých dňoch po operácii ústnej dutiny, i ďalších častí tráviaceho systému, po tonzilektómiách, pri chorobách ústnej dutiny, hltana, pažeráka, pri ktorých je sťažené prehĺtanie, pri poraneniach alebo ťažších ochoreniach - pri poleptaní ústnej dutiny, pažeráka, ako aj pri všetkých zmenách, ktoré spôsobujú zúženie pažeráka. Po operáciách tráviaceho systému, najmä žalúdka na prechodný čas (jeden až niekoľko dní). Dlhodobejšie sa predpisuje pri ťažších poúrazových zmenách ústnej dutiny - pri poleptaní pažeráka, ezofagitíde, stenóze, achalázií a karcinóme pažeráka.
Charakteristika: Pri príprave tejto diéty je mechanická úprava do tekutej formy. Technológia prípravy pokrmov je chemicky i mechanicky šetriaca. Podávajú sa výživné polievky, krémy, mäsové omáčky (z hovädzieho, teľacieho, kurčiat). Uvarená strava je zmixovaná do tekutej podoby. Diéta 0 - ND - nutrične definovaná: Uvarená strava je zmixovaná do tekutiny, môže byť energeticky a biologicky plnohodnotná. Diéta je energeticky i obsahom plnohodnotná. Pomer základných živín je blízky fyziologickému pomeru. Podáva sa kratší čas ako diéta prechodná, ale môže sa podávať i dlhšie. Výber potravín i technologická príprava majú šetriaci charakter, kašovitej konzistencie. Mäso sa podáva pomleté alebo rozmixované (teľacie, mladé hovädzie, chudé bravčové, kurča, rybie filé, pečeň, jemná šunka). Strava sa upravuje varením, dusením a potom sa upravuje na kašu. Vylučujú sa potraviny, ktoré sú dráždivé a ťažko stráviteľné: alkohol, káva, ocot, cesnak, údeniny, grepy, pomaranče, kiwi, koreniny.
Diéta 2 (šetriaca)
Indikácie: Pri poruchách tráviaceho systému s dlhodobým priebehom, ktoré si nevyžadujú zmeny v energetickom prívode, ani v pomere základných živín a ani osobitné predpisy. Sú to funkčné poruchy žalúdka, poruchy sekrécie, chronická gastritída, vredová choroba žalúdka a dvanástnika, niektoré stavy po resekcii žalúdka, chronické ochorenie žlčníka a dvanástnika v pokojovom období.
Charakteristika: Táto diéta je plnohodnotná obsahom živín i energetickou hodnotou. Možno ju podávať dlhodobo. Podávame teľacie, hovädzie, chudé bravčové mäso, pečeň, kurča, holuba, morku, králika, sladkovodné ryby, morské filé. Z údenín: hydinovú šunku, diétnu alebo jemnú salámu, jemné alebo hydinové párky. Strava sa upravuje varením, dusením, bez tuku, podávajú sa malé porcie 5 až 6-krát denne. Najvhodnejšia teplota pri podávaní stravy je 50 - 60 °C. Nesmie sa konzumovať alkohol, káva, údeniny, vyprážané jedlá, silný vývar, čokoláda, zmrzlina, strukoviny, čerstvá zelenina, ktorá nafukuje ako napr. cibuľa, cesnak, kapusta.
Diéta 3 (bežná)
Indikácie: Všetky ochorenia, pri ktorých nie je potrebná zvláštna úprava stravy. S obmedzeným výberom niektorých potravín a pochutín je možné ju podávať i u urologických a kožných ochorení.
Diéta 4 (žlčníková, pankreatická)
Indikácie: Choroby žlčníka, pankreasu po odznení akútneho štádia, pri chronických ochoreniach žlčníka v štádiu záchvatu, najmä pri sklonom k záchvatovým stavom. Ďalej sa predpisuje na prechodný čas pacientom po operácii žlčníka a pacientom so zníženou funkčnou schopnosťou pankreasu. Na prechodný čas sa indikuje aj po vírusovom zápale pečene. Vhodná je aj pri ústupe dyspepsie črevných katarov, ak nie sú sprevádzané výraznejšími hnačkami.
Charakteristika: Diéta je plnohodnotná, vhodná na prechodné obdobie i na dlhší čas. Obsah bielkovín i sacharidov je fyziologický, obsah tukov je dostatočne znížený. Jedlá upravujeme varením, dusením, málo korenín, nie mastné a ľahko stráviteľné. Mimoriadne dôležitý je výber tukov i technologická príprava, pri ktorej sa vylučujú prepaľované tuky, obmedzujú sa potraviny s nižším obsahom cholesterolu. Povoľuje sa čerstvé maslo a olivový olej. Mäso podávame hovädzie, teľacie, chudé bravčové, kurča, morčacie prsia, králika, sladkovodné ryby, morské filé. Z údenín podávame chudú šunku, hydinovú šunku, hydinovú salámu. Vylučujeme potraviny ťažko stráviteľné, najmä s vyšším obsahom celulózy, nafukujúce jedlá, čerstvé kysnuté pečivo, oleje, žĺtky, vnútornosti, pečeň, huby, surová zelenina, ktorá nafukuje, paprika, cibuľa, cesnak, koreniny, mastné koláče, vyprážané jedlá. Zásadou je vylúčiť príjem potravín s vyšším obsahom tuku.
Diéta 5 (pri hnačkách)
Indikácie: Po akútnych hnačkových ochoreniach každého druhu, pokiaľ si nevyžadujú osobitnú diétu.
Charakteristika: Pri tejto diéte sa predpisuje vyšší obsah bielkovín, obsah tukov je mierne znížený. Výber potravín i technologický postup šetria črevo mechanicky k zníženej peristaltike i chemicky. Osobitnú pozornosť venujeme znášanlivosti mlieka v príprave i mliečnym výrobkom. Mlieko samostatne ako nápoj nepodávame.
Diéta 6 (pri ochoreniach obličiek)
Indikácie: Vhodná pre pacientov s chorobami obličiek, kedy je nutné čiastočne obmedziť príjem bielkovín a približne 0,75 g na 1 kg hmotnosti.
Charakteristika: Táto diéta má obmedzené bielkoviny približne na polovicu dennej dávky pri dodržaní dostatočného množstva esenciálnych aminokyselín. Strava sa pripravuje bez soli a jedlá si chorý prisoľuje podľa rady lekára, ktorú má v gramových balíčkoch. V povolenej dávke treba dodať najmä živočíšne bielkoviny a zemiaky. Mäso sa podáva približne v polovičných dávkach, obyčajne raz denne. Nevyžaduje si však nijaké mimoriadne technologické postupy. Nevhodné jedlá: kuchynská soľ a jedlá, ktoré ju obsahujú (údeniny, šunka, údené a solené ryby, mäsové konzervy, slanina, kyslé uhorky, sardelová pasta, horčica, vnútornosti, minerálky).
Diéta 7 (s obmedzením tukov a cholesterolu)
Charakteristika: Výrazne znížený prívod cholesterolu v potrave. Prevaha nenasýtených mastných kyselín nad nasýtenými - saturovanými mastnými kyselinami pri celkovo nezvýšenom množstve tuku v diéte. Poskytuje plnohodnotnú stravu vhodnú k dlhodobému podávaniu. Z technologických postupov odporúčame varenie, dusenie, opekanie nasucho, grilovanie i pečenie. Používajú sa predovšetkým niektoré rastlinné oleje s vysokým obsahom nenasýtených mastných kyselín (najmä slnečnicový olej, prípadne sójový a kukuričný).
Diéta 8 (redukčná)
Charakteristika: Je energeticky limitovanou diétou s vylúčením cukru, s obmedzením tuku. Jedlo podávame 5 - 6-krát denne v menších porciách. Polievky nepodávame vôbec. Do jedálneho lístka je vhodné zaradiť ovocné a zeleninové dni. Potraviny varíme, dusíme, opekáme nasucho na teflónovej panvici a grilujeme. Zásadne používame rastlinné oleje. Na chlieb a pečivo sa natiera iba rastlinný tuk, ktorý sa používa aj na prípravu nátierok. Obmedzuje sa soľ, korenie sa používa v normálnom množstve. Pokrmy sa nezahusťujú zápražkami ani zátrepkami. Nevhodné sú tučné mäsá, údeniny, tučné syry, cukor, med, džemy, čokoláda a všetky výrobky obsahujúce cukor, cestoviny, alkoholické nápoje (aj pivo). Táto diéta je energeticky ohraničená, preto je vhodné potraviny vážiť. Určovanie množstva „od oka“ zapríčiňuje omyly o 500 až 1500 kJ (t.j. 120 - 360 kcal). Jedzte 5 - 6 krát denne iba povolené množstvá a to o 7,00 hod., 10,00 hod., 12,30 hod., 16,00 hod., 18,00 hod. Po 18,00 hod. Nefajčite, alebo aspoň obmedzte fajčenie. Takýto režim možno dodržiavať 2 - 3 mesiace, v ďalšom období po konzultácii s lekárom. Diétu si prispôsobujte podľa ročných období a vhodne dopĺňajte sezónnou zeleninou a ovocím.
Diéta 9 (diabetická)
Charakteristika: Pre diabetikov je základným liečebným prostriedkom. Je energeticky limitovanou diétou s vylúčením cukru, s obmedzením tuku. Jedlo podávame 6-krát denne. Chlieb, pečivo, všetky druhy príloh ako i súčasti stravy obsahujúcich sacharidy (niektoré druhy ovocia a zeleniny), musia byť presne dávkované. V strave platí zákaz cukru ako sladidla. Príjem tuku je znížený a prevažujú tuky rastlinné. Je to dlhodobá diéta.
Diéta 10 (so zníženým obsahom sodíka)
Charakteristika: Pripravuje sa bez soli. Taktiež potraviny, ktoré obsahujú sodík, sa v tejto diéte obmedzujú. Uprednostňujú sa potraviny bohaté na draslík a z toho dôvodu je vhodné do jedálneho lístka zaradiť ovocno - zeleninové dni. Okrem uvedeného výberu potravín, ich úprava sa riadi zásadami prípravy diéty 2 (šetriacej). Sodík je súčasťou každej potravy, preto nemožno pripraviť stravu úplne bez neho. Je však možné vybrať potraviny chudobné na sodík a bohatšie na draslík (hlavne zeleninu, ovocie, zemiaky, neslané pečivo).
Diéta 11 (výživná)
Indikácie: Pri všetkých chorobách, kedy je potrebné čo najrýchlejšie znovu nadobudnúť sily a zvýšiť svoju telesnú hmotnosť, pokiaľ nie je nutný predpis špeciálnej diéty.
Charakteristika: Je výživnou diétou so zvýšenou energetickou hodnotou, fyziologickým pomerom živín. Výber potravín nemá žiadne obmedzenie, taktiež ani kuchynská úprava. Strava sa pripravuje varením, dusením, pečením. Dôležitá je úprava stravy a spôsob podávania, aby sa aj takto podporovala chuť do jedla. Prednosť dávame mliečnym výrobkom, mäso každého druhu, múčniky, veľa zeleniny a ovocia. Podávajú sa výdatné raňajky, predkrmy pred obedom a sladké múčniky. Strava by nemala byť ťažko stráviteľná, príliš mastná, vyhýbať sa použitiu prepáleného tuku. Jedlá sa solia a korenia mierne.
Diéta 12 (pre deti)
Charakteristika: Zloženie stravy má byť pestré, biologicky hodnotné, jedlá ľahko stráviteľné a mäkké, nenáročné na hryzenie.
