Tehotenstvo je komplexný proces, ktorý trvá približne 10 lunárnych mesiacov, čo zodpovedá 40 týždňom. Počas tohto obdobia prechádza telo matky aj plod mnohými zmenami, pričom kľúčovú úlohu zohráva aj poloha plodu v maternici. Táto poloha môže ovplyvniť priebeh tehotenstva a predovšetkým spôsob pôrodu. V tomto článku sa zameriame na rôzne aspekty polohy dieťaťa v tele matky, od jej určovania počas tehotenstva až po jej vplyv na pôrodný proces.
Vývoj a určovanie polohy plodu
V prvom trimestri tehotenstva má plod v maternici dostatok priestoru na pohyb a jeho poloha sa môže meniť takmer denne. Ultrazvukové vyšetrenie v tomto období, či už transvaginálne alebo cez brušnú stenu, je nenahraditeľné. Pomáha potvrdiť prítomnosť akcie srdca plodu (od 6. týždňa), správny vývoj plodového vajca a vylúčiť mimomaternicovú graviditu. Zmeranie dĺžky plodu od temena po kostrč poskytuje cenné informácie o dĺžke tehotenstva a umožňuje korigovať predpokladaný termín pôrodu.
Vo štvrtom mesiaci tehotenstva sa zvyčajne zmierňujú príznaky ako nutkanie na vracanie, ktoré sa vyskytuje až u 60 % gravidných žien a súvisí s hormonálnymi zmenami a zaťažením metabolizmu matky.
V druhom trimestri, približne okolo 18. až 20. týždňa tehotenstva, začína žena vnímať prvé pohyby plodu. Pre prvorodičky je to zvyčajne koniec 20. týždňa, zatiaľ čo viacrodičky ich môžu cítiť už od 18. týždňa. Tieto pohyby sú dôležité nielen pre emocionálnu väzbu medzi matkou a dieťaťom, ale aj pre výpočet predpokladaného dátumu pôrodu.
V tomto období sa tiež vykonáva biochemický vyhľadávací test (tripl test) na Downov syndróm a rázštepy neurálnej trubice, ktorý zahŕňa odber krvi na stanovenie hladín AFP, hCG a estradiolu. Výsledky tohto testu, spolu s ďalšími faktormi ako sú týždeň tehotenstva, hmotnosť a vek matky, hodnotí genetik.
Podrobný ultrazvukový screening sa zvyčajne vykonáva medzi 18. a 19. týždňom tehotenstva. Jeho cieľom je posúdiť morfológiu plodu, jeho veľkosť, proporcionalitu a skontrolovať vývoj jednotlivých orgánových systémov. Dôležité je aj hodnotenie množstva plodovej vody a polohy placenty.
V treťom trimestri, najmä po 30. týždni tehotenstva, sa poloha plodu stáva stabilnejšou. Ultrazvukové vyšetrenie v 30. týždni sa zameriava na určenie polohy a veľkosti plodu, polohu placenty a množstvo plodovej vody. Ak je plod uložený hlavičkou nadol, táto poloha zvyčajne pretrváva až do pôrodu. Poloha placenty sa po 30. týždni tiež už nemení.
Typy polôh plodu
Poloha plodu je definovaná ako vzťah pozdĺžnej osi plodu k pozdĺžnej osi maternice. Rozlišujeme niekoľko základných typov polôh:
- Pozdĺžna poloha: Pozdĺžna os plodu je rovnobežná s pozdĺžnou osou maternice. V rámci pozdĺžnej polohy sa ďalej rozlišuje:
- Poloha hlavičkou nadol (vertex): Toto je najčastejšia a najpriaznivejšia poloha pre vaginálny pôrod. Hlavička plodu je otočená k panve matky. V tomto prípade sa rozlišuje predné postavenie (tvár plodu k chrbtu matky - ideálna poloha) a zadné postavenie (tvár plodu k bruchu matky).
- Poloha koncom panvovým (breech): V tejto polohe smeruje k panve matky zadoček alebo nožičky plodu. Hlavička je v hornej časti maternice. Táto poloha je častejšia u viacplodových gravidít, pri väčšom objeme plodovej vody, vrodených vadách maternice, nízkej pôrodnej hmotnosti plodu a u viacrodičiek.
- Priečna poloha: Dieťa leží kolmo na pozdĺžnu os maternice. V dolnom segmente maternice nemusí byť nič, hlava je na jednej strane a zadok na druhej. Pri tejto polohe nie je možný vaginálny pôrod.
- Šikmá poloha: Kombinácia pozdĺžnej a priečnej polohy, kde os plodu a os maternice vytvárajú ostrý alebo tupý uhol. Tiež nie je vhodná pre vaginálny pôrod.
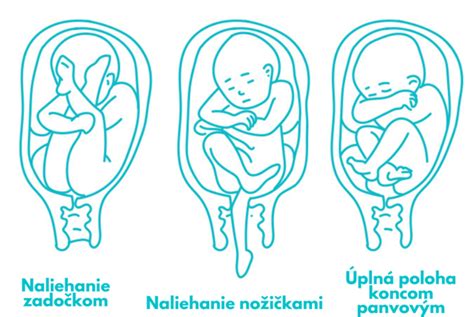
Okrem polohy sa hodnotí aj postavenie plodu (orientácia chrbátika dieťaťa vzhľadom na prednú stranu maternice), držanie plodu (uloženie končatín a trupu voči sebe, typicky v skrčenej polohe) a naliehanie plodu (vztah hlavičky alebo inej časti tela k panvovému vchodu).
Priebeh tehotenstva a sledovanie
Počas tehotenstva sú pravidelné návštevy v prenatálnej poradni kľúčové. Do 36. týždňa tehotenstva sa prehliadky vykonávajú raz za 4 týždne, pričom sa sleduje tlak krvi, chemické zloženie moču, hmotnostný prírastok, výskyt opuchov a vitalita plodu (počúvaním oziev srdca). Od 36. týždňa sa sledovanie zintenzívňuje na raz týždenne.
V treťom trimestri sa realizuje orálny glukózový tolerančný test (oGTT) na vyhľadávanie tehotenskej cukrovky. U žien s Rh negatívnou krvnou skupinou sa kontroluje prítomnosť anti-Rh protilátok.
V závere tehotenstva sa stanovuje vaginálne vyšetrenie na posúdenie stavu pôrodných ciest, vrátane dĺžky, konzistencie a otvorenia krčka maternice (cervix-skóre), ako aj celistvosti plodových obalov a stavu naliehajúcej časti plodu. Tieto parametre pomáhajú určiť biologickú pripravenosť organizmu na pôrod.
Príprava na pôrod
S blížiacim sa termínom pôrodu dochádza k prípravným zmenám v tele matky aj plodu. Maternica sa stáva dráždivejšou a môžu sa objaviť nepravidelné kontrakcie, tzv. poslíčkovia, ktoré prispievajú k dozrievaniu pôrodných ciest. Tieto sa líšia od pôrodných sťahov (kontrakcií), ktoré sú pravidelné a postupne sa zosilňujú.
Pre tehotné ženy sú dostupné kurzy psychosomatickej a fyzickej prípravy na pôrod, ktoré pomáhajú odbúrať strach, zlepšiť kondíciu a pripraviť sa na priebeh pôrodu. Tieto kurzy môžu navštíviť aj budúci otcovia.
Čo by som si priala vedieť o pôrode ešte pred pôrodom
Pôrodné doby
Pôrod je rozdelený na tri pôrodné doby:
- Prvá doba pôrodná (otváracia): Začína pravidelnými kontrakciami, ktoré vedú k postupnému otváraniu pôrodných ciest a krčka maternice. Dĺžka tejto doby sa líši u prvorodičiek a viacrodičiek. V tejto dobe sa sledujú ozvy plodu a stav pôrodných ciest.
- Druhá doba pôrodná (vypudzovacia): Po úplnom otvorení pôrodných ciest dochádza k vypudeniu plodu. Rodička cíti tlaky na konečník a tlačí počas kontrakcií. V prípade potreby sa môže vykonať nástrih hrádze. Po pôrode hlavičky nasleduje pôrod pliec a zvyšku tela.
- Tretia doba pôrodná (pôrod placenty): Po pôrode dieťaťa sa odlúči a vypudí placenta. Lekár skontroluje jej celistvosť a prípadné poranenia pôrodných ciest.
Možné komplikácie a riešenia
V niektorých prípadoch môže byť poloha plodu nefyziologická (napr. priečna alebo šikmá), čo si vyžaduje pôrod cisárskym rezom. Pri polohe koncom panvovým je možný vaginálny pôrod za určitých podmienok a so skúseným pôrodníkom, avšak často sa volí cisársky rez kvôli vyššiemu riziku komplikácií.
Ak dieťa nezaujme polohu hlavičkou nadol do 36. týždňa tehotenstva, lekár môže navrhnúť externý obrat plodu. Ide o manuálne otočenie dieťaťa cez brušnú stenu matky, ktoré sa vykonáva v nemocničnom prostredí pod ultrazvukovou kontrolou. Tento zákrok má približne 50% úspešnosť a je kontraindikovaný pri určitých stavoch, ako je nízko nasadajúca placenta alebo vaginálne krvácanie.
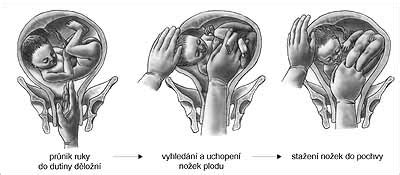
Existujú aj rôzne cviky a metódy, ktoré sa snažia pomôcť dieťaťu otočiť sa, avšak ich vedecká účinnosť nie je vždy jednoznačne preukázaná. Je dôležité vždy sa poradiť s lekárom ohľadom bezpečnosti a vhodnosti akýchkoľvek metód.
V závere tehotenstva sa tiež kontroluje prítomnosť streptokokovej infekcie z odberu steru z pošvy, ktorá môže spôsobiť novorodenecké infekcie.
Po pôrode nasleduje včasné popôrodné obdobie, počas ktorého je žena sledovaná na pôrodnej sále.