Epilepsia je komplexné neurologické ochorenie charakterizované opakovanými, nevyprovokovanými záchvatmi. Nejznámějším projevem epileptických záchvatů jsou křeče končetin a bezvědomí. Záchvat však může mít mnoho, často pozoruhodných a pro pacienta i lékaře těžko rozpoznatelných podob. Epileptický záchvat môže byť prejavom samotnej epilepsie alebo rôznych ochorení, napríklad úrazu hlavy, cievnej mozgovej príhody, genetického ochorenia či třeba len výrazného nedostatku spánku.
O epilepsii hovoríme vtedy, keď sa u pacienta objavia dva alebo viac nevyprovokovaných záchvatov v období dlhšom ako dvadsaťštyri hodín (prípadne jeden nevyprovokovaný záchvat a veľká pravdepodobnosť, že sa v budúcnosti objaví záchvat ďalší). Odhaduje sa, že epilepsiou trpí okolo jedného percenta všetkých ľudí, teda približne šesťdesiatpäť miliónov ľudí celosvetovo a odhadom sto tisíc ľudí v Českej republike. Na druhú stranu nejakú formu epileptického záchvatu prekoná päť až desať percent všetkých ľudí, ktorí sa dožijú veku osemdesiat rokov. Je potrebné spomenúť, že najčastejšie sa epilepsia rozvíja u detí a seniorov. Nie je bez zaujímavosti, že epilepsia je tiež jednou z najstarších pomenovaných chorôb.
Pred lekárom ošetrujúcim pacienta po prvom epileptickom záchvate vyvstáva niekoľko dôležitých otázok. V prípade diagnózy epilepsie je potom dôležité pokúsiť sa bližšie určiť typ epilepsie. Nie je to totiž jedna choroba, skôr by bolo vhodné hovoriť o epilepsiách. Je rovnako veľmi podstatné, že nie všetky kŕčové stavy sú epileptického pôvodu.
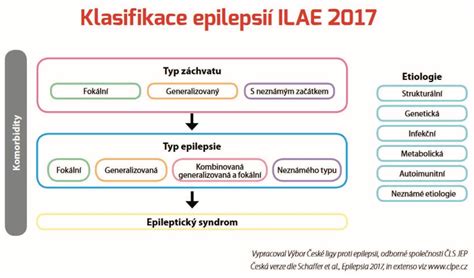
Klasifikácia epileptických záchvatov
Záchvaty môžeme klasifikovať na základe ich pôvodu a prejavov:
1. Generalizované záchvaty
Záchvaty generalizované (skôr označované ako grand mal záchvaty, v bežnom hovore tiež často ako veľké záchvaty) vychádzajú v krátkej chvíli z oboch mozgových hemisfér. Bývajú väčšinou prítomné u epilepsií, ktoré novo označujeme ako epilepsie genetické, pretože sa predpokladá ich genetický pôvod. Starší a naďalej najviac používaný termín pre tento druh epilepsií je idiopatické epilepsie (bez zisteného pôvodu). Pre detského neurológa je znalosť genetických epilepsií zásadná, keďže sú typické pre detský vek. Delia sa do niekoľkých vekovo viazaných syndrómov.
Najčastejšie typy generalizovaných záchvatov:
- Veľký záchvat (Grand Mal): Toto je najznámejšia forma. Začína väčšinou náhle pri plnom vedomí. V prvom období záchvatu vznikajú kŕče. Svalstvo tela sa prudko napína, napätím hlasiviek dochádza k výkriku, ktorý na okolie pôsobí veľmi desivo. Človek padá na zem, ruky a nohy sa kŕčovito naťahujú. Toto trvá niekoľko sekúnd, potom dochádza k zášklbom jednotlivých svalov. Človek sa môže pomočiť. Postupne sa preberá, bolí ho obyčajne hlava a chce sa mu spať.
- Malý záchvat (Petit Mal / Absence): Toto sa často vyskytuje najmä u detí a nie je sprevádzaný kŕčmi. Pri malom záchvate človek zbledne, zahľadí sa akoby duchom neprítomný, vtedy vlastne dochádza ku krátkej strate vedomia.
2. Ložiskové (parciálne) záchvaty
Záchvaty ložiskové vychádzajú z jednej mozgovej hemisféry a bývajú väčšinou príznakom takzvaných štrukturálnych epilepsií. Zobrazovacie metódy preukazujú ložisko v mozgu, ktoré je za vznik epileptických záchvatov zodpovedné. Môže byť rôzneho pôvodu. U detí sa často jedná o poruchy vývoja mozgovej kôry vznikajúce už počas tehotenstva (najčastejšie fokálna kortikálna dysplázia). Častou príčinou sú aj pomaly rastúce benígne (zhubné) nádory, ktorých jediným a prvým prejavom je práve vznik epileptického záchvatu.
Typy ložiskových záchvatov:
- Jednoduché parciálne záchvaty: Pacient si je vedomý toho, čo sa deje, a môže si záchvat pamätať. Môžu sa prejaviť rôznymi spôsobmi, ako sú motorické príznaky (záškuby, kŕče časti tela), senzorické príznaky (halucinácie, nepríjemné pocity) alebo autonómne príznaky (zmeny srdcovej frekvencie, potenie).
- Komplexné parciálne záchvaty (Psychomotorické záchvaty): Tieto sa častejšie vyskytujú u dospelých. Chorý väčšinou stráca vedomie na dlhšiu dobu, pritom nepadá na zem, nemá kŕče, prevádza však automaticky určité pohyby alebo výkony, ktoré si neuvedomuje, a na ktoré sa pri precitnutí nepamätá.
3. Vrečkovo viazané epileptické syndrómy
Vrečkovo viazaných epileptických syndrómov je celý rad a tu je uvedený iba výpočet tých najčastejších.
Najvýznamnejšie syndrómy:
- Febrilné kŕče: Úplne najčastejším a zároveň najľahším epileptickým syndrómom u detí sú febrilné kŕče, ktoré sa vyskytujú približne u štyroch až piatich percent populácie. Jedná sa o záchvaty sprevádzané horúčkou, ktoré sa vyskytujú medzi šiestym mesiacom až piatym rokom veku. Horúčka pritom nie je vyvolaná infekciou mozgu, napríklad meningitídou alebo encefalitídou. Nekomplikované febrilné kŕče, niekedy označované ako jednoduché (simplexné), majú krátke trvanie rádovo v minútach. Naproti tomu komplikované febrilné kŕče (komplexné) môžu mať priebeh ložiskového záchvatu s kŕčmi iba jednej strany tela, a/alebo bývajú dlhšie ako pätnásť minút, a/alebo sa opakujú počas nasledujúcich dvadsiatich štyroch hodín. Podstatné je, že sa nepreukázal vplyv febrilných kŕčov na mentálny vývoj dieťaťa.
- Westov syndróm: Medzi veľmi ťažké syndrómy dojčenského veku naopak patrí Westov syndróm, ktorý môže mať viac príčin. U detí pozorujeme opoždene vývoja, typický nález na EEG vyšetrení zvaný hypsarytmie a najmä špecifický druh kŕčov zvaný infantilné spazmy (niekedy sa označujú ako bleskové kŕče).
- Benígna fokálna epilepsia s rolandickými hrotmi (BERS): Medzi časté, ničmenej väčšinou dobre liečiteľné epilepsie detského veku patria benígne fokálne epilepsie, medzi ktorými je najčastejšia BERS. Tvorí pätnásť až dvadsať percent všetkých detských epilepsií. Častejšia je u chlapcov medzi tretím a deviatym rokom veku. Prejavuje sa krátkymi kŕčmi tvárových svalov, niekedy v kombinácii so svalmi ruky. Záchvaty môžu striedať strany, objavujú sa aj veľké, generalizované záchvaty.
- Detské absencie (Childhood Absence Epilepsy - CAE): Pozornosti môžu dlho unikať záchvaty u detských absencií. Záchvaty sa prejavujú ako krátke stavy výpadku kontaktu s okolím, väčšinou bez akýchkoľvek pohybových prejavov (iba zahľadenie). Jedným z prvých príznakov bývajú sťažnosti na nepozornosť dieťaťa.
- Juvenilná myoklonická epilepsia (JME): Častou epilepsiou adolescentného veku býva juvenilná myoklonická epilepsia, prejavujúca sa tromi typmi záchvatov - vyššie uvedené absencie, ďalej jednotlivé prudké a väčšinou obojstranné záškuby končatín (zvané myoklonie) v ranných hodinách a rovnako veľké generalizované záchvaty.
Spúšťače epileptických záchvatov
Okolo provokačných faktorov vzniku epileptických záchvatov naďalej existuje veľa mýtov, v skutočnosti je ich relatívne málo. Asi najdôležitejším je spánková deprivácia (nedostatok spánku). Preto sa u detí s epilepsiou odporúča pravidelný a dostatočný spánok. Nie je dobré výrazne meniť spánkový rytmus ani cez víkendy, rovnako je nutné plánovať napríklad cesty na dovolenky tak, aby bolo dieťa dostatočne oddýchnuté.
Dôležitým spúšťacím faktorom vzniku epileptických záchvatov u predisponovaných detí sú akékoľvek imunitné zmeny. Môžu to byť napríklad bežné infekčné choroby (kiahne, hnačkové ochorenia, chrípka). Vznik epileptických záchvatov sa však môže prejaviť aj po očkovaní. Epilepsia sprevádza ľudstvo po celú jeho známu históriu, množstvo ľudí s epilepsiou sa dlhodobo nemení, a to nezávisle na očkovaní. Je však nutné dbať určitých pravidiel, napríklad neočkovať deti s jasne prebiehajúcou infekciou. Nutná je opatrnosť rovnako u detí s opožděným psychomotorickým vývojom.
Iba u veľmi malého množstva pacientov (tri percentá) sú epileptické záchvaty vyvolávané vonkajším podnetom, najčastejšie striedaním kontrastu svetla a tmy, napríklad blikajúcim svetlom. Zdroje striedajúceho sa kontrastu sú rôzne, často stromová alej pri jazde autom, plápolajúci oheň, odrazy slnka od hladiny vody, stroboskopy na diskotékach, ale napríklad aj niektoré umelecké svetelné inštalácie či prichádzajúci vlak.
Dlhodoobo rozšírený názor, že epileptické záchvaty môžu byť spôsobené konzumáciou čokolády, kakaa a iných potravín, sa nezakladá na pravde. V niektorých filmoch aj počítačových hrách sa môžu vyskytovať sekvencie so striedajúcim sa kontrastom. Často sa tento problém odhalí až po uvedení diela na trh. Ani zdravé dieťa by nemalo u počítačových hier stráviť príliš veľa času.
Diagnostika a liečba
Pri podozrení na prebehnutý epileptický záchvat je naprostá väčšina detských pacientov hospitalizovaná. Hospitalizácia má veľký význam najmä kvôli observácii pacienta - je nutné vedieť, či sa záchvaty v najbližších hodinách a dňoch neopakujú. Je nutné poznať dôkladnú anamnézu (históriu ochorenia), pretože diagnostika epileptického záchvatu sa stanovuje najmä zevrubným rozborom prebehnutého stavu. Vedľa anamnézy je nutné neurologické vyšetrenie, vykonávajú sa základné odbery krvi.
Vyšetrením, ktoré môže v diagnostike epileptických záchvatov a epilepsií výrazne pomôcť, je EEG (elektroencefalografia). Pozitívny nález na EEG obvykle svedčí pre epileptický záchvat a epilepsiu. Na druhú stranu negatívny nález epileptický pôvod záchvatu nevylučuje.
Zo zobrazovacích metód by mal každý pacient po epileptickom záchvate absolvovať MRI (magnetickú rezonanciu) mozgu. V niektorých prípadoch však nie je potrebné toto vyšetrenie vykonávať akútne. MRI vyšetrenie môže odhaliť najmä štrukturálne zmeny mozgu, ako napríklad vývojové vady, nádory, ďalej niektoré metabolické vady.
Najmä u menších detí (dojčatá, batoľatá) môže byť epileptický záchvat príznakom infekcie mozgu. Aj keď je táto situácia vzácna, kvôli jej potenciálnej závažnosti sa u veľkej časti malých detí po prvom epileptickom záchvate vykonáva odber mozgovomiešneho moku (lumbálna punkcia). Toto vyšetrenie môže byť pre dieťa nepríjemné a bolestivé. Jedná sa o vpich ihly do miešneho kanála v mieste bedrovej chrbtice, kde sa už miecha nenachádza.
| Metóda | Popis | Význam pre diagnostiku epilepsie |
|---|---|---|
| EEG | Elektroencefalografia | Detekcia abnormálnej mozgovej aktivity, pozitívny nález podporuje diagnózu, negatívny ju nevylučuje. |
| MRI | Magnetická rezonancia mozgu | Odhalenie štrukturálnych zmien mozgu (vady, nádory, metabolické poruchy). |
| Lumbálna punkcia | Odber mozgovomiešneho moku | Vylúčenie infekcie mozgu u malých detí. |
Pri starostlivosti o pacienta, u ktorého prebieha epileptický záchvat, je najmä nutné zachovať chladnú hlavu. Z okolia odstránime predmety, o ktoré by sa mohol pri kŕčoch zraniť, a pokiaľ možno podložíme hlavu mäkkou podložkou či hlavu pridržíme rukami na zabránenie úrazu. Rovnako nikdy nebránime kŕčom silou! Mohlo by dôjsť k poraneniu pacienta i ošetrujúceho.
Pacientom s diagnostikovanou epilepsiou sa podáva liek, ktorý má za cieľ záchvat akútne zastaviť. V ČR je to rektálny diazepam. Jedná sa o tubu s gélom, ktorý sa aplikuje do konečníka, odkiaľ sa rýchlo vstrebáva do krvného obehu a záchvat tak zastaví. Na našej klinike obvykle odporúčame podanie rektálneho diazepamu pri záchvatoch dlhších ako dve až tri minúty, ničmenej či a kedy liek podať, je veľmi individuálne.
Aplikácia lieku do konečníka môže byť najmä pre adolescenta či dospelého pacienta zo sociálneho hľadiska veľmi nepríjemná a stigmatizujúca. V súčasnosti preto môže lekár predpísať na takzvaný mimoriadny dovoz bukálny midazolam, ktorý zatiaľ nehradia poisťovne. Výhodou tohto lieku je možnosť aplikácie do dutiny ústnej, a to aj medzi zuby a vnútornú stranu líca v prípade záchvatom spôsobeného usilovného stisku zubov (takzvaná čeľustná kontraktúra - trismus). Účinnosť pri zastavení záchvatu je porovnateľná s rektálnym diazepamom.
Na prvom mieste v liečbe epilepsie je úprava životosprávy - najmä je nutné dodržiavať pravidelný spánkový režim s dostatočnou dĺžkou odpočinku. Rovnako je tak pre pacientov s epilepsiou nutné vyvarovať sa nadmernej konzumácie alkoholu. U dospelých pacientov s epilepsiou však malé množstvo alkoholu napríklad vo forme prípitku nebezpečné nie je.
K úprave životosprávy bez nasadenia antiepileptických liekov sa pristupuje u niektorých epileptických syndrómov, najmä po prvom ojedinelom epileptickom záchvate. Ak má však pacient opakované záchvaty alebo sa jedná o epilepsiu, u ktorej sa dá očakávať ťažší priebeh, je nutné nasadiť dlhodobú liečbu v podobe antiepileptických liekov. Jedná sa o lieky, ktoré nie sú schopné epilepsiu plne vyliečiť, ničmenej ich podávanie vedie k zníženiu či úplnému vymiznutiu záchvatov. Podávanie je dlhodobé, väčšinou niekoľko mesiacov až rokov. U niektorých pacientov je dokonca nutné celoživotné podávanie.
V súčasnosti je k dispozícii cez dvadsať antiepileptických liekov. V zásade existujú lieky univerzálne, ktoré sa dajú podávať ako prvý liek pri rôznych typoch epilepsií (napríklad levetiracetam, valproát), lieky určené skôr pre ložiskové epilepsie (karbamazepín, lamotrigín, topiramát, primidon) a lieky užívané u určitých epileptických syndrómov a takzvaných genetických (idiopatických) epilepsií (sultiam, etosuximid). Tento výpočet však zďaleka nie je úplný.
Každý liek proti epilepsii môže mať niektoré nežiaduce účinky, ktoré sa líšia podľa typu. Až u tridsiatich percent pacientov s epilepsiou bohužiaľ dostupné antiepileptické lieky nezaberajú. V tomto prípade hovoríme o farmakorezistentnej epilepsii.
U farmakorezistentných epilepsií s ložiskovými záchvatmi vznikajúcimi na podklade štrukturálnych zmien v mozgu (napríklad u už spomínaných porúch vývoja mozgovej kôry) je často jedinou nádejou na vyliečenie vykonanie resekčnej operácie mozgu (epileptochirurgia). Tá má za cieľ odstránenie časti mozgu zodpovednej za vznik záchvatov. Tieto operácie sa vykonávajú v špecializovaných epileptologických centrách a vyžadujú dôkladné vyšetrenie pacienta mnohými špecializovanými metódami s nutnosťou opakovaných diagnostických hospitalizácií.
Jednou z dlho známych foriem liečby epilepsie, ktorá sa opäť dostáva do popredia, je liečba ketogénnou diétou. Do objavenia prvých antiepileptík v tridsiatych rokoch dvadsiateho storočia bola ketogénna diéta široko používanou liečbou epilepsie s dobrými výsledkami najmä u detí. Základom ketogénnej diéty je strava bohatá na tuky a chudá na sacharidy s minimálnym potrebným množstvom bielkovín. Jedná sa o veľmi náročnú formu stravovania, ktorá pri varení jedál vyžaduje veľké úsilie zo strany rodičov.
Jednou z ďalších možností liečby je zavedenie vagového stimulátora (vagus nerve stimulation). Jedná sa o elektrický stimulátor zavedený pod kľúčnou kosťou, z ktorého vedie stimulačná elektróda k blúdivému (vagovému) nervu v oblasti krku. Pravidelné elektrické stimulácie tohto nervu vedú k zníženiu množstva záchvatov.
Život s epilepsiou
Väčšina detí s epilepsiou má normálny vývoj a žiadne poruchy správania. Faktom však zostáva, že niektoré ochorenia mozgu spojené s epilepsiou môžu viesť k opoždeniu psychomotorického vývoja. Tiež veľmi časté epileptické záchvaty u farmakorezistentných epilepsií (či veľmi dlhý záchvat - status epilepticus) môžu nepriaznivo pôsobiť na psychomotorický vývoj pacienta. Snahou lekárov je preto obmedziť pomocou vhodnej liečby množstvo epileptických záchvatov na minimum.
Poruchy správania môžu mať u detí s epilepsiou niekoľko príčin. Rovnako ako v prípade opožděného psychomotorického vývoja môžu byť len ďalším prejavom ochorenia mozgu. V niektorých prípadoch sa môžu na poruchách správania podieľať aj nasadené antiepileptické lieky. U adolescentov dochádza veľmi často k svojevoľnému vysadeniu antiepileptických liekov a nedodržovaniu protizáchvatového režimu.
Dieťa s epilepsiou by nemalo byť vo svojich aktivitách vo voľnom čase nijak zásadne obmedzované. Z hľadiska pohybu odporúčame v súčasnosti na našej klinike iba obmedzenie športov vo výškach. Plávanie dieťaťa s epilepsiou je možné vždy len pod dozorom dospelého človeka, ktorý je schopný v prípade potreby dieťa vytiahnuť z vody. Ostatné športy nezakazujeme, deti hrajú bežné loptové hry, robia atletiku, tancujú, veľa detí bežne jazdí na lyžiach a na bicykli.
Dieťa s bežnou epilepsiou, u ktorého sú záchvaty ojedinelé, nevyžaduje v školskom zariadení špeciálnu starostlivosť. Učitelia by však vždy mali o chorobe dieťaťa vedieť a s rodičmi sa dohodnúť, ako postupovať v prípade výskytu epileptického záchvatu. Na rozdiel od škôl bohužiaľ v prípade škôlok neexistuje zákonná povinnosť prijať dieťa s epilepsiou (či iné choré dieťa).
