Keď sa bábätko narodí predčasne, vo viacerých oblastiach sa skloňujú pojmy ako rizikové dieťa, prevencia, zvýšené riziko infekcií, ale aj znížená imunita. Keďže malíčkovia na tento svet prichádzajú ďaleko pred riadnym termínom pôrodu, obdobie, ktoré ešte mali byť chránené v tele matky, im v rámci ich vývoja chýba. A to aj v prípade ich imunity, keďže tá naberá na sile práve odovzdaním obranyschopných látok od mamy cez placentu v posledných štádiách tehotenstva.
Predčasne narodené dieťa prichádza na svet nezrelé - nezrelé v zmysle nezrelých životne dôležitých orgánov. Jednotlivé zložky imunitného systému a jeho funkcie úzko súvisia s gestačným vekom narodeného dieťaťa. Sú isté spoločné znaky, ktoré možno pozorovať u novorodencov bez ohľadu na týždeň narodenia, a to je napr. prevaha neutrofilov (pozn.: druh bielych krviniek) v krvnom obraze pri narodení a následne niekoľko dní po. Akokoľvek, imunitný systém predčasne narodených detí je menej funkčný, niektoré zložky v ňom sú znížené prípadne chýbajú a aj celková regulácia a koordinácia imunitnej odpovede je rozdielna, vo všeobecnosti znížená.
Celý tento nález v imunitnom systéme označujeme ako imunodeficit predčasne narodených detí, pričom vo svojej podstate nejde o chorobu ale o prirodzený stav imunity podľa stupňa prematurity (pozn.: ako predčasne je dieťa narodené). Na druhej strane táto imunitná nezrelosť, ktorá je hlbšia čím je dieťa narodené skôr, zvyšuje riziko infekcií pre tieto deti. Okrem toho približne od polovice gravidity dochádza k prenosu protilátok triedy G [1] cez placentu od matky do krvi dieťaťa, pričom tento presun je intenzívnejší posledné týždne pred narodením. Čím skôr sa dieťa narodí, tým kratší čas malo na to, aby mu matka odovzdala dostatok protilátok. Preto u každého predčasne narodeného dieťaťa nachádzame po pôrode zníženú koncentráciu imunoglobulínu G.
Po narodení predčasniatka sa tím lekárov, špecialistov na neonatológiách snaží urobiť všetko pre to, aby sa minimalizovali riziká a maximalizovali šance na čo najviac plnohodnotný život bábätka. V prípade predčasne narodených detí, ale aj detí v prvých mesiacoch a týždňoch života sa snažíme nezasahovať do samotného procesu vývoja imunitného systému umelými zásahmi z vonku. Samozrejme, ak nastane riziková situácia, potom je na mieste imunologická intervencia. Najlepším spôsobom podpory imunitného systému a jeho vývoja je dojčenie a materské mlieko. Ak to nie je možné, náhradné mliečne formuly obsahujú podľa vzoru materského mlieka niektoré aktívne zložky, ktoré dokážu pozitívne vplývať na vývoj imunity.
Dôležité je aj predchádzať infekciám a znižovať riziko vystavenia dieťaťa infekciám. Jedným z týchto postupov je napr. podávanie protilátok proti RS vírusu predčasne narodeným deťom v rizikovom jesennom a zimnom období. Ak u predčasne narodeného dieťaťa pozorujeme vysokú a komplikovanú chorobnosť, rôzne závažné infekcie, je potrebné zrealizovať imunologické vyšetrenie a vylúčiť prípadnú vrodenú poruchu imunity. Na Slovensku už niekoľko mesiacov navyše beží projekt v rámci novorodeneckého skríningu [2], zameraný na včasné odhalenie závažných vrodených porúch imunity u podskupiny detí, ktorých rodičia podpísali informovaný súhlas, a to bez ohľadu na gestačný vek. Aktuálne tento pilotný projekt prechádza už do fázy plošného povinného skríningu pre všetkých novorodencov, podobne ako je to v prípade vybraných metabolických ochorení, ktoré sú štandardnou súčasťou plošného skríningu.
Základným rozdielom medzi donoseným a nedonoseným bábätkom v boji s infekciou je, že donosené dieťa je počas prvých mesiacoch chránené proti širokému spektru ochorení protilátkami od matky, najmä tými čo prešli cez placentu, čiastočne aj protilátkami obsiahnutými v materskom mlieku. Obrazne povedané, dieťa je prechodne chránené proti všetkým ochoreniam, ktoré matka prekonala alebo bola proti nim očkovaná. Preto sa napr. aj počas gravidity odporúča očkovanie proti chrípke či proti čiernemu kašľu, aby následne prenesené protilátky chránili dieťa. Postupne sa však aj tieto protilátky spotrebujú (obvykle okolo 4. - 6. mesiaca) súbežne s tým, ako si dieťa začne tvoriť vlastné protilátky napr. po očkovaní. U predčasne narodeného dieťaťa tieto protilátky chýbajú, navyše jeho imunitná reaktivita je pomalšia a znížená. Z toho vyplývajú aj častejšie infekcie a infekčné komplikácie u predčasne narodených detí.
Vo všeobecnosti je po príchode z nemocnice domov pre podporu imunity predčasniatka kľúčové v prvom rade dojčenie a materské mlieko. Následne očkovanie, či už vakcínami v rámci nášho očkovacieho kalendára bez odkladania podania prvej dávky na neskôr. Z doplnkových očkovaní je to napr. očkovanie proti rotavírusom alebo meningokokom. V prípade predčasne narodených detí, najmä tých narodených výrazne skôr, je očkovanie často realizované po konzultácii s ošetrujúcimi špecialistami, ktorí riešia jednotlivé komplikácie a choroby súvisiace s predčasným narodením. Časť týchto detí je konzultovaná aj v špecializovaných centrách pre očkovanie v špeciálnych situáciách. Postupujeme vysoko individuálne.
Ďalším nástrojom je znižovanie vystavovania dieťaťa potenciálnym zdrojom infekcie, napr. chorým príbuzným či miestam s veľkým počtom ľudí v čase rôznych epidémií. Ak aj rodičia cítia, že idú byť chorí, je potrebné zvýšiť hygienu, umývať si ruky, vetrať, používať dezinfekciu rúk a v prípade blízkeho kontaktu s dieťaťom aj respirátor. To platí aj pre akútne chorých ľudí, ktorí by nemali byť v blízkosti predčasne narodeného dieťaťa. Všetky tieto odporúčania vyplývajú z vlastností imunitného systému predčasniatka, ako aj jeho vyššej zraniteľnosti. S pribúdajúcim vekom sa aj táto zraniteľnosť znižuje.
Vo vzťahu k imunitnému systému používame biologický vek, pretože jednotlivé obdobia vývoja majú svoje špecifiká a charakteristické zmeny v imunitnom systéme. Je logické, že u predčasne narodeného dieťaťa je týmto vývoj imunitného systému oneskorený, ale je známe, že ten vývoj sa snaží dieťa rýchlo dobehnúť. Niektoré vlastnosti imunitného systému môžu byť ale podobné medzi predčasne narodenými a termínovými deťmi.
V prípade očkovania používame biologický vek, nie korigovaný. Ak to zdravotný stav dieťaťa umožňuje, je potrebné začať čo najskôr, tak ako to stanovuje očkovací kalendár. Ešte pred jeho začatím je možné začať s doplnkovými vakcínami, napr. už proti spomínaným rotavírusom či meningokokom. Nezriedka sa s očkovaním začína už v nemocnici, najmä ak je predčasne narodené dieťa dlhodobo hospitalizované. Je potrebné si uvedomiť, že zbytočným a neodôvodneným odkladaním začatia očkovania sa predlžuje rizikové obdobie, kedy dieťa môže získať niektoré zo závažných infekčných ochorení. V tejto súvislosti je však potrebné dodať, že ak má predčasniatko rôzne ochorenia a komplikácie súvisiace s prematuritou, postupuje sa vysoko individuálne pri úzkej spolupráci pediatra s ošetrujúcimi špecialistami. Ak je u dieťaťa prechodná skutočná kontraindikácia, je potrebné ju opakovane prehodnocovať a ak pominie, začať očkovať.
Väčšina rád pre rodičov na podporu imunity predčasne narodených bábätiek a pomoc pri čelení respiračným i iným typom ochorení vychádza z vyššie spomenutého. Dôraz je potrebné dať na dojčenie, očkovanie, tiež je potrebné vyhýbať sa rizikovým situáciám pre získanie infekcie. Samozrejme, v rámci hygieny všetkého s mierou, dieťa nemôžeme držať v sterilnom prostredí.
Čo sa týka prvého kontaktu predčasniatok s kolektívom, záleží od toho, či u dieťaťa sú prítomné niektoré ochorenia súvisiace s prematuritou alebo nie. Veľmi časté je chronické postihnutie dýchacích ciest, napr. bronchopulmonálna dysplázia. Všeobecne je vhodné pred nástupom do kolektívu detí podporiť imunitu napr. podávaním niektorých prírodných imunomodulačných prípravkov po konzultácii s pediatrom alebo špecialistom. Určite by som vyzdvihol aj očkovanie proti chrípke, ktoré je možné už od ukončeného 6. mesiaca. Predčasne narodené deti zaradené do kolektívu by mali byť každoročne očkované proti chrípke.
Starostlivosť o imunitu je dôležitá vo všetkých vekových kategóriách, nielen u detí. Medzi najdôležitejšie opatrenia na podporu imunity patrí dostatok spánku a odpočinku, pravidelná pohybová aktivita, pestrá a vyvážená strava s obsahom prirodzených vitamínov, minerálov a vlákniny, nevystavovať dieťa pasívnemu fajčeniu a samozrejme je to očkovanie. V rizikovom období to môže byť aj podávanie vitamínov a minerálov (najmä vitamín D a zinok) či imunomodulačných prípravkov (napr. beta-glukánov). Pripomenul by som ešte potrebu dostatočného doliečenia dieťaťa po prekonanom infekte.
Tipy pre komunikáciu s detskými pacientmi pomocou zdravého rozumu
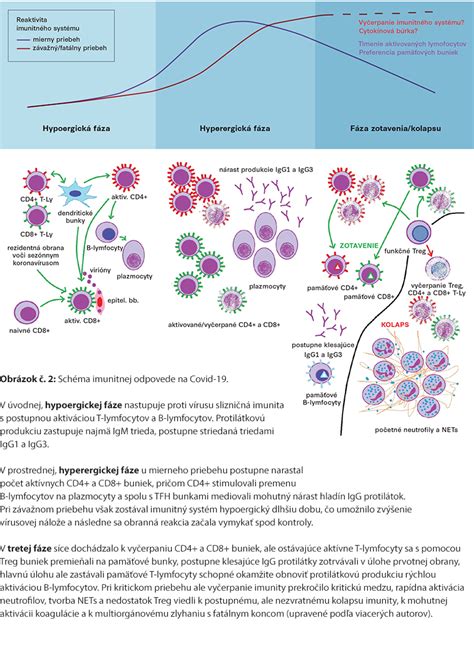
Vírus ľudskej imunodeficiencie (HIV) predstavuje celosvetový problém verejného zdravia. Infekcia vírusom HIV vedie k postupnému oslabovaniu imunitného systému. Pokročilým štádiom infekcie HIV je syndróm získanej imunodeficiencie (AIDS), pri ktorom sa rozvíjajú klinické príznaky ochorenia. Jedným z najzávažnejších aspektov epidémie HIV je prenos vírusu z matky na dieťa počas tehotenstva, pôrodu alebo dojčenia. Našťastie, moderná medicína ponúka účinné stratégie na minimalizáciu tohto rizika.
HIV sa môže prenášať rôznymi spôsobmi, vrátane prenosu z matky na dieťa. U ženy žijúcej s HIV môže dôjsť k prenosu HIV na dieťa počas tehotenstva, pôrodu alebo dojčenia. Avšak liečba HIV značne znižuje riziko prenosu HIV zo ženy na jej dieťa.
Lieky proti HIV, známe ako antiretrovirálne lieky, nie sú schopné úplne vyliečiť HIV. Avšak môžu efektívne kontrolovať množenie vírusu v tele a značne spomaliť progresiu ochorenia. Tieto lieky sú dôležitou súčasťou liečby HIV, ktorá sa nazýva antiretrovírusová terapia (ART). Antiretrovírusová terapia (ART) zohráva kľúčovú úlohu v prevencii prenosu HIV z matky na dieťa.
Ak je počet vašich buniek CD4 dostatočne vysoký, aby vás ochránil pred ochorením v dôsledku HIV, ak je vaša vírusová záťaž nízka, ak nie ste chorá v dôsledku HIV, potom lekári vo Veľkej Británii odporúčajú, aby ste absolvovali liečbu liekom AZT (zidovudin, Retrovir) počas posledných troch mesiacov (tretí trimester) tehotenstva. Iná možnosť je podstúpiť krátku liečbu trojkombináciou liekov proti HIV počas posledných mesiacov tehotenstva, aby sa vaša vírusová záťaž dostala na nezistiteľnú úroveň.
Ak HIV infekcia poškodila váš imunitný systém, čo znamená, že ste náchylná na infekcie, alebo ak je vírusová záťaž vysoká, potom máte užívať tri lieky proti HIV. Ide o nukleozidový inhibítor AZT (zidovudin, Retrovir), 3TC (lamivudin, Epivir) a nenukleozidový nevirapín alebo proteázový inhibítor - ritonavir. Nevirapín by ste nemali užívať, ak je počet vašich CD4 buniek nad 250. Čím je vaša vírusová záťaž vyššia, tým v skoršom štádiu tehotenstva budete musieť začať s liečbou. Ak je vaša vírusová záťaž na zistiteľnej úrovni aj pred pôrodom, potom je nutný pôrod cisárskym rezom. Ak otehotniete počas užívania liekov proti HIV, ktoré úspešne znižujú vašu vírusovú záťaž, odporúča sa pokračovať v ich užívaní.
V dvadsiatom týždni tehotenstva budete potrebovať ultrazvukové vyšetrenie na zistenie vrodených vývojových chýb (anomaly scan). Efavirenz (Sustiva) sa neodporúča užívať počas tehotenstva, pretože laboratórne výskumy a výskumy na zvieratách naznačujú, že by mohol zvýšiť riziko vrodených chýb.
Ak vám HIV diagnostikovali vo vysokom štádiu tehotenstva (32. alebo neskorší týždeň), budete musieť ihneď začať užívať trojkombináciu liekov proti HIV. Mali by to byť AZT (zidovudin, Retrovir), 3TC (lamivudin, Epivir) a nevirapín (Viramune). Ak sa zistí až počas pôrodu, alebo tesne po ňom, že máte HIV, potom by ste mali dostať dávku AZT (zidovudin, Retrovir) injekčne a ďalšie dávky AZT a nevirapínu (Viramune) perorálne. Sľubné výsledky v prevencii prenosu HIV z matky na dieťa naznačuje jednorázové podanie Nevirapínu.
Správne pripravený a realizovaný pôrod dokáže znížiť riziko prenosu HIV z matky na dieťa. Cisársky pôrod znižuje riziko prenosu HIV na dieťa prostredníctvom telesných tekutín matky a významne znižuje riziko prenosu HIV na dieťa. Je možné, že sa cisársky pôrod odporúča len v prípade, že má matka vysoké hladiny HIV v krvi a ak výhody cisárskeho pôrodu prevýšia riziká cisárskeho pôrodu.
Vo Veľkej Británii sa všetkým matkám žijúcim s HIV dôrazne odporúča, aby kŕmili svoje deti výlučne umelou dojčenskou výživou. Ak sa uplatnia tieto metódy, je možné znížiť riziko prenosu HIV z matky na dieťa z približne 25 % na menej ako 1 %.
V roku 2017 sa celosvetovo približne 110 000 detí (63 000 - 160 000) novoinfikovalo infekciou HIV. Prenosu vírusu HIV z matky na dieťa je možné takmer úplne zabrániť. Táto intervencia je mimoriadne dôležitá hlavne v krajinách s nízkym a stredným príjmom, v ktorých je tento mechanizmus prenosu práve jedným z najdominantnejších. Napríklad v roku 2010 dostalo ART terapiu s cieľom zabrániť prenosu vírusu HIV z matky na dieťa 48 % HIV pozitívnych tehotných žien v porovnaní s rokom 2004, v ktorom to bolo len 10 % pozitívnych tehotných žien.
Eliminácia prenosu HIV infekcie z matky na dieťa sa stáva skutočnosťou. V roku 2015 vyhlásilo WHO Kubu za prvú krajinu, kde sa dosiahlo odstránenie prenosu HIV a syfilisu z matky na dieťa. Do konca roka 2017 bolo schválených ďalších 10 krajín, kde sa podarilo odstránenie prenosu z matky na dieťa.
Testovanie na HIV infekciu môže pomôcť zaistiť liečbu pre ľudí v núdzi. Prístup k testovaniu na HIV a prístup k liekom by sa mal výrazne zrýchliť, aby sa do roku 2030 dosiahol cieľ ukončenia AIDS. Dostupnosť testovania HIV je stále obmedzená, odhaduje sa, že 25 % ľudí s HIV infekciou, čo predstavuje 9,4 milióna ľudí zostáva nediagnostikovaných a nepoznajú svoj stav HIV infekcie.
Rozšírenie pokrytia liečby HIV prispieva k prevencii HIV. Ku koncu roka 2017 bolo celosvetovo 21,7 milióna ľudí, ktorí dostávali ART. Z nich takmer 20 miliónov ľudí žilo v krajinách s nízkym a so stredným príjmom. V roku 2016 vydalo WHO druhé vydanie usmernení o používaní antiretrovírusových liekov na liečbu a prevenciu infekcie HIV. Tieto usmernenia obsahujú niekoľko nových odporúčaní, vrátane odporúčaní poskytnúť čo najskôr po diagnostikovaní všetkým deťom, dospievajúcim, dospelým, tehotným a dojčiacim ženám celoživotnú liečbu, bez ohľadu na počet CD4 buniek.
CMV sa prenáša z osoby na osobu blízkym kontaktom prostredníctvom telesných tekutín (sliny, moč, krv, slzy, materské mlieko a ďalšie). CMV sa pomerne často vyskytuje aj medzi zdravými deťmi vo veku 1-3 roky, práve kvôli blízkemu kontaktu s vrstovníkmi. Preto ženy, či už tehotné alebo plánujúce otehotnieť, prichádzajúce do kontaktu s deťmi (matky, učiteľky, zdravotnícky personál a pod.) by mali dôsledne praktizovať prevenciu.
CMV môže byť prenesený z matky na plod počas tehotenstva. CMV sa môže preniesť z matky na novorodenca aj počas pôrodu práve prechodom cez pôrodné cesty. Momentálne neexistujú žiadne odporúčania proti kojeniu keď je matka vystavená CMV infekcii. Benefity materského mlieka a riziká prenosu CMV z matky na novorodenca, ak je u matky aktívna CMV infekcia, by mali byť zvažované pri novorodencoch s veľmi nízkou pôrodnou váhou a taktiež pri predčasne narodených novorodencoch.
Plod je počas tehotenstva chránený pred nepriaznivými vplyvmi vonkajšieho prostredia niekoľkými mechanizmami. Plod je uložený v maternici matky tak, že ho spája s iným organizmom len placenta a pupočník. Prostredníctvom týchto orgánov sa do organizmu dieťaťa dostávajú živiny a ďalšie látky potrebné pre jeho rast a vývoj.
Plod je chránený pred infekciou celým radom mechanizmov. Tvorí ich predovšetkým nedotknuteľná placentárna bariéra, plodové obaly, materské protilátky, ktoré sa dostávajú do plodu placentou a samozrejme rozvíjajúce sa vlastné imunitné (obranné) reakcie plodu. Plodová voda, v ktorej je plod dieťaťa uložený, obsahuje rovnako ochranné, predovšetkým protibakteriálne prvky.
Imunita plodu sa aktivuje postupne. Je dobre známe, že na niektoré infekcie je dieťa po pôrode viac citlivé a niektorými infekčnými ochoreniami v prvých mesiacoch života prakticky neochorie. Súvisí to s vývojom vlastného imunitného systému dieťaťa a s ochrannými látkami (protilátkami), ktoré dieťaťu v čase tehotenstva odovzdala jeho matka. Matka dáva dieťaťu predovšetkým protilátky k niektorým vírusovým infekciám, medzi ktoré patria: osýpky, infekčná žltačka A, rubeola, obrna, a ovčie kiahne. Proti bakteriálnym infekciám sú už tieto protilátky menej koncentrované (záškrt, čierny kašeľ) alebo nie sú vôbec prítomné. Vlastný imunitný systém dieťaťa nie je proti niektorým bakteriálnym infekciám ešte vôbec aktivovaný, z čoho vyplýva, že pre malé dieťa, najmä novorodenca a dojča sú niektoré mikroorganizmy veľmi nebezpečné.
Napriek ochranným mechanizmom, niektoré infekcie sa predsa len môžu do organizmu ešte nenarodeného dieťaťa dostať. Medzi hlavné nebezpečenstvo patria najmä niektoré vírusové infekcie, ktoré na plod prenesie matka. Sú to predovšetkým: osýpky, cytomegalovírusová infekcia, infekcia herpetickým vírusom. Plod však môže byť postihnutý aj inými mikroorganizmami. Patrí sem predovšetkým ochorenie toxoplazmózou alebo listériou.
Od ženy infikovanej HIV sa plod najčastejšie nakazí až v čase pôrodu, kedy prechádza pohlavnými cestami ženy. Preto je tu účinnou prevenciou vybratie plodu cisárskym rezom. Týmto spôsobom sa nebezpečenstvo HIV infekcie v prenose na dieťa znižuje. Musí však nasledovať ďalšie opatrenie. Je to predovšetkým zákaz dojčenia dieťaťa HIV pozitívnou matkou a ďalej dodržiavanie určitých ďalších ochranných opatrení.
Toxoplazmóza je parazitárna infekcia spôsobená mikroorganizmom Toxoplasma gondii. Toxoplazmóza môže byť akútna aj chronická, pričom postihuje nervový a lymfatický systém, pečeň, slezinu a oči. Toxoplazmóza počas tehotenstva môže mať nebezpečné následky pre nenarodené dieťa: existuje zvýšené riziko nedonosenosti a prenosu infekcie cez placentu. Dieťa s vrodenou toxoplazmózou môže rásť pomalšie, narodiť sa s nízkou pôrodnou hmotnosťou a mať zväčšenú slezinu a pečeň.
Na prevenciu toxoplazmózy sa vyhýbajte kontaktu s výkalmi infikovaných zvierat, pri čistení mačacích záchodov a pri práci v záhrade používajte rukavice. Mali by ste jesť potraviny, ktoré prešli dostatočnou tepelnou úpravou (v prípade mäsa aspoň 73-76 stupňov).
Listerióza je strašiakom najmä tehotných žien, avšak nebezpečná je aj pre starších ľudí, novorodencov či ľudí s poruchami imunity, napríklad pre onkologických pacientov. Tehotné ženy a ľudia trpiaci rakovinou, ktorí sa liečia chemoterapiou, sú až desaťnásobne náchylnejší ochorieť listeriózou.
Listeriózu spôsobuje tyčinkovitá baktéria Listeria (najčastejšie Listeria monocytogenes) a nakaziť sa dá z nedostatočne tepelne upraveného mlieka, nepasterizovaných mliečnych výrobkov, mäkkých syrov, nedostatočne tepelne upraveného mäsa a rýb, neumytej zeleniny či ovocia, ako aj pri kontakte s nakazeným zvieraťom. Taktiež je rizikový kontakt s človekom trpiacim listeriózou, od ktorého sa dá nakaziť aj pohlavným stykom.
Nebezpečný je prenos infekcie na dieťa, pretože môže dôjsť k potratu, pôrodu mŕtveho dieťatka či predčasnému pôrodu. Pri vrodenej forme listeriózy trpí novorodenec, ktorého matka počas tehotenstva prekonala listeriózu. U bábätka môže dôjsť k zápalu mozgu a mozgových blán, poškodeniu pečene, sleziny, nadobličiek. Príznakmi býva apatia, nechutenstvo, kŕče a prejaviť sa môžu už prvý deň po narodení, ale aj neskôr. Rozvinutá forma u novorodenca má až 50% úmrtnosť, teda každý druhý novorodenec s touto infekciou zomiera.
V rámci prevencie je potrebné sa vyvarovať konzumácie nedostatočne tepelne upraveného mlieka, mäsa, mäsových výrobkov, neumytej zeleniny či ovocia, byť veľmi opatrný v kontakte so zvieratami.
Budúca mama môže byť zaočkovaná proti chrípke akoukoľvek neživou vakcínou dostupnou na Slovensku. Je to bezpečné a malo by sa to vykonávať každoročne, najlepšie od októbra do decembra. Niektoré americké štúdie dokonca popisujú 40 % pokles rizika hospitalizácie u tehotnej pacientky, ktorá bola zaočkovaná.
Základný princíp, ktorý v takýchto prípadoch v drvivej väčšine platí, znie, že človek je pri vírusovom ochorení infekčný už niekoľko dní pred tým, než vôbec vie, že je chorý. Preto, keď už zistí, že je chorý, tak je relatívne neskoro robiť nejaké opatrenia, a v prípade dojčiacej matky je najlepším opatrením pokračovať v dojčení, pretože keď už matka zistí, že je chorá, tak sa v jej mlieku nachádzajú protilátky, ktoré bábätku pomáhajú, aby neochorelo alebo aby choroba prebehla bez nejakých zjavných príznakov alebo aby mala miernejší priebeh. To isté platí, ak má matka salmonelózu či otravu jedlom - je dôležité pokračovať v dojčení.
Keď si totiž pozriete inkubačnú dobu infekcií a najrozmanitejších ochorení, bežne sa vyskytujúcich v populácii, najmä počas chrípkovej sezóny, u väčšiny sa prvé príznaky objavia až po tom, ako ste pre svoje okolie už infekční. Deti a dospelí môžu bojovať s infekciou bez toho, aby si toho boli vedomí a bozkávaním bábätka môžu tento vírus preniesť na dieťa, ktoré naopak môže mať problém s ním takto bojovať.
Hoci aj infekcie, ktoré spôsobujú mierne symptómy ako nachladnutie u dospelých a starších detí, môžu byť pre bábätká život ohrozujúce. Množstvo rodinných príslušníkov chytí bábätko do rúk bez toho, aby si predtým umylo ruky. Pritom ide o jedno zo základných hygienických požiadaviek, ktoré by ste dodržali napríklad v prípade, ak sa idete stretnúť s človekom s oslabeným imunitným systémom.
Jedným z príkladov vírusov nebezpečných pre bábätká je práve spomínaný herpes vírus HSV (herpes simplex viruses). Celkovo je rizikový pre všetky deti do 2 rokov. Novorodenca navyše môžeme nakaziť nielen bozkom, ale aj dotykom jeho tváre, nosa, hlavičky, ruky alebo bruška. Ak sa v našom tele vyvinul vírus a my sa dotkneme dieťaťa a ono sa potom dotkne oka, úst alebo nosa, vírus sa môže rozšíriť.
Ďalším nebezpečným vírusom je respiračný syncyciálny vírus (RSV). Prispieva k problémom s dýchaním, kvôli ktorým je hospitalizácia dieťatka nevyhnutná. V súčasnosti sa v Európe vyskytuje viacero ochorení, ktoré môžu byť spôsobené vírusom RSV. Desivé je napríklad to, že sa môže rozvinúť do bronchiolitídy alebo zápalu pľúc, ktoré sú pre deti s nie úplne vyvinutým imunitným systémom veľmi ťažké.
Novorodenci sú ďalej náchylnejší na rozvoj závažných infekcií ako sepsa a meningitída. Nemajú ešte ochranu získanú očkovaním a ich hematoencefalická bariéra (ktorá chráni pred vstupom infekcií do mozgu) rovnako nie je úplne vyvinutá. Aj preto sú novorodenci s horúčkou vo veku menej ako 3 mesiace považovaní za „núdzový stav“.
Pediatri a pediatričky z prestížnej Johns Hopkins All Children´s Hospital v St. Petersburgu na Floride odporúčajú, aby ste počkali 2 - 3 mesiace, kým bude imunitný systém vášho dieťatka silnejší, aby ste ho predstavili aj širšej rodine a priateľom či priateľkám. Návštevy môžu pokojne počkať.
Vo všeobecnosti sa preto odporúča:
- Vyhýbať sa preplneným, rušným miestam ako nákupné centrá, letiská a lietadlá, zábavné parky, detské centrá, ihriská.
- Každý, kto príde do kontaktu s novorodencom, by si mal umyť ruky mydlom, pomôže aj odstránenie šperkov z rúk.
- Návštevníci by nemali novorodencov bozkávať na tvár, ruky, ani byť blízko ich tváre, pretože v ústach aj okolo nich je veľa baktérií - pomôcť znížiť šírenie infekcií môžu rúška.
- Návštevníci nesmú mať žiadne príznaky ani známky akéhokoľvek ochorenia - ktokoľvek s horúčkou, nádchou, kašľom, hnačkou by na návštevu nemal chodiť.
Namiesto bozkávania alebo objímania sa bábätku môžete radšej z bezpečnej vzdialenosti prihovoriť, usmiať sa, dokonca pohúpať kočíkom.
