Umelé oplodnenie, známe aj ako IVF (in vitro fertilizácia), predstavuje modernú a vysoko efektívnu metódu asistovanej reprodukcie. Ide o laboratórnu techniku, pri ktorej dochádza k oplodneniu vajíčka spermiou mimo ženského tela. V súčasnosti existuje niekoľko možností asistovanej reprodukcie pre páry, ktoré čelia problémom s neplodnosťou. Metóda IVF patrí medzi najuznávanejšie a najúčinnejšie.
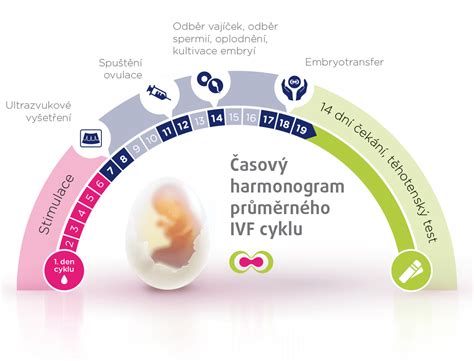
Celý proces IVF je zložený z viacerých krokov, ktoré vyžadujú istý časový odstup, a preto sa celý IVF proces môže natiahnuť na niekoľko mesiacov. Absolvovanie jedného cyklu nezaručuje pozitívny výsledok tehotenského testu.
Príprava na IVF
Prvým krokom je úvodná konzultácia v centre asistovanej reprodukcie, na ktorej by mali byť prítomní obaja partneri. Odborné konzultácie nevyžadujú lekárske odporúčanie. Potrebné je však podstúpiť niekoľko lekárskych vyšetrení, na základe ktorých sa stanoví presný protokol umelého oplodnenia.
U mužov ide hlavne o detailné analyzovanie vlastností spermií. Medzi základné vyšetrenia patria:
- Základný spermiogram a funkčné testy spermií - informácie o koncentrácii, pohyblivosti a morfológii spermií.
- Test integrity DNA spermií - poskytuje informácie o kvalite genetickej výbavy spermií.
U žien sa vyšetrenia zameriavajú na kvalitatívne i kvantitatívne testy vajíčok. Medzi možné vyšetrenia patria:
- Stanovenie hormonálneho profilu - vrátane AMH, podľa ktorého možno určiť ovariálnu rezervu.
- Imunologické vyšetrenia - prítomnosť protilátok, bunková imunita, celiakia, zoonózy, NK bunky a pod.
- Genetická konzultácia a genetické vyšetrenia - karyotyp, prípadne ďalšie testy odporúčané klinickým genetikom (napr. trombofilné mutácie, vrodené poruchy zrážania krvi, cystická fibróza, SMA).
- Vyšetrenia maternice prostredníctvom sonohysterografie, ktorá spočíva vo vstreknutí tekutiny do maternice cez krčok a následnom vytvorení ultrazvukových snímok maternicovej dutiny.
- Simulovaný prenos embryí, vďaka čomu sa dá na základe zistených informácií o hĺbke dutiny maternice zvoliť najvhodnejšia technika umelého oplodnenia.
Pre efektívne využitie vášho času odporúčame návštevu oboch partnerov. Spermiogram u partnera je vhodné vykonať hodinu pred konzultáciou s IVF špecialistom. Tým získame predbežné informácie o počte a pohyblivosti spermií. Zároveň prebehne odber krvi u partnerky (hormonálny profil, imunologické vyšetrenia, genetické vyšetrenia).
Niektoré pacientky budú potrebovať používanie kontraceptív za účelom časového odsledovania a nastavenia menštruačného cyklu. Taktiež sú kontraceptíva v ART využívané na predchádzanie vzniku ovariálnych cýst, ktoré sa niekedy objavia pri stimulácii GnRH dráhy.
Pred vstupom do IVF cyklu je dôležité urobiť zmeny v životnom štýle a hmotnosti, aby mali čas prejaviť sa na kvalite spermií a odpovedi na stimuláciu vaječníkov. Odporúča sa komplexné prenatálne vitamíny, je dobré s nimi začať aspoň mesiac pred začiatkom stimulácie. Niekoľko mesiacov pred IVF cyklom je vhodné užívať kyselinu listovú. Vitamínové preparáty môžu pomôcť upraviť aj kvalitu spermií u partnera, tiež ich je však potrebné užívať aspoň 2 mesiace pred IVF cyklom. Pri nízkych koncentráciách v krvi, a predovšetkým v zimných mesiacoch, treba užívať aj vitamín D. Veľmi dôležitý je aj dostatok spánku. Niekedy sa pred IVF cyklom odporúča aj užívanie melatonínu v dávke 2 mg večer.
Hormonálna stimulácia vaječníkov
Stimulácia vaječníkov začína v druhý alebo tretí menštruačný deň a funguje na báze hormonálnej liečby. Na základe inštrukcií lekára prebieha pravidelné podávanie hormonálnych dávok v injekčnej forme. Žena si ich môže aplikovať sama alebo s pomocou partnera. V jednotlivých dávkach je obsiahnuté potrebné množstvo syntetických hormónov, ktoré podnecujú vaječníky k tvorbe väčšieho množstva vajíčok.
Časové rozmedzie stimulácie tvorby vajíčok je individuálne, pretože u každej ženy môže byť určený plán rozdielny. Kým u niektorých žien sa stimulačný krok ukončí po ôsmich dňoch, ďalšie sa trápia s injekčnými dávkami hormónov aj päť týždňov. Vo veľkej miere to závisí od prvotných vyšetrení, ale i výsledkov priebežného ultrazvuku a krvných testov, ktoré stanovujú, či sú vajíčka pripravené na odber. Takéto kontroly v centre žena absolvuje v priebehu stimulácie dva- až štyrikrát.
Najmä v posledných dňoch stimulácie môže žena zaregistrovať bolesti pri vaječníkoch, nafúknuté bruško či nadmerné zadržiavanie vody v tele. S určitým diskomfortom treba počítať ku koncu stimulácie. Tomuto kroku prislúcha veľmi dôležitá úloha, pretože ovplyvňuje to, koľko vajíčok bude zrelých na odber a následné oplodnenie.
Tento krok sa vykonáva, aby sa predišlo ovulácii pred tým, než sú vajíčka chirurgicky odobraté lekárom. Pacientke sú podávané buď agonisty, alebo antagonisty GnRH receptorov.
V čase očakávaného začatia menštruačného cyklu sa vykoná základné vyšetrenie vaječníkov. Ak by bola viditeľná cysta, väčšinou sa počká s ďalšími krokmi ART, pokiaľ sa cysty nevstrebú (väčšinou v priebehu jedného týždňa). Ojedinele sa môže vykonať drenáž.
Na stimuláciu vaječníkov sa využíva viacero rôznych postupov, pričom všetky viac-menej zahŕňajú používanie rovnakého typu liečiv. Pri stimulácii vaječníkov je normálnym prejavom ich zväčšenie, ktoré časom ustúpi. Avšak veľkým rizikom je vznik ovariálneho hyperstimulačného syndrómu (OHSS), kedy dochádza k nápadnému zväčšeniu vaječníkov, vysokej hladine pohlavných steroidných hormónov v sére a zvýšenej permeabilite ciev, čo môže viesť k akumulácii tekutiny v brušnej, hrudnej a zriedkavo aj v perikardiálnej dutine. Medzi prejavy OHSS patrí abdominálna bolesť či diskomfort, pri ťažších prejavoch sa objavuje nevoľnosť, vracanie či ascites. V prípade vážnych prejavov OHSS je možné sledovať prírastok na váhe, dyspnoe alebo oligúriu, nerovnováhu elektrolytov, hypovolémiu, pleurálny výtok až akútnu pulmonálnu úzkosť. Rast folikulov je odsledovaný na základe vaginálneho ultrazvuku v kombinácii s krvnými testami na zistenie hladín hormónov. Takéto testy sa počas celého procesu ART vykonávajú dosť často a na základe nich sa upravuje dávka liečiv za účelom zlepšenia rastu folikulov.
Dozrievanie vajíčok a odber
Dozrievacia časť procesu prebieha 34-36 hodín pred samotným odberom. Funguje na báze aplikácie preparátu pozostávajúceho z ľudského choriogonadotropínu, a teda hormónu hCG, podnecujúceho vajíčka k rýchlejšiemu a účinnejšiemu dozrievaniu. Jeho podávanie sa viaže na prísne dodržiavanie predpísaného času aplikácie, pretože jeho neskoré podanie by mohlo mať potenciálny vplyv na celý priebeh IVF.
Odber vajíčok je jediný úkon v rámci umelého oplodnenia, ktorý sa vykonáva v krátkodobej vnútrožilovej anestézii. Ide o miniinvazívny a takmer bezbolestný zákrok, ktorý trvá približne 5-15 minút. Anesteziológ intravenózne podá liečivá (sedatíva a lieky proti bolesti) na zníženie diskomfortu počas procedúry. Na odber vajíčok sa využíva najčastejšie transvaginálna aspirácia pod ultrazvukovou kontrolou. Do vagíny je vložená ultrazvuková sonda a pod jej kontrolou sa ďalej zavádza tenká ihla, ktorá prenikne až do vaječníka. Tam sa opatrne nasajú z folikulov dozreté vajíčka a následne sa umiestnia do kultivačného média. Po odbere je pacientka prebratá z anestézie a sledovaná lekárskym personálom, kým anestézia neodznie. Preberiete sa takmer okamžite po výkone a ďalšie 2 hodiny budete sledovaná na dospávacej izbe.
Pacientka by sa mala na kliniku dostaviť nalačno, a to hneď ráno, pričom v tento konkrétny deň je potrebná aj partnerova prítomnosť. V čase odberu ženských vajíčok totiž zároveň prebieha aj odber spermií.
Ak sa rozhodnete použiť na umelé oplodnenie spermie svojho partnera, poskytne vzorku spermií v ordinácii lekára alebo na klinike IVF prostredníctvom masturbácie v deň odberu vašich vajíčok. Na získanie spermií najčastejšie dochádza v rovnaký deň ako k odberu vajíčok v tzv. odberovej miestnosti v centre asistovanej reprodukcie. V niektorých prípadoch sú potrebné iné metódy odberu spermií, ako napríklad aspirácia semenníkov (extrakcia spermií priamo zo semenníka pomocou tenkej ihly alebo chirurgicky). Po stretnutí partnerov s embryológom, kde dochádza k informovaniu o kvalite a množstve odobratých vzoriek oboch druhov pohlavných buniek, sa odsúhlasí metóda oplodnenia.
V súčasnosti už neplatí, že v deň odberu vajíčok musí byť u muža dodržaná 4- až 5-dňová pohlavná abstinencia. Sú štúdie, ktoré tvrdia, že skrátenie obdobia od poslednej ejakulácie na 2 dni, zlepšuje výsledky IVF.
Oplodnenie a kultivácia embryí
Po úspešnom odbere vajíčok a spermií sa vajíčka oplodnia v laboratóriu. Tento proces prebieha mimo maternice, v laboratóriu, počas 3 až 6 dní nasledujúcich po odbere. Po oplodnení sa vajíčka vyvíjajú v špeciálnom prostredí, ktoré čo najlepšie napodobňuje pomery v maternici.
Oplodnenie môže prebehnúť dvojakým spôsobom. Kým konvenčná inseminácia označuje zmiešanie zdravých spermií so zrelými vajíčkami a ich spoločné ponocovanie v inkubátore, skratke ICSI (intracytoplazmatická injekcia spermií) zodpovedá metóda vstrekovania jednej životaschopnej spermie do každého vajíčka. ICSI je využívaná najmä v prípadoch porúch mužskej plodnosti. Ide o mechanické vpravenie jednej spermie do vajíčka pomocou mikroihly pod špeciálnym mikroskopom.
Deň po oplodnení embryológ podáva žene hlásenie týkajúce sa výsledkov procesu fertilizácie, pričom sa s ňou zároveň dohodne aj na presnom termíne implantovania embryí do maternice. Pracovníci laboratória majú na starosti vytvorenie čo najlepšieho prostredia pre efektívny vývoj embryí. Ideálne sú totiž podmienky, ktoré verne kopírujú tie v ženskej maternici.
Po dvoch dňoch od oplodnenia sú prítomné už štyri bunky a po troch dňoch už osem buniek. Po piatich dňoch sa zygota vyvinie do štádia blastocysty a následne štádia embrya obsahujúceho 80 a viac buniek malého zárodku človeka. Embryá sú umiestnené v malých miskách alebo skúmavkách s výživným médiom, ktoré im poskytuje podmienky podobné, ako sú vo vajcovodoch či v maternici.
Je dôležité poznamenať, že keďže je mnoho vajíčok a embryí abnormálnych, je normálne očakávať, že nie všetky vajíčka budú úspešne oplodnené a nie všetky embryá sa budú deliť normálnym tempom. Šanca, že rozvíjajúce sa embryo skončí tehotenstvom je spojená s jeho rozvojom v laboratóriu, avšak prepojenie nie je stopercentné. Napriek tomu je kritériom vo výbere vhodného embrya pre transfer len ich vizuálny vzhľad, ktorý opäť posudzuje pracovník v laboratóriu.
Zvyčajne na 5.-6. deň, keď embryá dosiahnu požadované štádium, sa z nich odoberie malá vzorka. Tá sa následne testuje, aby sa zistila prítomnosť prípadných genetických porúch. K tejto špeciálnej laboratórnej metóde sa lekár prikloní v záujme zistenia akýchkoľvek genetických abnormalít obsiahnutých vo vzniknutých embryách. Ide o predimplantačné genetické testovanie (PGT) alebo preimplantačnú genetickú kontrolu (PGS). Tieto techniky umožňujú párom alebo jednotlivcom s vážnymi dedičnými poruchami znížiť riziko, že dieťa bude postihnuté rovnakým problémom. Obidve tieto techniky zahŕňajú použitie mikromanipulátora na odobratie bunky z embrya, ktorá sa potom odošle do diagnostického laboratória na stanovenie normálnosti embrya.
Embryotransfer
Prenos embrya do maternice sa realizuje zvyčajne na 3. až 6. deň po odbere vajíčok. Na embryotransfer sa pár dostaví v dohodnutom čase do centra asistovanej reprodukcie. Po príchode a vypísaní súhlasov sa s embryológom dohodne na počte prenášaných embryí, prípadne na ďalších doplnkových metódoch. Štandardne sa prenáša jedno najprospektívnejšie embryo, zvyšné so súhlasom páru mrazíme.
Samotný výkon trvá štandardne do niekoľkých minút a prebieha bez anestézie. Do maternice sa cez pošvu zavedie katéter (tenká ohybná hadička), cez ktorý sa zo striekačky prenesie vopred dohodnutý počet embryí. Lekár opatrne zavedie katéter cez krčok do maternice a vloží embryá do dutiny maternice spolu s veľmi malým množstvom tekutiny. Po vložení embryí zostáva žena ešte niekoľko minút ležať na lôžku a až potom smie opustiť ordináciu.
Nie je potrebné prísť na kliniku s lačným žalúdkom (iba v prípade, ak sa embryotransfer robí v anestézii z rôznych medicínskych dôvodov). Samotný výkon štandardne trvá do 1 minúty a robí sa bez anestézie. Nie je bolestivý, netreba sa preto stresovať.
Pred zákrokom niektorí špecialisti odporúčajú akupunktúru, ktorá uvoľní oblasť malej panvice pre ľahšie zavedenie embrya.
S vyšším počtom prenesených embryí do maternice stúpa aj šanca na viacpočetné tehotenstvo. Pokiaľ je kvalitných embryí viac, je vhodné nechať niektoré zamraziť a prípadne ich využiť vtedy, keď bude treba pokus o umelé oplodnenie znovu opakovať.
Po embryotansféru je vhodné pokračovať v bežných denných činnostiach. Náročnejšie fyzické aktivity však radšej ešte na niekoľko dní vynechajte. Odporúča sa vynechať telesnú záťaž a obmedziť pohlavný styk.
Kryoembryotransfer (KET)
KET označuje spôsob umelej fertilizácie prostredníctvom embryí, ktoré boli predtým zmrazené. K uchovávaniu embryí zmrazením sa pristupuje jednak v prípade, že sa počíta s neúspešným cyklom IVF, no tiež u žien s rakovinou či genetickou predispozíciou na tvorbu rakovinotvorných zárodkov, ktoré by mohli ovplyvniť plodnosť. Zmrazené embryá sa zvyknú po zdarenom otehotnení darovať inému neplodnému páru.
Zmrazené embryá sa rozmrazujú v deň zákroku, pričom následne sa z nich vymývajú roztoky, ktoré im dovtedy zaručovali ochranu pred mrazom. Často sa dá použiť len polovica z existujúcich embryí.
U ženy s problémovým cyklom sa pred kryoembryotransferom zavedie hormonálna liečba mierneho charakteru, a to na báze estrogénu a progesterónu, ktoré podmieňujú prípravu sliznice maternice. Pred zákrokom sa ultrazvukovým snímaním zistí správna poloha na umiestenie embrya. Do pošvy sa potom zavádzajú gynekologické zrkadlá, aby lekár videl krčok maternice. Embryo je do maternice implantované za pomocou mäkkého katétra prechádzajúceho cez krčok maternice do maternicovej dutiny.
Hormóny potrebné pre tehotenstvo berie žena až do chvíle, kým nedôjde k tvorbe placenty, ktorá sama tieto hormóny produkuje. Odpoveď na otázku, ako dlho trvá uhniezdenie embrya po KET, je v podstate podobná ako v prípade prenosu čerstvého embrya do ženskej maternice.
Potvrdenie tehotenstva a starostlivosť po zákroku
To, či bol cyklus IVF úspešný a či ste tehotná, overí lekár po 12 dňoch až 2 týždňoch od odberu vajíčok. Tehotenstvo po umelom oplodnení sa potvrdí stanovením hladiny hCG z krvi. Odber sa realizuje najskôr 14. deň po odbere vajíčok. Tehotenský test je vhodné si po absolvovaní IVF urobiť okolo 10. dňa od zákroku. Ranné tehotenstvo môžete ľahko zistiť vďaka unikátnemu tehotenskému krvnému testu, ktorý dokáže odhaliť prítomnosť hormónu HCG o 14 dní skôr, teda približne už ôsmy deň od počatia.
Čakanie na výsledok liečby neplodnosti je najstresujúcejším obdobím celého IVF cyklu, lebo sa vlastne nič nedeje. Preto je vhodné si tento čas vyplniť a čo najviac sa vyhýbať stresu. Súčasne však počítajte aj s neúspechom, pretože ani IVF liečba nie je 100-percentná.
Ak sa vám otehotnieť nepodarilo, prestanete užívať hormonálne prípravky a menštruáciu pravdepodobne dostanete do jedného týždňa. Ani po neúspechu sa však netreba vzdať svojho sna mať vlastné dieťa.
Nie je potrebná práceneschopnosť, ak cyklus in vitro fertilizácie prebiehal bez komplikácií. Odporúčame pokračovať v štandardnej strave, na akú ste zvyknutí. Cieľom by malo byť pohybovať sa v čo najmenej stresujúcom prostredí. Pri hormonálnej liečbe nie je vhodné slnenie ani solárium. Rovnako, ku koncu stimulácie a tesne po embryotransfere neodporúčame sauny a horúce kúpele. Vzhľadom na to, že väčšinou sa lieky po odbere vajíčok aplikujú aj do pošvy, kúpanie sa v bazénoch tiež nie je optimálne.
Počas čakania na výsledok sa odporúča piť veľa tekutín, sústrediť sa na to. Dostatok tekutín je najlepšou prevenciou i liečbou hyperstimulačného syndrómu. Cvičte, ak vám to vyhovuje. Väčšina cvičení (okrem dlhých behov a rotačných cvičení) nie je nevhodná. Ak máte pochybnosť, poraďte sa s lekárom.
Pripravte seba aj svojho partnera na zmeny nálad. Patrí to k tomu. Musíte jeden druhého podržať. Ani pre jedného to nie je ľahké.
Možné komplikácie a riziká
Umelé oplodnenie je síce ideálnou metódou na otehotnenie pre páry, ktoré bojujú s neplodnosťou, avšak treba brať do úvahy aj isté zdravotné riziká hroziace v prípade absolvovania metódy IVF. Prenosom viacerých embryí, najčastejšie dvoch, sa vytvára možnosť viacpočetného tehotenstva. Rizikom však môže byť aj predčasný pôrod spájaný s nízkou pôrodnou hmotnosťou novorodenca.
Keďže IVF sa priamo viaže na hormonálnu stimuláciu vaječníkov, s vysokou pravdepodobnosťou môže u ženy dôjsť k vzniku ovariálneho hyperstimulačného syndrómu, ktorý spôsobuje bolesti a nafukovanie brucha, nevoľnosť, hnačky i zvracanie. Komplikácie môžu nastať aj v ďalšom kroku IVF cyklu, a to v čase odberu vajíčok. U niektorých žien môže dochádzať ku krvácaniu, infekcii či poškodeniu močového mechúra, čreva, prípadne niektorej z okolitých ciev.
Finančné aspekty IVF
Od umelého oplodnenia môže niektoré páry odrádzať cena, avšak je potrebné si dôkladne naštudovať podmienky nadväzujúce na umelé oplodnenie ustanovené zdravotnými poisťovňami. Podmienky zdravotných poisťovní nekončia pri vekovej kategorizácii ľudí hodných preplatenia zdravotných služieb. Pozor si treba dávať na to, že poisťovne uhrádzajú výhradne základné kroky IVF cyklov, čo znamená, že akékoľvek ďalšie techniky, ako zamrazovanie embryí, genetické vyšetrenia či zdravotné kroky zvyšujúce efektivitu IVF procesu, si pacienti hradia z vlastného rozpočtu. Pacient si tiež pripláca na lieky predpísané pre stimulovanie vajíčok.
Na Slovensku existuje komerčné poistné krytie neplodnosti, pričom zdravotné poisťovne hradia tri cykly mimotelového oplodnenia ženy do dovŕšenia 39. roku života. Niektoré ženy vraj najprv podstúpili IVF cyklus v zahraničí, zaplatili si ho v plnej sume, a až po jeho ukončení posielali žiadosť na refundáciu nákladov do svojej zdravotnej poisťovne. K žiadosti tiež priložili doklady o úhrade, faktúru i správu o IVF, pričom poisťovňa následne svojej klientke preplatila sumu v takej výške, ako by to bolo na Slovensku. Našli sa aj ženy, ktoré boli poisťovňami odmietnuté, pričom vyzdvihli, že všetko závisí od danej poisťovne, prípadne od zamestnanca poisťovne, s ktorým sa záujemca o preplatenie IVF v zahraničí dostane do kontaktu.
Diskutujúce matky rozoberali podstúpenie umelého oplodnenia IVF a jeho cenu. Ako uviedli, poisťovňa umelé oplodnenie prepláca, avšak nie v plnej výške. Hradené sú 3 cykly, ale len niektoré úkony ako odber vajíčok, príspevok na lieky a zákrok, napr. zmrazovanie embryí pre ďalšiu potrebu hradené podľa žien nie je.
V centrách asistovanej reprodukcie sa používajú aj doplnkové metódy, ktoré zvyšujú pravdepodobnosť otehotnenia hneď počas prvého cyklu mimotelového oplodnenia. Medzi tieto metódy patrí napríklad preimplantačné genetické vyšetrenie embryí alebo špeciálne vyšetrenia spermií (EmbryoGlue).
Mimotelové oplodnenie môže byť emocionálne náročné ako pre pár, tak i pre celú rodinu. Nie je výnimkou, že páry, ktoré podstúpia mimotelové oplodnenie bojujú počas celého procesu s obavami a strachom z neúspechu. Možné zdravotné riziká spojené s liečbou neplodnosti sa dajú vďaka odbornosti lekárov a moderným technológiám redukovať na minimum.
Mimotelové oplodnenie nie je tak drahé a nedostupné ako tomu bývalo v minulosti. Svoj postoj k úhrade IVF zmenili zdravotné aj komerčné poisťovne.
tags: #umele #oplodnenie #prace