Priedušková astma je najčastejšie vážne chronické ochorenie v tehotenstve. V súčasnosti postihuje 8,4 percenta tehotných žien. Na Slovensku máme cez 300-tisíc pacientov s astmou, pričom každý rok pribudne 11-tisíc nových. Alergické ochorenia celkovo udáva v tehotenstve až tridsať percent žien, pričom viac než dvadsať percent osôb v populácii trpí niektorým alergickým ochorením.
Bronchiálna astma je chronické ochorenie dýchacieho systému, charakterizované nadmernou dráždivosťou (hyperreaktivitou) dýchacích ciest na vonkajšie podnety, obyčajne spojené so zápalom. Výsledkom neprimeranej reaktivity a zápalového procesu dýchacích ciest je ich stiahnutie a zúženie, opuch sliznice a nadmerná tvorba hlienu, ktoré zhoršujú prietok vzduchu dýchacími cestami. V súčasnosti trpí astmou celosvetovo vyše 340 miliónov ľudí. Výskyt ochorenia má v posledných desaťročiach stúpajúcu tendenciu, a to na rozdiel od minulosti nielen v priemyselne vyspelých krajinách, ale i rozvojových štátoch.
Typy astmy
Na základe medzinárodných deliacich kritérií je v súčasnosti známych viacero typov astmy:
- Alergická astma (atopická, extrinzická) - najčastejší typ v populácii. Objavuje sa už v detstve a skorej dospelosti. Typická je precitlivenosť k vonkajším alergénom.
- Nealergická astma (neatopická, intrinzická) - nie je spojená s alergiou. Vyvíja sa skôr u dospelých, napríklad ako následok vírusovej infekcie horných dýchacích ciest.
- Astma s neskorým nástupom (tzv. ,,late-onset“ astma) - zvyčajne nealergický typ, ktorý sa objavuje až v dospelosti, obzvlášť u žien.
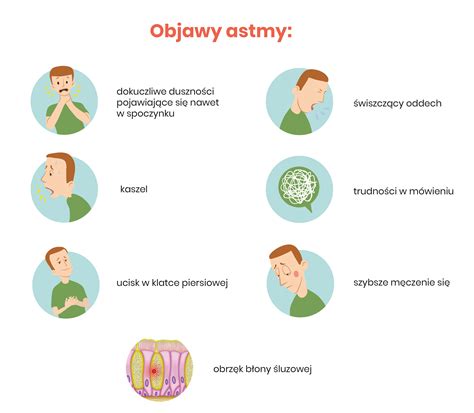
Prejavy astmy
Keďže pri astme neprúdi dýchacími cestami dostatočné množstvo vzduchu, ktorý prináša kyslík krvi a tkanivám, vyskytujú sa u astmatikov klinické prejavy rôznej intenzity. U niektorých pacientov sa symptómy objavujú iba občas, napríklad po zvýšenej fyzickej námahe, u iných môžu byť prítomné neustále po celý čas. Medzi typické príznaky patria dýchavičnosť, piskot pri dýchaní, ťažoba na hrudníku, niekedy len kašeľ. Tieto príznaky sa vyskytujú v čase mimo prechladnutia.
Diagnostika astmy v tehotenstve
Postup preukázania astmy sa v tehotenstve ani mimo neho zásadne nelíši. Chorobu usudzujeme podľa príznakov, ktoré sa vyskytujú v čase mimo prechladnutia. Zároveň je nutné previesť vyšetrenie posluchom a vyšetrenie pľúcnych funkcií pomocou spirometra. Alergiologické vyšetrenie samo osebe neprispieva k vlastnej diagnóze astmy, ale pomáha identifikácii jeho príčiny alebo spúšťačov. Väčšinou odoberáme krv na zistenie prítomnosti alergických protilátok (IgE) proti daným alergénom (pele, roztoče domáceho prachu, plesne, psy, mačky, atď.).
Pokiaľ máte podozrenie, že trpíte astmou, alebo vás dlhodobo trápi dýchavičnosť, neutíchajúci kašeľ, či bolesti na hrudníku, ktoré môžu i nemusia spontánne odznieť, nie je samoliečba namieste. Neliečená astma totiž obmedzuje nielen bežný život, fyzickú výkonnosť a spánok pacienta, ale môže viesť i ku závažným zdravotným komplikáciám, najmä trvalému poškodeniu pľúc. Nebojte sa a čo najskôr vyhľadajte svojho všeobecného lekára, ktorý vás po základnom vyšetrení a zhodnotení zdravotného stavu pošle na špecializované pracovisko. Lekár sa bude pýtať na podrobnosti vášho zdravotného stavu a vaše subjektívne ťažkosti, najmä to, aké príznaky ochorenia pozorujete, ako dlho a v akej intenzite sa u vás objavujú, aká je vaša fyzická výkonnosť, v akom prostredí žijete a pracujete, a podobne. Nasleduje fyzikálne vyšetrenie a funkčné vyšetrenie pľúc pomocou spirometrie a bronchodilatačného testu.
Vplyv tehotenstva na astmu a naopak
Priebeh astmy počas tehotenstva je u každej ženy nepredvídateľný, môže sa zhoršiť, zlepšiť alebo zostať nezmenený. U dvoch tretín žien sa závažnosť astmy v priebehu tehotenstva mení. U tridsiatich percent žien, u ktorých bola astma na začiatku tehotenstva hodnotená ako mierna, sa v priebehu tehotenstva zmenila na astmu stredne ťažkú alebo ťažkú. Čím závažnejší je stupeň astmy, tým skôr dôjde k jej exacerbáciám počas tehotenstva. K najčastejšiemu výskytu exacerbácií dochádza medzi 24. a 36. týždňom a maximum výskytu je okolo šiesteho mesiaca tehotenstva. Tri mesiace po pôrode sa astma zvyčajne (v 75 % prípadov) vracia do pôvodného stavu, v akom bola pred graviditou.
Je vedecky dokázané, že dobre liečená a kontrolovaná astma nepredstavuje takmer žiadne riziko pre vývoj plodu. Pri nedostatočnej kontrole astmy počas tehotenstva je však pre vývoj plodu nebezpečný nedostatok kyslíka u matky, prítomnosť zápalových ložísk v organizme matky a zníženie prekrvenia placenty s obmedzením prísunu živín plodu. Všetky tieto faktory môžu viesť k obmedzeniu vývoja plodu a rozvoju perinatálnych komplikácií. Hypoxia vznikajúca pri ťažkej astme môže viesť k hypoxii plodu, môže vznikať hypertenzia a dehydratácia u matky a tým redukovať prietok krvi uteroplacentárnou jednotkou. Hlavne v prípadoch nedostatočne kontrolovanej astmy dochádza k zvýšeniu perinatálnej mortality, narastá počet predčasných pôrodov hlavne u matiek so steroid-dependentnou astmou. Taktiež bolo u nich zaznamenané zníženie hmotnosti plodu. Zistili, že ženám s astmou sa narodili priemerne o 93 gramov menšie deti ako rodičkám bez astmy. Astma okrem toho zvyšuje riziko preeklampsie až o päťdesiat percent a riziko predčasného pôrodu o dvadsaťpäť percent.
Liečba astmy v tehotenstve
Cieľom liečby tehotnej astmatičky je zaistiť optimálnu liečbu astmy, jej kontrolu, a tak zabezpečiť podmienky na normálny vývoj dieťaťa. Starostlivosť o bronchiálnu astmu počas tehotenstva by mala byť zaistená skúseným tímom lekárov (praktický lekár, astmatológ, gynekológ).
Najlepšie je liečbu alergie a astmy počas tehotenstva neprerušovať. Jednou z najviac diskutovaných otázok je možnosť poškodenia plodu antiastmatickou liečbou. Odborníci však zdôrazňujú, že nedostatočne kontrolovaná astma počas tehotenstva predstavuje podstatne väčšie riziko pre plod ako realizovaná antiastmatická liečba. Väčšina v súčasnosti používaných antiastmatických liekov je dobre tolerovaná a bezpečná pre plod.
Princípy liečby
Pri liečbe alergických ochorení a astmy využívame tri princípy liečby:
- Režimové opatrenia: Najdôležitejšie je odstránenie aktívneho, ale aj pasívneho fajčenia. Dôležité je aj zníženie množstva alergénov v prostredí budúcej mamičky (napríklad roztočov domáceho prachu a vzdušných plesní) a odstránenie spúšťačov astmy (baktérií, vírusov a polutantov).
- Farmakologická liečba: Liečba je vedená podľa rovnakých princíípov ako mimo tehotenstva s tým, že lekár vyberá bezpečné lieky na základe medzinárodných odporúčaní liečby astmy v tehotenstve. V prípade, ak sa objavia klinické ťažkosti po vysadení liečby, mali by ste navštíviť Vášho lekára, pretože v dnešnej dobe sú dostupné lieky, ktoré sa môžu používať aj počas tehotenstva.
- Špecifická protialergická vakcína (imunoterapia): Túto liečbu vedie alergiológ. S liečbou nie je možné začínať v tehotenstve, je však možné pokračovať v udržiavacích dávkach. Ak ide o injekčnú vakcínu, je nutné vždy zvažovať riziko anafylaktickej reakcie.
Lieky v tehotenstve
Čo sa týka užívania antihistaminík, vždy je najlepšie poradiť sa so svojím lekárom, ktorý pozná váš zdravotný stav najlepšie. Požiadajte ho čo najskôr o vyšetrenie. Predpíše vám lieky, ktoré sú vhodné aj v gravidite. „Je veľa kvalitných antihistaminík, ktoré však neprešli klinickými skúškami v tehotenstve, preto je kategória gravidných žien vyňatá z ich indikácie. Niektorí odborníci také lieky predpisujú, ale ja osobne som opatrný a najmä v prvom trimestri odporúčam len antihistaminiká prvej generácie. Tie sú na trhu dlho a v minulosti prešli klinickým testovaním v gravidite,“ vysvetľuje imunoalergológ Martin Lešťan. Ak už siahnete po voľne predajnom lieku, prečítajte si veľmi podrobne príbalový leták, zamerajte sa najmä na časť užívania v tehotenstve.
Pri nosových či očných kvapkách na alergiu platí to, čo pri antihistaminikách. Niektoré kvapky neprešli klinickými skúškami v tehotenstve, preto výrobcovia v príbalových letákoch uvádzajú, že ich užívanie nie je vtedy dovolené. Uprednostňujeme lokálnu liečbu antihistaminikami, či už do očí, alebo nosa. Problémom je, že voľne predajné sú aj niektoré miestne kortikoidy, ktoré by ste ako tehotná nemali svojvoľne užívať. Najlepšie je poradiť sa s alergiológom.
V prípade perorálnych antihistaminík volíme l. generačné (dithiaden, Fenistil…), ktoré sa javia bezpečnejšie ako II. generačné, i keď sú to uzávery len na základe dlhodobej skúsenosti s nimi. Ako alternatíva prichádza do úvahy cetirizin a to až v treťom trimestri.
Inhalátory na astmu
Priedušková astma musí byť aj v tehotenstve dobre liečená a kontrolovaná, inak môže viesť ku komplikáciám, ktoré postihujú viac orgánových systémov a potenciálne ohrozujú matku aj plod. Aj pre tehotné ženy existujú bezpečné inhalačné lieky. „Astmatičku treba monitorovať počas celého tehotenstva, pred pôrodom prehodnotiť či upraviť liečbu a inštruovať pôrodníka, aby pôrod prebehol bez komplikácií,“ dodáva imunoalergológ.
Najdlhšie skúsenosti sú s krátko pôsobiacimi β2mimetikami (salbutamol), kde nie sú žiadne poznatky o ich negatívnom vplyve na vývoj plodu. Najdiskutovanejšou otázkou však ostávajú inhalačné kortikoidy. Sledovania z posledných rokov bezpochyby dokázali, že pacientky, ktoré neboli liečené inhalačnými steroidmi, mali častejšie exacerbácie astmy a boli častejšie hospitalizované ako tie, ktoré túto liečbu dostávali. V prípade beklometazonu sa nepotvrdila zvýšená incidencia kongenitálnych malformácií. Taktiež sa vylúčil jeho podiel na nízkej pôrodnej váhe, čo bolo zaznamenané len v prípadoch ťažkej astmy so súčasnou liečbou perorálnymi kortikoidmi. Najbezpečnejší inhalačný kortikoid v súčasnosti je budesonid, ktorý bol na základe sledovania výskytu malformácií u 2014 novorodencov preradený zo skupiny C do B podľa FDA klasifikácie. Zároveň má lepšiu účinnosť a výhodnejšie farmakokinetické vlastnosti ako beklometazon, hlavne čo sa týka potenciálneho systémového efektu.
Rozdiel medzi inhalovaním a naparovaním - 1. časť
Ochorenia často združené s astmou v tehotenstve
Nádcha, sinusitída - zápal dutín a gastroezofageálny reflux (stav, keď sa vracia kyslý obsah žalúdka do pažeráka uvoľneným zvieračom a prejavuje sa pálením záhy aj kašľom) sú ochorenia, ktoré sú veľmi často združené s astmou, častejšie sa vyskytujú v tehotenstve a môžu spôsobiť zhoršenie súbežne prebiehajúcej astmy. Jej vhodná liečba je integrálnou súčasťou starostlivosti o astmu.
Veľmi často sa stretávame s takzvanou hormonálnou nádchou vplyvom enormného zvýšenia pohlavných hormónov počas celého obdobia tehotenstva. Jej príznaky (najmä zapchatý nos) ustupujú do siedmich až štrnástich dní po pôrode. Zápal dutín s prejavmi hnisavej nádchy, zatekanie hlienu do nosohltana a kašeľ bývajú u tehotných žien až šesťkrát častejšie.
Ďalšie alergické ochorenia: V tehotenstve žena môže ďalej trpieť alergickými ochoreniami, ktoré sa u nej vyskytli ešte pred graviditou, teda alergickou nádchou, atopickým ekzémom a alergickou žihľavkou.
Fajčenie a astma v tehotenstve
Pätnásť až tridsaťsedem percent žien v tehotenstve fajčí. Fajčenie počas tehotenstva je zodpovedné za pätnásť percent všetkých predčasných pôrodov a za stopäťdesiatpercentný vzostup novorodeneckej úmrtnosti. Fajčenie prispieva k nízkej pôrodnej hmotnosti a k ovplyvneniu rozvoja a funkcie pľúc plodu. U detí, ktorých matky v tehotenstve fajčili, je preukázaný vyšší výskyt astmy a pískania pri dýchaní v porovnaní s deťmi žien, ktoré v tehotenstve nefajčili.
Jedným zo spúšťačov astmy je aj kúpanie v detí v chlórovanej vode. Podľa neho vplyv chlórových chemikálií na zdravie dýchacieho ústrojenstva detí má až päťnásobne väčší negatívny účinok ako vdychovanie vzduchu zamoreného cigaretovým dymom.

V prípade potreby použitia liekov na kontrolu astmy, je nevyhnutné konzultovať ich užívanie s lekárom, aby bola zabezpečená bezpečnosť matky aj dieťaťa. Tehotná žena nevie predpokladať riziko prudkej alergickej reakcie či anafylaktického šoku, preto by mala mať pri sebe záchranný balíček. Ten obsahuje adrenalínové pero, kortikoid a antihistaminikum či inhalátor, a v prípade potreby má tieto lieky užiť.
tags: #mam #astmu #a #chcem #otehotniet