Cukrovka, známa aj ako diabetes mellitus, je chronické metabolické ochorenie, ktoré narúša normálnu funkciu hlavných orgánov a imunitného systému. Je to jedno z najzávažnejších civilizačných ochorení, ktoré sa vyznačuje komplexnými poruchami v metabolizme cukrov, tukov a bielkovín. Často je spojené s obezitou, hypertenziou, zvýšenou hladinou cholesterolu a dnou. Diabetes mellitus, alebo tiež cukrovka, je ochorenie, ktoré postihuje značný počet Slovákov. Napriek tomu, že ide o dobre známe ochorenie, medzi verejnosťou stále pretrváva množstvo mýtov, ktoré ju obklopujú.
V prípade, že naše telo funguje správne, hormón inzulín prenáša glukózu (cukor) z krvi do buniek, ktoré ju premieňajú na energiu. Diabetes mellitus je ochorenie, pri ktorom telo neprodukuje dostatok inzulínu alebo naň nereaguje normálne. Spôsobuje tak nezvyčajne vysokú hladinu cukru v krvi, ktorú nevieme vstrebať. Hoci sa obidva typy diabetu týkajú zvýšenej hladiny cukru v krvi, v skutočnosti ide o ochorenia s rôznymi príčinami vzniku.
Typy cukrovky a ich príčiny
V prípade diabetu rozoznávame niekoľko typov ochorenia, najčastejšie sa však vyskytuje I. a II. typ.
Diabetes 1. typu
Pri cukrovke 1. typu telu úplne chýba inzulín a celoživotná liečba inzulínom je nevyhnutná. Podstatou je chýbanie inzulínu. U postihnutých jedincov sa prejavuje únavou, častým močením, veľkým smädom a výrazným úbytkom hmotnosti. Prejavy cukrovky prvého typu sa zvyknú rozvíjať rýchlejšie a sú aj výraznejšie. Najvážnejším následkom nediagnostikovanej alebo neliečenej cukrovky typu 1 je diabetická ketoacidóza. Ide o život ohrozujúci stav, keď sú hladiny inzulínu veľmi nízke. Telo vtedy nedokáže premieňať energiu na glukózu, namiesto toho začne štiepiť tuk. To vedie k tvorbe ketónov, ktoré sú vo veľkom množstve toxické. Nahromadenie ketónov zapríčiňuje, že telo sa stáva kyslým. Diabetes 1. typu vzniká vtedy, keď beta bunky v Langerhansových ostrovčekoch pankreasu (skupina buniek v podžalúdkovej žľaze, ktoré produkujú hormóny), ktoré vylučujú hormón inzulín, postihne zápal. Preň už nie sú schopné hormón produkovať. Diabetes prvého typu sa najčastejšie prejavuje u malých detí, typicky medzi 2. až 4., prípadne 10. až 14. rokom života. Hoci môžeme takto ochorieť v akomkoľvek veku, priemerný vek pri diagnostike je len 13 rokov. Odhaduje sa, že až 85 percent prípadov sa vyskytuje u ľudí do 20 rokov. Liečba cukrovky 1. typu znamená celoživotné užívanie inzulínu.
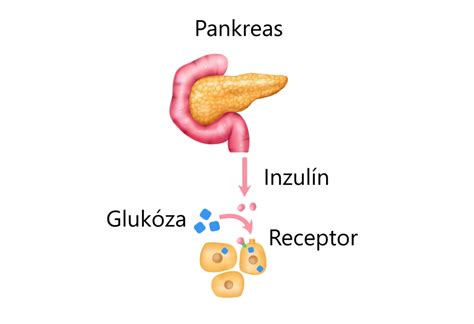
Diabetes 2. typu
Pri cukrovke 2. typu je ochorenie zvládnuteľné tabletkami, avšak môže sa rozvinúť do štádia, kedy je takisto potrebná liečba inzulínom. Diabetes 2. typu je najčastejším typom cukrovky. Na Slovensku je podľa NCZI (Národné centrum zdravotníckych informácií) 355-tisíc diabetikov, z ktorých až 91 % má diagnostikovanú práve cukrovku 2. typu. Pri tomto type sa v organizme síce vytvára inzulín, ale v nedostatočnom množstve, alebo dochádza k poruche, kedy organizmus nedokáže vytvorený inzulín správne využiť. Práve pre tento typ sa cukrovka niekedy označuje aj ako „choroba blahobytu“. Toto pomenovanie súvisí s ekonomickými možnosťami vyspelého sveta. Dostatočný prísun jedla sa v dnešnej dobe prejavuje zhoršenými stravovacími návykmi a veľkým obmedzením telesnej aktivity. Pri pasívnom spôsobe života nie sú nadbytočné živiny dostatočne organizmom využité a jedným z dôsledkov môže byť cukrovka II. typu, ktorá postihuje najmä ľudí s vyššou telesnou hmotnosťou. Na rozdiel od cukrovky I. typu nemá taký rýchly priebeh a objaviť sa môže až po niekoľkých rokoch nesprávneho životného štýlu. Cukrovka 2. typu sa skôr objaví aj u tých, ktorým sa tuk ukladá okolo pása. Ide o viscerálny tuk, ktorý sa nachádza priamo okolo vašich orgánov. Za normálnych okolností inzulín prenáša glukózu na spracovanie buď do svalov, alebo do pečene, kde sa ukladá na neskôr. Oblasť pečene je zase vyplnená tukom, a tak cukor zostáva v krvnom obehu. Pankreas produkuje viac a viac inzulínu, čo spôsobuje jeho opotrebenie. Po čase začne produkovať inzulínu menej, čím sa zvýši riziko cukrovky. Diabetes typu II nie je juvenilný diabetes a u detí je nezvyčajný. Ale to sa pomaly a postupne mení. Diabetes typu II je cukrovka v dospelosti, ktorá bohužiaľ začala postihovať deti tejto generácie. Sú za to zodpovedné rôzne faktory, ale obezita patrí medzi najvyššie faktory. Telo vášho dieťaťa buď neprodukuje dostatok inzulínu na uspokojenie telesných požiadaviek, alebo sa bráni použitiu inzulínu, známeho aj ako inzulínová rezistencia. Váš lekár odporučí, aby vaše dieťa malo dostatočný pohyb, bolo aktívne a jedlo zdravé jedlo. Niekedy však diéta a cvičenie nepostačia na odstránenie alebo kontrolu choroby. V takýchto prípadoch je potrebné aj lekárske ošetrenie. V detskom veku je častejšia cukrovka typu 1. „Dvojka“ sa ešte pred pár rokmi týkala predovšetkým dospelých, ale dnes už je aj veľa detských pacientov. Na vine je hlavne zlá strava a nedostatok pohybu.
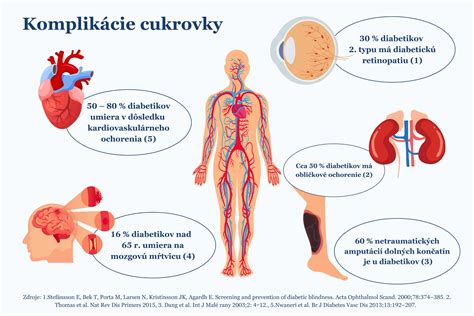
Medzi najčastejšie ochorenia, ktoré diabetikom hrozia, patria srdcovocievne ochorenia a riziko cievnej mozgovej príhody. Vyskytujú sa 2 až 4 krát častejšie ako u zdravých ľudí a asi 70 % úmrtí u pacientov starších ako 65 rokov súvisí práve s poškodením srdca. Najčastejšou príčinou je postihnutie väčších tepien, ktoré vyživujú orgány (napr. srdce alebo mozog), procesom aterosklerózy, ktorý vedie k zúženiu tepien a následne k nedokrveniu orgánov. Keďže ateroskleróza často postihuje aj tepny vyživujúce mozog a hrozí cievna mozgová príhoda („porážka“), pacienti s diabetom by mali poznať varovné príznaky a v prípade objavenia, okamžite vyhľadať lekára. Diabetická neuropatia (poškodenie nervov) je u diabetikov veľmi častá, prejavuje sa stratou citlivosti. Obyčajne sa začína necitlivosťou končatín, strnulosťou, pocitom pálenia i bolesťou, avšak má za následok aj poškodenie nervov, ktoré vedú do srdca, žalúdka močového mechúra a pohlavných orgánov, čím spôsobuje ťažkosti s trávením, vyprázdňovaním, či problémy v intímnom živote. Keďže je koža v dôsledku neuropatie slabo prekrvená a znecitlivená, pacientovi sa bez povšimnutia tvoria rôzne zväčšujúce sa rany, ktoré sa ťažko hoja, vznikajú infekcie, hlboké vredy, čo môže prerásť do gangrény (odumieranie tkaniva) a v najhorších prípadoch môžu viesť ku amputácii končatín (diabetická noha). Syndróm diabetickej nohy je jednou z najčastejších komplikácií diabetu. Významne ovplyvňuje kvalitu života. Je definovaný ako infekcia, ulcerácia (tvorba vredov) alebo deštrukcia hlbokých tkanív nohy spojená s neurologickými abnormalitami a s rôznym stupňom ischemickej choroby dolnej končatiny. Diabetická nefropatia (ochorenie obličiek) je jednou z ďalších závažných komplikácií pri cukrovke. Choroba sa rozvíja pomerne dlho, obličky strácajú svoju filtračnú schopnosť, keďže vysoké hladiny cukru poškodzujú ich bunky, často vedie k úplnému zlyhávaniu obličiek s potrebou dialyzačnej liečby alebo transplantácie.
Diabetická retinopatia, ktorá je ďalšou komplikáciou pri diabete je poškodenie zraku, ktoré neskôr môže viesť k vzniku slepoty. Diabetická retinopatia postihuje v počiatočných štádiách iba perifériu sietnice, pacient má často pocit, že vidí perfektne, necíti subjektívne zhoršenie, keď sa však príznaky objavia, zvyčajne je už neskoro, preto by mali diabetici chodiť pravidelne aspoň raz za rok na očné vyšetrenie a to aj vtedy, ak nepociťujú žiadne problémy. Diabetická gastroparéza (ochrnutie žalúdka) je veľmi nepríjemná porucha vyprázdňovania žalúdka, ktorému trvá veľmi dlho, kým sa vyprázdni a spracuje svoj obsah, čím komplikuje udržiavanie správnych hladín glukózy. Vzniká ako dôsledok poškodenia nervov, ktoré vedú do žalúdka, ktoré prestanú správne fungovať. Erektilná dysfunkcia (impotencia) v niektorých prípadoch vznikne niekoľko rokov po zistení diabetu, ale môže byť aj prvým prejavom nepoznaného diabetu. Infekčné ochorenia u diabetikov najčastejšie napádajú močový mechúr, obličky, pošvu, ďasná, chodidlá a kožu. Diabetická dermopatia (kožné problémy) sa vyskytuje až u tretiny pacientov trpiacich diabetom. Problémy s ústnou dutinou a so zubami tiež diabetikov veľmi zaťažujú.
Príčiny vzniku cukrovky 2. typu
Existuje viacero faktorov, ktoré zvyšujú riziko vzniku cukrovky 2. typu:
- Nedostatok pohybu: Presedíte väčšinu dňa a do práce aj späť chodíte autom alebo MHD? A práve ten je jeden z najrizikovejších faktorov vzniku cukrovky 2. typu. Keď sa menej hýbeme, stávame sa menej citlivými na inzulín. Pankreas ho postupne prestáva zvládať vyplavovať, čo zvyšuje hladinu glukózy v krvi. Na jej spracovanie tak potrebujeme ešte väčšie množstvo inzulínu, ktorý však nemáme. Štúdie z roku 2014 naznačujú, že viac chôdze, behu či inej aeróbnej aktivity, pomáha znížiť riziko vzniku cukrovky 2.
- Narušený cirkadiánny rytmus a nedostatok spánku: Naše telo riadi 24-hodinový cirkadiánny rytmus - ide o tzv. vnútorné biologické hodiny. Je to súbor prirodzených cyklov, ktoré prebiehajú každý deň a ovplyvňuje ich svetlo a tma. Cirkadiánny rytmus ovplyvňuje viaceré fyziologické procesy, najmä spánok, hladinu hormónov a metabolizmus cukrov. Ak narušíme naše „vnútorné hodiny“, je dosť pravdepodobné, že si pokazíme aj metabolizmus. Opäť tak zvýšime riziko cukrovky 2. typu. Svedčia o tom aj výsledky štúdie z Northwesternskej univerzity v Chicagu. Ponocovanie nespôsobí len to, že sa na druhý deň budeme cítiť unavene. Nedostatok spánku takisto zvyšuje riziko cukrovky. Najmä, ak už máte zistený prediabetes. Juhokórejskí vedci zistili, že dospelí, ktorí trpia na prediabetes a spávajú priemerne 5 hodín denne, majú oproti tým, ktorí spia v priemere 7 hodín, až o 70 % vyššie riziko, že sa u nich rozvinie cukrovka 2.
- Nadváha a obezita: Podľa The Global Diabetes Community zvyšujú nadváha a obezita riziko cukrovky až o 85 %. Nedávne výskumy tiež naznačujú, že pravdepodobnosť vzniku cukrovky 2. typu sa zvyšuje s nárastom hmotnosti. Diabetes typu II nie je juvenilný diabetes a u detí je nezvyčajný. Ale to sa pomaly a postupne mení. Diabetes typu II je cukrovka v dospelosti, ktorá bohužiaľ začala postihovať deti tejto generácie. Sú za to zodpovedné rôzne faktory, ale obezita patrí medzi najvyššie faktory.
- Viscerálny tuk: Diabetes 2. typu sa skôr objaví aj u tých, ktorým sa tuk ukladá okolo pása. Ide o viscerálny tuk, ktorý sa nachádza priamo okolo vašich orgánov.
- Stres a úzkosť: Ak zažívate stres a úzkosť, váš organizmus začne produkovať hormóny kortizol a adrenalín. Je to najmä preto, aby malo telo energiu na rýchlu reakciu. Vďaka tomu ľahšie zvládnete situácie, ktoré vás znepokojujú.
- Genetika: Riziko cukrovky zvyšuje aj genetika. Najmä, ak na ňu trpí niekto z vašej najbližšej rodiny, napríklad rodičia či súrodenci. So vznikom totiž súvisí niekoľko génových mutácií, ktoré sa môžu navzájom ovplyvňovať.
- Črevný mikrobióm: Podľa prvých výsledkov ešte stále prebiehajúcej štúdie v nemocnici v Los Angeles - Cedars-Sinai, môže jeden typ baktérií, ktoré sa nachádzajú v črevách, takisto prispievať k vzniku cukrovky 2. Ukázalo sa, že ak máme v črevách príliš veľa baktérie s názvom Flavonivrator, znižuje sa naša inzulínová citlivosť. Naopak, ak máme v tráviacom trakte viac baktérie Coprococcus, naša citlivosť na inzulín je vyššia.
- Fajčenie: Patríte medzi „tuhých“ fajčiarov? Pravdepodobnosť, že u vás vznikne cukrovka 2. typu, je o 30 až 40 % vyššia ako u nefajčiarov. Ak ani počas prebiehajúceho ochorenia neprestanete s týmto zlozvykom, sťažujete si jeho liečbu.
- Tehotenstvo: Vplyvom hormonálnych zmien počas tehotenstva sa telo dostáva do neustáleho „hormonálneho stresu“. Ak ste navyše náchylná na cukrovku, môže sa vám prejaviť práve počas tehotenstva. Gestačný diabetes mellitus, známy ako tehotenská cukrovka, vzniká najčastejšie medzi 24. až 28. týždňom gravidity a vyskytuje sa približne u 15 % žien. Hoci je každá komplikácia v tehotenstve znepokojujúca, cukrovku môžete počas tohto obdobia ľahšie zvládnuť tak, že si budete pravidelne kontrolovať hladinu glukózy v krvi, jesť vyvážene a vyhnete sa nadmernému jedeniu sladkých potravín a nápojov. Väčšine žien sa hladina cukru po pôrode upraví. V 20 % prípadoch sa však cukrovka naplno vyvinie neskôr.
Prevencia a zvládanie cukrovky 2. typu
Na začiatku liečby je odhodlanie dokázať urobiť zásadnú zmenu vo svojom životnom štýle. Treba zatvoriť oči a predstaviť si sám seba o 5, 10, 15 rokov. A položiť si otázky: „Ako chcem prežiť toto obdobie? Ako chcem, aby vyzeralo moje telo? Ako sa chcem pohybovať? Ako dlho chcem potešiť svojich najbližších svojou prítomnosťou a životom bez komplikácií?“ Stanovením cieľa sa vytýči cesta, po ktorej sa bude uberať osud spojený s cukrovkou.
Strava: Jedlo predurčuje naše choroby: „Povedz mi, čo ješ a ja Ti poviem, aké budeš mať choroby.“ Preto je potrebné poznať sacharidové výmenné jednotky, glykemický index potravín a ich energetickú hodnotu. Jesť zdravo znamená jesť aj chutne. Polovica porcie jedla má byť zelenina. Znížený príjem sacharidov, ktoré zvyšujú hladinu cukru v krvi, je pre diabetikov úplným základom. Medzi zeleninu s najvyšším obsahom vlákniny patria artičoky, kel, mrkva, brokolica či karfiol. Ako pomôcka vám môže poslúžiť aj glykemický index (GI) potravín. Čím je GI vyšší, tým rýchlejšie vám po zjedení danej potraviny stúpne hladina cukru v krvi, a tým skôr sa budete opäť cítiť hladný. Vyhýbať sa sacharidom nestačí, dôležité je aj prijímať tie správne tuky. Nenasýtené tzv. LDL cholesterol sa označuje ako zlý, pretože sa hromadí v stenách ciev, čím znižuje ich priechodnosť. HDL cholesterol sa označuje ako dobrý, keďže dokáže na seba viazať nadbytočný cholesterol a dopraviť ho späť do pečene. Nie je teda jedno, aké tuky konzumujete. Dospelí ľudia by nemali prijímať viac ako 6 gramov soli denne, čo je približne 1 čajová lyžička. Ak prijímate viac soli ako je odporúčané množstvo, mali by ste znížiť jej príjem. To urobíte najľahšie tak, že si budete variť jedlo doma. Sledujte tiež množstvo soli v potravinách, ktoré si kupujete a vyhnite sa údeninám a hotovým jedlám. Skúste stredomorskú diétu: podobne ako pri mnohých ďalších ochoreniach, aj pri cukrovke je vhodná stredomorská strava, ktorá je bohatá na zdravé tuky, vlákninu, vitamíny a minerály. Kladie dôraz na zeleninu, ovocie a olivový olej. Z mäsa v nej prevládajú najmä ryby, morské plody a hydina, červeného mäsa je v nej menej.
Pohyb: Sme stvorení pre pohyb a odovzdávanie energie, ktorú sme prijali v strave. Základom je 10 000 krokov denne. Ak je obmedzenie v chôdzi alebo iné zdravotné obmedzenie, pohyb je treba prispôsobiť zdravotnému stavu. Bolo zistené, že už aj jednorazové cvičenie má pozitívny vplyv na zlepšenie citlivosti na inzulín, a to aj u obéznych prediabetikov a diabetikov. Viacero klinických štúdií popisuje významné zlepšenie glykemickej kontroly u diabetikov 2. typu vplyvom zvýšenia fyzickej aktivity. Pravidelné cvičenie významne zlepšuje inzulínovú senzitivitu a znižuje obsah sérových triglyceridov. Pohyb znižuje nielen hladinu glykémie, ale aj hladinu faktorov urýchľujúcich zrážanie krvi, zdravo ovplyvňuje hladinu tukov v krvi, znižuje obezitu a arteriálnu hypertenziu.

Meranie glykémie: Meranie glykémie poskytuje informáciu o tom, ako sa mení hladina cukru v krvi po požití jednotlivých druhov potravín. Čím je viac meraní na začiatku choroby, tým väčšia skúsenosť pri určení zloženia a množstva jedla. Odporúča sa 75 meraní za mesiac pacientom s cukrovkou 1. typu a pacientom liečeným intenzifikovaným inzulínovým režimom, 25 meraní za mesiac pacientom liečeným konvenčným režimom a 7 meraní u pacientov liečených tabletami. Šoféri majú povinnosť merať si glykémie dvakrát denne a musia aj poznať príznaky hypoglykémie. Zmeranie glykémie pred šoférovaním a aj počas jazdy je nielen samozrejmosťou, ale aj povinnosťou. Dnes sú dostupné senzory na meranie glykémie, ktoré dokážu merať glykémiu 24 hodín denne a 7 dní v týždni.
Lekárska starostlivosť a lieky: Lekár, ktorý Vás lieči dôkladne, pozná jednotlivé štádiá choroby, sprievodné ochorenia a odporúča najvhodnejšiu liečbu. Ak sa vyskytne nežiaduci účinok, treba ísť za lekárom a nečakať do budúcej kontroly. Lieky majú overenú bezpečnosť a znižujú riziko úmrtia zo srdcovocievnych príčin. Preto užívajte lieky na kontrolu krvného tlaku a na zníženie hladiny cholesterolu. Zoznam liekov s uvedením sily a dávkovania veľmi pomôže lekárovi pomôcť Vám, keď to budete potrebovať. Dajte na rady ošetrujúceho lekára. Má za sebou dlhoročné štúdium a veľmi veľa skúseností. Pýtajte sa lekára, rád Vám poradí.
UROBTE TOTO a zvrátte priebeh cukrovky 2. typu so 100% úspešnosťou!
Vzdelávanie a podpora okolia
Všetci okolo radi pacienta podporia a poskytnú rady. Liečba je spoločné dielo, kde hlavnú úlohu má pacient s diabetom. Pri spoločnom stravovaní alebo na oslavách je bontónom rešpektovať diétne obmedzenia pacienta. Je správne neponúkať a nenútiť pod spoločenským tlakom konzumovať niečo, čo poškodzuje jeho zdravie. Diabetik žije v rodine. Vznik cukrovky 2. typu má byť podnetom na zdravé stravovanie a zmenu životného štýlu pre všetkých členov rodiny. Jeho ochorenie sa dotýka všetkých. Stará mama svojím spôsobom života ovplyvňuje aj zdravie svojich vnúčat. Veď tie povedia: „Moja stará mama bola taká, moja mama je taká, prečo by som mala byť iná?” Preto diabetik musí začať sám od seba a má meniť aj svoje okolie. Nie je vhodné pečenie, keď väčšina rodiny trpí nadváhou alebo obezitou. Nie je lepšie pripraviť pekne naaranžovanú misu ovocia a zeleniny?
Z pohľadu bezpečnosti diabetika a jeho okolia je dôležité pozorovať, či diabetik upadne do kómy náhle a bez varovných príznakov. Ak sa to stane, treba to povedať ošetrujúcemu, ako aj obvodnému lekárovi. Ak spolupracovníci vedia, že majú kolegu diabetika, pri príznakoch hypoglykémie mu vedia včas a účinne pomôcť.

Cukrovka je beh na dlhé trate. V živote je veľa „drobných“ vecí, ktoré bežne neriešime. Pozornosť sústredíme na tie, ktoré si to podľa nás nevyhnutne vyžadujú, riešime prácu, bývanie, vzdelanie. „Ponáhľaj sa! Musíš ešte predsa raňajkovať. Čože, to už je toľko hodín? Raňajky teda nechaj tak a poď, aby si stihol do školy a ja do roboty. Máš predsa zabalenú desiatu. A v škole si ešte kúp niečo na pitie, máte tam predsa automat. Ďalších 8 hodín sa každý z nás rodičov venuje práci v zamestnaní. Niekomu takto život prejde, deti mu vyrastú do dospelosti, prídu vnúčatá a všetko sa postupne opakuje. Sú však aj takí, ktorí musia denne riešiť práve tie „drobnosti“. Prečo? Diabetes mellitus 1. typu je jednou z najčastejších chronických ochorení detského a mladého dospelého veku. U prevažnej väčšiny je ochorenie spôsobené autoimunitnou deštrukciou beta buniek pankreasu (podžalúdkovej žľazy) a následným absolútnym nedostatkom vlastného inzulínu. Ukázalo sa, že choroba má silnú genetickú predispozíciu. Pre jednovaječné dvojčatá je pravdepodobnosť vývoja choroby u druhého dvojčaťa približne 40%, u dvojvaječných sa toto riziko znižuje na 5%. Ak má jedno dieťa v rodine cukrovku 1. typu, je riziko vzniku choroby do 50 roku života u jeho súrodencov 1:10. Genetickú predispozíciu prenášajú na svoje deti viac muži ako ženy. Spúšťač chorobného procesu nie je dodnes presne známy. Výskyt diabetu 1. typu vykazuje celosvetovú vzostupnú tendenciu a značné geografické rozdiely. Na Slovensku bol v roku 1985 zriadený celoštátny register detských diabetikov. Incidencia diabetu 1. typu u detí a dospievajúcich vo vekovej kategórii 0 - 18 rokov bola na Slovensku v uplynulých rokoch 12, 3 na 100 000 obyvateľov. Veľký nárast sa pozoruje vo vekovej skupine 0 - 4 roky, kde je až 9,2 na 100 000 obyvateľov.
Prvou vecou, ktorú potrebuje diabetik zvládnuť - je vyrovnať sa so svojou novou „kamarátkou - cukrovkou“. No nie len on, ale aj celá jeho rodina. Mnoho rodičov si v prvom momente pomyslí: „to je koniec, všetko čo bolo doteraz (strava, šport, cestovanie) skončilo. Čo teraz ďalej?“ Ďalšia vec, ktorá človeka napadne: „Čaká ma toľko nových vecí, zvládnem to? Jedným z nich je diétna sestra. Ak je dieťa - diabetik vo veku 8 - 10 rokov, bude sa diétna sestra rozprávať v prvom rade s rodičmi. Vysvetlí im, že jedným zo základných pilierov liečby je strava, ktorá sa vlastne ničím nelíši od bežnej racionálnej stravy. Nie je to nijaká špeciálna „diéta“. Dôležité je vedieť, koľko čoho môžem zjesť a kedy. Ako správne stravu kombinovať, aby sa cukor v krvi držal čo najstabilnejšie na dobrých hodnotách (glykémia - hodnota krvného cukru medzi 5 - 10 mmol/l). Základnou veličinou v strave je tzv. sacharidová jednotka. Predstavuje 10 g sacharidov v danej potravine. Ako prvé sa rodič naučí, ktoré potraviny cukor obsahujú, a teda sa „počítajú“, a ktoré ho neobsahujú, a teda sa „nepočítajú“. Diétna sestra rodičom pomôže zostaviť aj vzorový jedálniček. Ďalším z pomocníkov je lekár. Ten rodičom i dieťaťu vysvetlí, že žiadny „koniec sveta“ nenastal, ale z rôznej príčiny dieťaťu chýba jeden hormón - inzulín. Inzulín je zodpovedný za spracovanie cukrov, ktoré v strave prijímame. Ak tento inzulín telu dodáme, telo dokáže fungovať ako predtým. Lekár potom rodičov aj dieťa naučí, ako tento inzulín podávať, kedy ho podávať a v akom množstve. Nemenej dôležité je zaškoliť rodičov (dieťa) ako postupovať v prípade choroby, stresu, či pri zvýšenej pohybovej aktivite. Sú to situácie, ktoré si vyžadujú osobitné úpravy samotnej liečby, podávania inzulínu a stravy. Keďže inzulín je úzko spätý s jedlom, je nevyhnutné upraviť dávku inzulínu na základe toho, koľko dieťa zje alebo či bude mať zvýšený pohyb. Ak zje iba časť z toho, čo by malo a čo bežne jedáva, musíme redukovať aj dávku podaného inzulínu. Ak bude mať viac pohybu - tiež môžeme upraviť dávku inzulínu alebo pridať trochu sacharidov navyše. Aby sme však naozaj vedeli akú dávku inzulínu máme aplikovať alebo či môžeme vôbec športovať, musíme vždy poznať aktuálnu hodnotu cukru v krvi. Na meranie cukru v krvi nám slúži glukomer. Ak je hodnota krvného cukru vyššia (spravidla nad 15 mmol/l) je nevyhnutné si vyšetriť aj moč na prítomnosť ketolátok, pretože v takom prípade sa športovať neodporúča. Je potrebné, aby dieťa ostalo v kľude, doplnilo si tekutiny formou vody či minerálky. Ďalším v poradí je psychológ. Psychológ? „Veď ja nie som padnutý na hlavu!?“ To určite nie, no prvé oznámenie verdiktu cukrovka prináša so sebou obavy, napätie, neistotu, výčitky i hnev. Niekedy prichádzajú obdobia, kedy sa človeku zdá, že to už v pohode zvláda, že je s verdiktom vyrovnaný. A potom zrazu bum, čierny mrak pochybností! Dnešná doba mobilov, tabletov a iných výdobytkov techniky vie rodičom i detským diabetikom v mnohých veciach uľahčiť život. Napríklad taká situácia: prídete do reštaurácie, objednáte si jedlo… a zrazu neviete presne na tanieri zrátať všetky potraviny, ktoré vám naservírovali. Kedysi si preto možno ľudia objednávali iba jedlá, ktoré si vedeli spočítať. Dnes môžete v kľude vytiahnuť svoj mobilný telefón a vďaka modernej aplikácii nájsť, ktorá potravina sa ako ráta. A nikomu pri stole nebudete „čudný“, lebo veď dnes vidíte pri stole s mobilom skoro každého druhého človeka. A čo vrcholový šport? Že sa ho musíte vzdať? Kedysi to športovci počuli z úst lekára dosť často. Dnes športovať s diabetom nie je problém. Vo svete i u nás máme niekoľko vrcholových športovcov, ktorí majú cukrovku 1. typu a napriek tomu sa športu nevzdali. Napríklad americký plavec Gary Hall. V rokoch 2000 až 2004 získal olympijské zlato. Celkovo získal 10 olympijských medailí. Alebo americký cyklista Phil Southerland založil prvý profesionálny cyklistický tím Team Type 1. Ďalším je britská veslárska legenda Sir Steve Redgrave, ktorý zvláda pretekanie pomocou inzulínovej pumpy. Dokonca rodičia detí, či deti samotné, si môžu priebežne, kontinuálne počas dňa sledovať hodnoty svojho cukru v krvi. A to vďaka kontinuálnemu glukózovému monitoringu pomocou tzv. senzora. Áno, je toho na začiatku veľa. Veľa nových informácií, prispôsobenie režimu dňa. No každý z nás takéto podobné situácie v živote má, či už je to pri nástupe do nového zamestnania alebo pri nástupe do novej školy. Vždy máme pocit, že množstvo nových informácií je pre nás naraz veľa. A predsa nikto z nás neuteká po 2 týždňoch či mesiacoch do iného zamestnania či školy. Lebo každý vie, že všetko chce svoj čas. Postupne sa zaučíme, zorientujeme… a nakoniec to každý z nás zvládne. Tak je to aj s cukrovkou. Každý to nakoniec zvládne.