Súčasný trend ohľadom materstva hovorí veľmi jasne: ženy rodia neskôr, vo vyššom veku. Prednosť pred rodinou dostáva materiálne zabezpečenie, práca, kariéra, auto, byt, istý životný štýl a vyšší životný štandard. So stupňujúcim vekom budúcej mamičky však stúpajú aj možné riziká a komplikácie počas jej gravidity.
Čo je pokročilý materský vek?
Pojem „geriatrické tehotenstvo" znie dramatickejšie, než je situácia v realite. Označuje sa tak tehotenstvo po 35. roku života ženy. V medicínskej terminológii sa čoraz častejšie používa neutrálnejší termín "pokročilý materský vek". Termín geriatrické tehotenstvo je zastaraný medicínsky výraz pre tehotenstvo po 35. roku života. Dnes sa častejšie používa označenie pokročilý materský vek. Otázka, do koľkých rokov môže žena otehotnieť, nemá jednu odpoveď, pretože plodnosť je individuálna a trvá až do menopauzy. Tehotenstvo vo vyššom veku sa začína považovať za rizikovejšie po 35. až 40. roku života.
Riziká spojené s tehotenstvom vo vyššom veku
Plodnosť ženy začína pomaly klesať už po dovŕšení 27. rokov. Najväčší pokles zaznamenávame práve vo veku tridsiatich piatich rokov. Aj napriek tomu je oplodnenie prirodzenou cestou možné, avšak menej pravdepodobné, ako keby mala žena menej rokov.
Ak žena otehotnie vo vyššom veku, jej gravidita je prísnejšie sledovaná. Lekári sú obozretnejší. Tehotenstvo môže skomplikovať viacero vecí. Predovšetkým ochorenia budúcej matky - hypertenzia, obezita, cukrovka, svalové nádory maternice - myómy, infekcie pošvy, cysty.
Tento vek (hlavne u prvorodičiek) nesie so sebou už istý risk. Ak sú aj ženy celkom zdravé, musia počas gravidity absolvovať celý rad odborných vyšetrení, pomocou ktorých sa môžu zistiť a zároveň vylúčiť všetky možné komplikácie a prípadné genetické poškodenia vyvíjajúceho sa plodu.
Aké zdravotné riziká hrozia tehotnej žene nad 35 rokov?
- Zvýšené riziko predčasného pôrodu
- Hrozí tehotenská cukrovka
- Preeklampsia (opuchy nôh, rúk, bielkovina v moči, vysoký tlak)
- Zvýšené riziko pôrodu cisárskym rezom
- Ťažšie sa hojí celá panvová oblasť
- Zotavenie po pôrode trvá dlhšie
- Vo vyššom veku rastie riziko potratov
- Podstatne zvýšené je aj riziko genetického poškodenia plodu (napr. pravdepodobnosť Downovho syndrómu je až 100-násobne vyššia oproti žene tehotnej v dvadsiatke)
- Dýchavičnosť, častejšie nevoľnosti (avšak to je individuálne)
- Komplikovanejší pôrod (pôrodné cesty sú tuhé, svalstvo menej pružné, panva menej poddajná, maternicové hrdlo sa ťažšie otvára. Môžu sa objaviť aj poruchy kontrakčnej činnosti maternice.)
Riziko potratu a genetických defektov sa po 40. roku života zvyšuje. S pribúdajúcim vekom ženy rastie riziko, že jej vajíčka nebudú mať správny počet chromozómov, čo môže viesť k chybám genetickej výbavy embrya. Také embryo má omnoho nižšiu šancu, že sa v maternici uhniezdi, a ak sa uhniezdi, má vyššie riziko samovoľného potratu.
Príznaky a komplikácie rizikového tehotenstva
Väčšina tehotenstiev prebieha celkom normálne, nevyskytujú sa pri nich žiadne problémy a tehotná žena ani neudáva prítomnosť žiadnych rizikových faktorov, ktoré by mohli priebeh tehotenstva ohroziť. Takéto tehotenstvo označujeme ako tehotenstvo s fyziologickým priebehom. Ak lekár pri prenatálnej kontrole odhalil prítomnosť rizikových faktorov, ktoré zvyšujú pravdepodobnosť neúspešného tehotenstva, takéto tehotenstvo sa označuje za rizikové. Do tejto kategórie patrí v súčasnosti približne 39% všetkých tehotenstiev.
Rizikové tehotenstvo sa môže skončiť buď potratom, predčasným pôrodom alebo narodením dieťatka s postihnutím. Tiež sa môže zvýšiť pravdepodobnosť výskytu komplikácií a chorobných stavov, ktoré môžu ohroziť život tehotnej ženy alebo nenarodeného dieťatka.
Bežné rizikové faktory
- Vek: Ak otehotniete mladšia ako 17 rokov, alebo ak máte viac ako 35 rokov, je väčšia pravdepodobnosť, že vaše tehotenstvo budú sprevádzať komplikácie.
- Obezita: Ženy, ktoré sú obézne, majú väčšie riziko vzniku tehotenskej cukrovky, hypertenzie a preeklampsie počas tehotenstva.
- Viacnásobné tehotenstvo: Ak čakáte dvojičky, riziko možných komplikácií narastá. U žien s viacnásobným tehotenstvom je väčšia pravdepodobnosť, že sa vyvinie preeklampsia alebo hrozí predčasný pôrod.
- Fajčenie, alkohol a drogy: Tieto návyky vážne ohrozujú vaše nenarodené dieťa.
- Predchádzajúce komplikácie: Ak ste mali akékoľvek komplikácie počas predchádzajúceho tehotenstva, hrozí, že rovnakým problémom môžete čeliť aj v tomto tehotenstve.
- Rodinná anamnéza: Predovšetkým genetické poruchy.
- Sociálne a psychologické faktory: Ženy bez adekvátneho sociálneho zázemia a podpory partnera, bez domova, obete domáceho násilia alebo ženy s inými fyzickými alebo emocionálnymi traumami majú vyššie riziko psychologických problémov počas tehotenstva.
Príznaky vysokorizikového tehotenstva
Príznaky rizikového tehotenstva je často ťažké odlíšiť od typických príznakov tehotenstva. Počas rizikového tehotenstva môže žena pociťovať príznaky v závislosti od stavu/ochorenia, ktoré ich tehotenstvo ovplyvňuje.
- Zvýšený krvný tlak (hypertenzia)
- Prítomnosť bielkovín v moči (indikátor preeklampsie)
- Nekontrolované krvácanie alebo abnormálne krvácanie
- Viditeľné zmeny videnia vrátane rozmazaného videnia
- Znížený pohyb plodu
- Pretrvávajúce bolesti hlavy
- Poruchy nálady
- Bolestivé pocity pálenia pri močení
- Číry, vodnatý výtok tekutiny, podobný kvasinkovej infekcii
- Časté kontrakcie
- Silná bolesť alebo kŕče v dolnej časti brucha
- Anémia
- Nedostatok vitamínu D a B12
Špecifické komplikácie
Tehotenská cukrovka (gestačný diabetes)
Jedným s rizikových faktorov, kedy vám táto komplikácia hrozí je ak je Vaše BMI viac ako 30. V prípade, že nejde o vaše prvé tehotenstvo a už pred tým, v minulých tehotenstvách, sa u vás objavil gestačný diabetes alebo ak vaše prvé dieťatko vážilo viac ako 4,5 kilogramov a viac, existuje veľká pravdepodobnosť, že gestačný diabetes vás bohužiaľ neminie ani toto tehotenstvo. Ďalším faktorom, ktorý ovplyvňuje výskyt ochorenia u matky je rodinná predispozícia. Znamená to, že pokiaľ sa v rodine objavil diabetes, môžete patriť do rizikovej skupiny.
Jedným z najčastejších komplikácií je hypertrofia plodu. Znamená to, že dieťa môže mať vyššiu hmotnosť aj veľkosť, v takomto prípade je veľká pravdepodobnosť, že lekári pristúpia pri pôrode k cisárskemu rezu. Ďalším problémom, ktorý tehotenská cukrovka spôsobuje, je nadmerné množstvo plodovej vody, ktorá môže vyvolať predčasný pôrod. Za predčasný pôrod sa považuje pôrod pred 37. týždňom tehotenstva.
Súčasťou tohto ochorenia môže byť aj novorodenecká žltačka, nízka hladina glukózy u novorodenca ale aj vysoký krvný tlak matky. Ženy s gestačným diabetom však môžu mať zdravé tehotenstvo a celkom zdravé narodené dieťatko, ak sa riadia liečebným plánom lekárov. Obvykle sa diabetes po pôrode vylieči. V niektorých prípadoch však existuje zvýšené riziko, že prerastie do diabetu 2. typu.
Preeklampsia
Preeklampsia predstavuje ochorenie ciev placenty, ktoré charakterizuje vysoký krvný tlak a znaky poškodenia ďalších orgánov, najčastejšie pečene a obličiek. Vyskytuje sa typicky až po 20. týždni tehotenstva. Preeklampsia sa niekedy vyvinie celkom bez príznakov. Ak sa preeklampsia nelieči, môže predstavovať pre matku i nenarodené dieťa vážne, dokonca smrteľné komplikácie. Keďže placenta nedokáže plniť svoju funkciu, dieťa je ohrozené nedostatočným prísunom krvi, kyslíka a teda aj nedostatkom živín.
Najúčinnejšou liečbou preeklampsie je pôrod. Čím vážnejšia je vaša preeklampsia a čím skôr sa v priebehu tehotenstva vyskytne, tým väčšie riziko predstavuje pre vás i vaše dieťa. Preeklampsia môže vyžadovať vyvolanie pôrodu, cisársky rez, prípadne plánovaný vaginálny pôrod.
V prípade stredne ťažkej preeklampsie lekár typicky nariadi oddych na lôžku, lieky na zníženie krvného tlaku, krvné testy a testy moču, monitorovanie srdečného tepu plodu a časté ultrazvukové vyšetrenie, magnéziové injekcie. Tiež môže nariadiť hospitalizáciu. Po pôrode môže trvať 1-6 týždňov, kým symptómy preeklampsie celkom pominú.
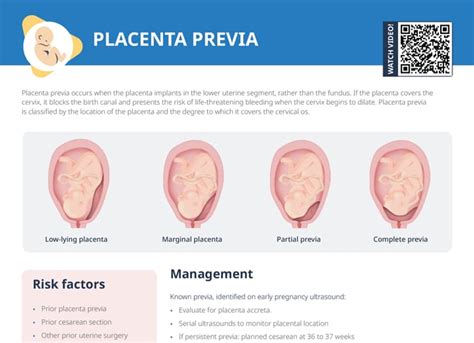
Placenta previa
Placenta previa je stav, pri ktorom je placenta umiestnená v spodnej časti maternice a čiastočne alebo úplne zakrýva krčok maternice. Placenta sa môže oddeliť od maternice, keď sa krčok maternice začne otvárať pri pôrode a spôsobiť tak krvácanie. Placenta previa sa štatisticky vyskytuje v 1 prípade z 200 tehotenstiev. Najčastejšie sa prejavuje bezbolestným krvácaním v treťom trimestri tehotenstva.
Ak je placenta previa včas diagnostikovaná, pri dodržiavaní liečebného režimu sa končí väčšinou narodením zdravého bábätka. Liečba zahŕňa pokoj na lôžku a časté kontroly. V závislosti od gestačného veku plodu môže pôrodník naordinovať steroidné injekcie za účelom urýchlenia vývoja pľúc. Ak sa objaví nekontrolované krvácanie, okamžite sa pristupuje k cisárskemu rezu.
Anémia (chudokrvnosť)
V priebehu tehotenstva sa objem krvi zväčší zhruba o 20-30%, aby bolo vaše telo schopné zabezpečovať rast dieťatka. Ak však neprijímate dostatok železa, alebo iných živín, vaše telo nedokáže vytvárať dostatočný počet zdravých červených krviniek na transport kyslíka do vašich tkanív ako aj do tela plodu. Takýto stav sa nazýva anémia alebo tiež chudokrvnosť.
Mierna anémia je počas tehotenstva normálna a vyplýva z nárastu objemu krvi. Silná a neliečená anémia však môže znamenať vážne zdravotné následky pre vás i vaše dieťa. Ak máte silnú anémiu, je trikrát pravdepodobnejšie, že vaše dieťatko bude mať oneskorený vnútromaternicový vývoj a nízku pôrodnú váhu. Až polovica detí anemických matiek sa rodí predčasne.
Pri tehotenstve narastá potreba železa 2 až 3 krát a potreba folátu až 10-20 krát. Súčasťou prenatálnych kontrol je aj krvný rozbor, prostredníctvom ktorého sa zisťuje, či máte anémiu. Zdravá tehotná žena by mala mať hodnoty hemaglobínu >110 g/l a hematokritu 35-46%. Hlavnou príčinou anémie až v 90% prípadov je nedostatočná výživa.
Anémii sa najlepšie vyhnete pestrou a vyváženou stravou. Bohaté zdroje železa predstavujú najmä potraviny obsahujúce tzv. hemové železo (chudé červené mäso, hydina, ryby a vaječné žĺtky), sušené ovocie, zelená listová zelenia, strukoviny. Na trhu tiež existujú kvalitné prírodné doplnky obsahujúce železo. Vstrebateľnosť železa zvyšuje jeho užívanie spolu s vitamínom C.
Rh inkompatibilita
Rh faktor indikuje znamienko + alebo +- za označením vašej krvnej skupiny (napr. AB+). Rh faktor nijako neovplyvňuje vaše zdravie, stáva sa však dôležitým, ak otehotniete. Ak má žena negatívny Rh faktor (Rh-) a dieťatko má pozitívny Rh faktor (Rh+), imunitný systém ženy detekuje Rh+ proteín ako cudzí objekt, ktorý napadol vaše telo. Majte sa teda na pozore, ak máte negatívny Rh faktor a otec vášho dieťatka pozitívny Rh faktor.
Skutočný problém nastáva pri tzv. Rh izoimunizácii - to znamená, že krv plodu sa premieša s krvou matky a jej imunitný systém začne vytvárať protilátky a napádať červené krvinky dieťatka. Najčastejšie sa krv matky a dieťaťa dostane do kontaktu na konci tehotenstva - pri pôrode. To znamená, že Rh inkompatibilita vo veľkej väčšine prípadov nespôsobuje problémy pri prvom tehotenstve.
Príznaky a komplikácie má v tomto prípade len plod resp. dieťa. Môžu byť od miernych až po život ohrozujúce. U detí sa môže vyvinúť hemolytické ochorenie zapríčinené ničením červených krviniek v krvi dieťatka. Chemická substancia, ktorá pri tomto procese vzniká, sa volá bilirubín.
Ako prevenciu je možné použiť injekciu ľudského anti-D (Rh) imunoglobulínu (Rhega) v 28. týždni tehotenstva. Ďalšia dávka sa podáva 72 hodín po pôrode. Tento imunoglobín zabráni tvorbe protilátok v krvi matky.
Starostlivosť o rizikové tehotenstvo
Ak vám lekár povedal, že máte rizikové tehotenstvo, určite nepanikárte. Prítomnosť rizikových faktorov ešte nemusí nevyhnutne znamenať, že vaše tehotenstvo sa skončí neúspešne. Váš lekár vás bude volať častejšie na prehliadky (každých 14 dní, niekedy i častejšie) a sledovať stav vás i vášho dieťatka. Súčasťou pravidelnej kontroly je meranie tlaku i vyšetrenie moču na prítomnosť bielkovín. Lekár bude sledovať rast vášho dieťatka.
Súčasťou vyšetrenia môže byť aj ultrazvuk prípadne iné klinické vyšetrovacie metódy. Lekár vám tiež môže nariadiť oddych na lôžku, či už doma alebo v nemocnici, až kým je dieťatko dostatočne staré na bezpečný pôrod. Ak je tehotenstvo považované za rizikové, váš gynekológ vás môže odporučiť k perinatológovi.
Kľúčovú úlohu zohrávate vždy vy. Ak plánujete otehotnieť, je prirodzené, že sa budete snažiť urobiť všetko preto, aby ste sa rizikovému tehotenstvu vyhli. Aj keď nemáte zdravotný problém, mnohí lekári odporúčajú pred počatím navštíviť aj s partnerom odborníka, aby zistil, či ste s partnerom kompatibilný.
Snažíte sa otehotnieť vo veku 35+: Čo potrebujete vedieť, aby ste otehotneli | Vysvetlenie pokročilého veku matky
Ak máte vážne ochorenie, ako je diabetes, ochorenie srdca, vysoký krvný tlak, ochorenie obličiek alebo lupus, je veľmi dôležité naplánovať si tehotenstvo len za predpokladu, že vaše ochorenie sa primerane lieči a že váš zdravotný stav je na tehotenstvo optimálny už pred počatím.
V prípade objavenia abnormalít vo vývine plodu sa strach tehotnej ženy zvyšuje, je nútená podstúpiť ďalšie vyšetrenia, čo spôsobuje opäť narastanie obáv o zdravie nenarodeného dieťatka.
Hodnotenie a skríning, ktoré treba vykonávať pravidelne:
- História: Materský vek, reprodukčná história, rodinná história.
- Diagnostické testy: Neinvazívne (fetálny ultrazvuk, CTG, nestresový test, záťažový test kontrakcie) a invazívne (embryoskopia, fetoskopia, odber vzoriek choriových klkov, amniocentéza, perkutánny odber pupočníkovej krvi).
- Fyziologické úvahy: Fyziologické a nutričné úpravy tehotenstva, hodnotenie fetálnej pohody, perinatálny skríning, diagnostika a fetálna terapia.
Váš konkrétny režim starostlivosti môže pozostávať z častejších kontrol u svojho lekára, konzultácií s ďalšími lekárskymi odborníkmi, viacnásobných hodnotení plodu a ultrazvukových vyšetrení. Pôrod rizikového tehotenstva sa odporúča v nemocničnom prostredí, pretože pôrod doma sa považuje za príliš rizikový.
tags: #tehotenstvo #vo #vysokom #veku