Keď sa nastávajúca mamička od svojho gynekológa dozvie, že má pozitívne výsledky zo skríningu na Downov syndróm, asi ju to prinajmenšom vykoľají. Určite to nie je správa, ktorú očakávala, keď sa vydala na pravidelnú poradňu. Z tehotenstva sa chcela tešiť a toto jej riadne skrížilo plány.
Downov syndróm je najčastejším ochorením spôsobeným poruchou chromozómov. Výskyt ochorenia stúpa s vekom matky. Pre pohlavné bunky a rovnako pre oplodnené vajíčko je charakteristický veľmi rýchly vývoj a intenzívne delenie buniek, pri ktorom môže dôjsť k náhodným chybám. V prípadoch, keď sa pri delení buniek vytvorí nadbytočná kópia niektorého z chromozómov a namiesto dvojice je prítomná trojica toho istého chromozómu, vravíme o trizómii. Pre Downov syndróm je charakteristická trizómia 21. Narodenie dieťaťa s Downovým syndrómom, či s inou vrodenou chybou predstavuje významný medicínsky ale aj socioekonomický problém.
V súčasnosti je v rámci štandardnej starostlivosti o tehotnú ženu k dispozícii niekoľko skríningových vyšetrení, ktoré majú za úlohu identifikovať tehotenstvo so zvýšeným rizikom výskytu vrodených vývojových chýb. Tento skríning pozostáva z vhodne načasovaného ultrazvukového a biochemického vyšetrenia.
Skríning v I. trimestri
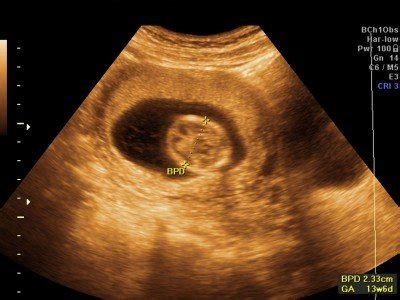
Skríning v I. trimestri pozostáva z vyšetrenia biochemických markerov a z ultrazvukového vyšetrenia. Biochemické vyšetrenia sa vykonávajú z krvného séra tehotnej ženy koncom I. a začiatkom II. trimestra gravidity. Vyšetrenie býva doplnené aj meraním NT (nuchal translucency) na ultrazvuku, ktoré je tiež veľmi dôležité. V tomto období sa dajú pozorovať niektoré znaky (markery), ktoré môžu signalizovať závažné chromozomálne abnormality plodu (Downov syndróm, Edwardsov syndróm, Patauov syndróm, Turnerov syndróm a ďalšie). Rovnako tak sa dajú vidieť aj mnohé štrukturálne (morfologické) anomálie plodu. Pri veľmi dobrých echogénnych podmienkach sa dajú dokonca detekovať aj niektoré, v tomto období väčšinou menej nápadné, anomálie srdca.
Jedným z najdôležitejších znakov (markerov) niektorých chromozomálnych abnormalít, práve Downovho syndrómu, je hypoplázia alebo aplázia nosových kostí u plodu. V ultrazvukovom obraze je viditeľné iba v období medzi 11.-14. týždňom gravidity. Ak by sa meranie prítomnosti nosovej kosti použilo ako jediné kritérium na identifikáciu plodu s Downovým syndrómom, zachytilo by sa 65 % prípadov.
Predstavuje nahromadenie tekutiny v podkoží v oblasti záhlavia plodu, v ultrazvukovom obraze je viditeľné iba v období medzi 11.-14. t.t., nie je viditeľné pred 11. t.t., po 14. t.t. NT je veľmi presný a citlivý ultrazvukový marker (znak) pre výpočet rizika Downovho syndrómu u dieťatka. Zvýšená hodnota NT sa vyskytuje u 76% bábätiek s touto genetickou odchýlkou. Pri stanovení rizika postihnutia dieťatka sa tento marker obvykle nepoužíva samostatne, ale kombinuje sa s vyšetrením určitých biochemických parametrov v krvi matky, prípadne aj v kombinácii s ďalšími ultrazvukovými parametrami (vtedy sa detekcia zvýši až na 87 %). Zvýšená hodnota NT však automaticky neznamená Downov syndróm alebo inú chromozomálnu odchýlku, aj pri zvýšenej hodnote NT sa môže narodiť zdravé dieťatko.
Kombinovaný test je prvotrimestrálny skríning trizómie 21 a iných chromozómových aberácií, ako sú Edwardsov a Patauov syndróm (trizómia 13 a 18). Pozitivita testu pre chromozómové aberácie zároveň predikuje riziká až pre 2000 iných možných genetických syndrómov. Uvedený skríning pacientke stanoví i riziká pre preklampsiu, rastovú retardáciu plodu, predčasný pôrod a rázštep chrbtice. Súčasťou testu je ultrazvukové meranie NT (šijové prejasnenie, nuchal translucency). Pre svoju vysokú detektabilitu (95-98%) a nízku falošnú pozitivitu (2-3%) stojí na prvom mieste voľby vo všetkých popredných svetových fetálnych centrách. Pri skríningu stanovujeme aj exaktný termín pôrodu ultrazvukovým meraním CRL (temeno - kostrčná dĺžka plodu) s presnosťou na +/- 5 dní.
Kombinovaný test sa realizuje v 11+0 - 13+6 týždni tehotenstva (t.j. 12-14 týždeň), teda pri veľkosti CRL plodu 45 až 84mm. Anamnestické údaje, t.j. údaje o vašom veku, výške, hmotnosti, spôsobe počatia, rase, chronickom ochorení a pod…. Dané údaje klientka vyplní do dotazníka v informovanom súhlase. Odber krvi na stanovenie hodnôt free ß-hCG a PAPP-A z krvného séra tehotnej, pri ktorej nemusíte byť nalačno. Ultrazvukové vyšetrenie plodu pozostáva z NT merania, zhodnotenia prítomnosti nosovej kostičky (NB), z merania prietoku krvi cez ductus venosus (DV, telová žila plodu) a cez trikuspidálnu chlopňu (TR, hodnotí sa nedomykavosť trikuspidálnej chlopne). Vyšetrujeme aj včasnú morfológiu plodu so zameraním sa na jeho možné abnormality. V I. trimestri sme schopný detekovať až 75% abnormalít plodu.
Ak hodnota rizika postihnutia plodu Downovým syndrómom a inou chromozómovou aberáciou je: >1:4 až 1:300 je to vysoké riziko a bude Vám odporučená invazívna prenatálna diagnostika, t.j. odber choriových klkov - CVS na stanovenie chromozomálnej výbavy plodu s výsledkom do 24 až 48hod. Podľa Vašej preferácie je možné realizovať i neinvazívne vyšetrenie voľnej plodovej DNA (cffDNA) z Vašej krvi - PRENASCAN. 1:301 až 1:1000 je to stredné riziko bude Vám odporučené ultrazvukové vyšetrenie v 18 až 20 týždni gravidity - genetický ultrazvuk s rekalkuláciou rizika <1:1000 je to nízke riziko a odporúčame ultrazvukové morfologické vyšetrenie v 19-23 týždni tehotenstva.
Kombinovaný test nediagnostikuje samotný Downov syndróm, ale poskytuje klientke individualizáciu rizika možnosti takéhoto postihnutia pre plod. Mať schopnosť posúdiť svoj rizikový faktor vo včasnej fáze tehotenstva, pomôže Vám aj vašim gynekológom, aby sa učinilo to pravé rozhodnutie. Definitívnu odpoveď t.j. diagnostiku Downovho syndrómu alebo inej chromozomovej aberácie, môže dať jedine genetické vyšetrenie buniek plodu či placenty. Jedná sa buď o CVS (odber choriových klkov) alebo AMC (odber plodovej vody, amniocentéza).
V posledných rokoch boli sprístupnené neinvazívne prenatálne skríningové testy, v angličtine non-invasive prenatal test - NIPT (komerčne predávaný pod názvom MaterniT21 alebo Harmony). Tieto testy zahŕňajú odber krvi budúcej matke už v 10. týždni tehotenstva. Podľa najnovšieho výskumu dokáže tento krvný test odhaliť až 98,6 % bábätiek s voľnou trizómiou 21. Absolvovanie tohto testu je spoplatnené.
Prvý biochemický skríning (PAPP-A, hCG) sa realizuje medzi 10+0-12+0 týždňom (väčšinou ho realizuje obvodný gynekológ). Samotné ultrazvukové vyšetrenie medzi 11+0 a 13+6 týždňom gravidity poskytuje množstvo informácií. V tomto období sa dajú pozorovať niektoré znaky (markery), ktoré môžu signalizovať závažné chromozomálne abnormality plodu. Rovnako tak sa dajú vidieť aj mnohé štrukturálne (morfologické) anomálie plodu.
Pri podozrení na vrodené vývojové chyby je mamičke odporúčané absolvovať genetický II. trimestrálny ultrazvukový skríning. Ide o platený výkon, ktorý poisťovne nepreplácajú.
Skríning v II. trimestri
Ak z nejakého dôvodu nebol realizovaný skríning v I. trimestri tehotenstva, je možné realizovať skríning aj v II. trimestri tehotenstva. Pozostáva z ultrazvukového vyšetrenia na určenie gestačného veku a z biochemického vyšetrenia, kde sa vyšetrujú odlišné markery ako v I. trimestri. Citlivosť testov je 59 %, 68 % resp. Po získaní výsledkov ultrazvukového a biochemického vyšetrenia sa pomocou špeciálneho počítačového programu vypočíta individuálne riziko Downovho syndrómu. Optimálny gestačný vek na uvedené testy je 15. až 19. týždeň.
2. odber - známy aj ako tripple test sleduje tieto údaje: voľné beta hCG, AFP a uE3. Výsledný laboratórny hárok však zahŕňa aj hCG a Papp-A. V celkovom vyhodnotení oboch odberov sa berú do úvahy aj iné parametre. celkové hodnotenie rizika trizómie 13, 18 a 21. Tzv. “cut off” línia je 1: 250. Čísla nad 250 sa interpretujú ako negatívne a čísla menšie ako 250 ako pozitívne.
Nasleduje tzv. TRIPLE test v 16. týždni gravidity kde sa odoberá free ß-hCG - voľná podjednotka ľudského choriového gonadotropínu, AFP - alfafetoproteín, uE3 - nekonjugovaný estriol a opätovne sa ultrazvukovo meria veľkosť plodu - tzv. biometria. Nasleduje II. trimestrálne ultrazvukové skríningové vyšetrenie realizované od 18. do 22. týždňa gravidity, kde sa vyhodnocujú morfologické znaky dieťatka.
Pri podozrení na vrodené vývojové chyby je mamičke odporúčané absolvovať genetický II. trimestrálny ultrazvukový skríning. Ide o platený výkon, ktorý poisťovne nepreplácajú.
Prenatálna genetická diagnostika
Všeobecne každá tehotná žena má určité riziko možnosti postihnutia plodu chromozómovou abnormalitou. Toto riziko sa vo všeobecnosti zvyšuje s vekom matky. I keď vyššie riziko možnosti postihnutia plodu Downovým syndrómom (trizómia 21) je v skupine ≥35 ročných žien, väčšina plodov s Downovým syndrómom sa vyskytuje v skupine 25 až 30 ročných žien. Je to z dôvodu početnosti tejto skupiny v rámci celkovej populácie tehotných žien.
Vo vzájomnej spolupráci ju zabezpečujú gynekológovia a klinickí genetici. Po konzultácii s klinickým genetikom a so súhlasom matky je indikované k definitívnemu potvrdeniu, či k vylúčeniu diagnózy vrodeného chromozómového ochorenia je potrebné invazívne vyšetrenie. Prenatálna genetická diagnostika patrí k invazívnym vyšetreniam s rizikom potratu, respektíve intrauterínnej infekcie, preto ju možno vykonávať len v indikovaných prípadoch a s informovaným súhlasom pacientky.
Keď sa nastávajúca mamička od svojho gynekológa dozvie, že má pozitívne výsledky zo skríningu na Downov syndróm, asi ju to prinajmenšom vykoľají. Určite to nie je správa, ktorú očakávala, keď sa vydala na pravidelnú poradňu. Z tehotenstva sa chcela tešiť a toto jej riadne skrížilo plány. Tu je naozaj potrebné si uvedomiť, že toto nie sú diagnostické testy, ale len detekčné testy - hodnoty namerané mimo referenčných hodnôt ešte neznamenajú, že bola diagnostikovaná chromozomálna anomália. Pokiaľ žena absolvuje obidva skríningy (trimestrálny a Triple test), výsledné riziko sa vypočíta kombináciou výsledkov z obidvoch testov. Ako som spomínala, za pozitívny výsledok sa považuje pomer 1: 250 a viac (vyšší pomer znamená, že číslo za : je menšie ako 250). Opäť by som chcela zdôrazniť, že sa bavíme o zvýšenom riziku, nie o definitívnom výsledku. Niekedy to budúce mamičky ťažko berú práve kvôli tomu, že toto číslo vezmú ako definitívu. Nie je tomu tak.
Aký postup zvoliť, keď je skríning pozitívny? Je prvý krok, ktorý by žena vzhľadom k pozitívnym výsledkom mala absolvovať. Jedno z pracovísk lekárskej biológie, genetiky a klinickej genetiky sa nachádza aj v Bratislave. Nejde o “vyšetrenie” ale o konzultáciu, kedy budúcej matke, prípadne jej partnerovi je kladený sled otázok, ktoré majú zistiť nejaké prípadne genetické riziká na oboch stranách. Prítomnosť budúceho otca nie je vždy nutná, pokiaľ je žena dostatočne informovaná o základnej rodinnej anamnéze partnera alebo ho tam jednoducho nechce. Tohto vyšetrenia sa nemusíte vôbec báť. Personál je viac ako príjemný a dostatočne rešpektuje závažnosť problému, s ktorým prichádzate. Lekár pripraví rodokmeň, kde si zaznamenáva rodinné väzby, geneticky podmienené ochorenia, vývojové anomálie či opakované reprodukčné straty. Výsledkom genetického vyšetrenia je detailná správa a indikácia k amniocentéze (AMC). Tá býva vždy a treba s tým počítať. Nikto však budúcu matku do AMC nútiť nebude a definitívne rozhodnutie je vždy len na nej.
Invazívne vyšetrenie
Amniocentéza - odber plodovej vody realizovaný najskôr po 16. týždni gravidity. Amniocentéza je diagnostický výkon, pri ktorom sa odoberá plodová voda na vykonanie genetickej diagnostiky a vylúčenie, prípadne potvrdenie genetickej chyby dieťatka medzi 15.-22. týždňom tehotenstva. Ide už o invazívne vyšetrenie, ktorého výsledok ale môžeme brať ako 100%-ne záväzný. Vykonáva sa medzi 15. až 20. týždňom tehotenstva a vždy na základe odporúčania od lekára. Matka sama si oň požiadať nemôže, nakoľko je tu isté riziko skomplikovania tehotenstva či spôsobenia spontánneho potratu. Toto riziko je štatisticky veľmi nízke a pohybuje sa okolo 0,6%. Bez súhlasu však k zákroku nemôže dôjsť. Lekár pacientku detailne oboznámi so zákrokom a samotný zákrok prebieha pod neustálou kontrolou cez UZV. Pomocou tenkej ihly lekár odoberie vzorku z plodového vaku. Dieťa je počas a po zákroku neustále sledované. Po zvyšok dňa, prípade aj pár nasledujúcich dní by mala matka odpočívať, vyhýbať sa fyzickým aj sexuálnym aktivitám.
Odber plodovej vody sa vykonáva dlhšou, ale veľmi tenkou punkčnou ihlou vyrobenou pre tento účel. Vpich sa vykoná cez prednú brušnú stenu, tak aby prenikol cez stenu maternice a plodové obaly a hrot ihly sa dostali do priestoru s plodovou vodou. Plodová voda sa odosiela na vyšetrenie na oddelenie klinickej genetiky a tu po kultivácii buniek získaných z plodovej vody vykonajú genetický rozbor dedičného materiálu - chromozómov vášho dieťatka.
Odber choriových klkov (CVS - Chorionic Villus Sampling) - odber chóriových klkov po 11. týždni gravidity. Amniocentéza, ako aj odber choriových klkov, sú však spojené s určitým rizikom potratu (približne 1:100). Keďže zhruba 20% populácie tehotných žien je vo veku nad 35 rokov, ich invazívna testácia by viedla k pomerne veľkému množstvu tehotenských strát. Navyše by sme takto zachytili len asi polovicu prípadov Downovho syndrómu v populácii, pretože zvyšných 50% sa nachádza u mladších žien vo veku pod 35.
Niektoré matky sa rozhodnú upustiť od všetkých diagnostických testov, pretože vedia, že by v tehotenstve pokračovali bez ohľadu na to, čo sa stane, a nechcú svoje tehotenstvo vystaviť ani malému riziku potratu, ktoré pri CVS a amniocentéze hrozí. Niektoré začínajú prenatálnym skríningom a potom pristúpia k definitívnemu diagnostickému testu. Iné matky prenatálny skríning jednoducho obídu a začnú s definitívnym diagnostickým testom.
Poznanie. Niektorí rodičia by chceli čo najskôr vedieť, či ich dieťatko má Downov syndróm, aby sa mohli pred pôrodom pripraviť (napríklad informovať ostatných členov rodiny a zozbierať si informácie o Downovom syndróme). Adopcia. Niektorí rodičia by chceli získať prenatálnu diagnózu, aby sa mohli dohodnúť na adopcii, ak by ich dieťatko malo Downov syndróm. Ukončenie tehotenstva. Niektorí rodičia chcú mať prenatálnu diagnózu, aby mohli ukončiť tehotenstvo.
Bioptická laboratoř s.r.o. - diagnostika Downova syndromu
Odporúčané vyšetrenia v detstve a adolescencii
Európska asociácia pre Downov syndróm (European Down Syndrome Association) odporúča harmonogram zdravotných vyšetrení pre ľudí s Downovým syndrómom, aby sa predchádzalo alebo hneď v začiatkoch podchytili možné ochorenia.
Aj keď sa vám objavia pozitívne biochemické skríningové výsledky, nie je to ešte dôvod na paniku. Samozrejme, pre každú nastávajúcu mamičku je to ťažké a nie je jednoduché negatívne myšlienky zahnať. Treba však vziať do úvahy aj to, že väčšina týchto pozitívnych biochemických skríningov dopadla dobre.