Búšenie srdca počas tehotenstva môže byť pre mnohé nastávajúce matky znepokojujúcim zážitkom. Tieto pocity, často opisované ako zrýchlený, trepotavý alebo búšiaci srdcový tep, môžu byť alarmujúce, najmä ak sa objavia neočakávane. Pochopenie palpitácií srdca v tehotenstve je kľúčové, pretože môžu byť normálnou fyziologickou reakciou na zmeny, ktoré sa vyskytujú v ženskom tele, alebo v niektorých prípadoch príznakom základného problému, ktorý si vyžaduje lekársku pomoc.
Búšenie srdca v tehotenstve (palpitácie) je normálnym a častým javom. Žena cíti v tomto období búšenie svojho srdca intenzívnejšie alebo rýchlejšie ako obvykle. Počas tehotenstva sa objem krvi v tele ženy zvyšuje, aby podporil výživu plodu. Táto zmena môže spôsobiť zvýšený tep srdca.
Je bežné, že ženy sa počas tehotenstva stretávajú s výkyvmi tlaku, ktoré môžu ovplyvňovať srdcovú činnosť. Búšenie srdca sa tiež považuje za bežný symptóm nízkeho krvného tlaku alebo chudokrvnosti (anémie). Hormonálne zmeny, najmä zvýšená hladina progesterónu, môžu ovplyvniť rytmus srdca. Za búšením srdca v tehotenstve môže byť aj zvýšená činnosť štítnej žľazy, ktorá je v období gravidity aktívnejšia. V neposlednom rade strach, stres, nervozita a rôzne emocionálne výkyvy môžu vyvolávať zmeny v srdcovej činnosti.
Príčiny búšenia srdca v tehotenstve
Búšenie srdca počas tehotenstva označujú vnímanie nepravidelného alebo rýchleho srdcového tepu, ktoré sa môže vyskytnúť v ktoromkoľvek štádiu tehotenstva. Tieto pocity sa môžu líšiť intenzitou a frekvenciou, od občasného chvenia až po pretrvávajúce búšenie.
Infekcie môžu niekedy viesť k búšeniu srdca. Stavy ako horúčka, dehydratácia alebo anémia môžu zvýšiť srdcovú frekvenciu a viesť k palpitáciám.
Určité genetické predispozície alebo autoimunitné ochorenia môžu zvýšiť pravdepodobnosť výskytu búšenia srdca. Napríklad ženy s rodinnou anamnézou arytmií alebo autoimunitných ochorení, ako je lupus, môžu byť vystavené vyššiemu riziku.
Životný štýl zohráva významnú úlohu pri výskyte palpitácií srdca. Faktory ako príjem kofeínu, fajčenie, konzumácia alkoholu a vysoká úroveň stresu môžu palpitácie zhoršiť. Alkohol a fajčenie v tehotenstve sú tabu, no práve nikotín a alkohol môžu stáť za predčasnou komorovou kontrakciou srdca, resp.
Ženy často vnímajú okamihy, keď srdce vynecháva, čo u nich vyvoláva pocit nepohodlia.
V tehotenstve mnohé ženy búšenie srdca indikujú práve pred spaním alebo v okamihu, ako sa dajú do pokojovej polohy. Búšenie srdca totiž prebieha aj v pokojovej polohe.
Príčinou býva tiež nedostatok tekutín - potrebné je zvýšiť príjem tekutín a dodržiavať pravidelný pitný režim. Spôsobiť búšenie srdca v tehotenstve môže aj soľ, takže príliš solené jedlá môžu zapríčiniť vyššiu hladinu sodíka, ktorá môže prispieť k búšeniu srdca. Veľmi dôležitý je optimálny pomer vitamínov a minerálov v tele - sodík, draslík, vápnik, horčík.
Búšenie srdca sa môže objaviť aj v prípade nedostatku horčíka, vtedy je vhodné doplniť množstvo horčíka vhodným doplnkom výživy.
Diagnostika a liečba
Diagnóza palpitácií srdca začína dôkladným klinickým vyšetrením. Zdravotnícki pracovníci si odoberú podrobnú anamnézu pacienta vrátane frekvencie, trvania a spúšťačov palpitácií. Poskytovatelia zdravotnej starostlivosti zvážia rôzne stavy, ktoré môžu napodobňovať palpitácie srdca, vrátane úzkostných porúch, hypertyreózy a štrukturálnych srdcových ochorení.
V niektorých prípadoch je možné nasadiť medikamentóznu liečbu (Isoptin), ktorou sa upokoja sťahy srdca.
Väčšina žien má počas tehotenstva búšenie srdca bez akýchkoľvek dlhodobých následkov. Včasná diagnóza a dodržiavanie liečebných plánov významne ovplyvňujú celkovú prognózu.
Kedy vyhľadať lekársku pomoc?
Vo väčšine prípadov je búšenie srdca v tehotenstve normálnym a neškodným javom. Avšak, ak sa vyskytnú ďalšie príznaky, ako sú závraty, mdloby, nezvyčajné bolesti v hrudníku alebo dýchavičnosť, je dôležité konzultovať takýto stav s lekárom. Môže to byť znakom iných zdravotných komplikácií (kardiovaskulárnych ochorení), ktoré by mohli vyžadovať diagnostiku a ďalšiu odbornú starostlivosť.
Krátkodobé komplikácie môžu zahŕňať mdloby alebo závraty, zatiaľ čo dlhodobé komplikácie môžu zahŕňať chronické srdcové ochorenia, ak sa nerieši základný problém.
Tehotenská kardiomyopatia
MUDr. Tehotenská kardiomyopatia je ochorenie srdca, ktoré postihuje tehotné ženy, zvyčajne v neskorom štádiu tehotenstva alebo krátko po pôrode (zvyčajne v poslednom mesiaci tehotenstva alebo v prvých piatich popôrodných mesiacoch). Ide o formu dilatačnej kardiomyopatie, čo znamená, že dochádza k oslabeniu srdcového svalu a zväčšeniu srdcových komôr. To vedie k zníženej schopnosti srdca pumpovať krv do tela. Tento stav lieči kardiológ, ktorý riadi liečbu na základe závažnosti symptómov.
Mechanizmus vzniku a príznaky
Mechanizmus vzniku tehotenskej kardiomyopatie nie je úplne objasnený, ale predpokladá sa, že ide o multifaktoriálne ochorenie, na ktoré vplývajú genetické, hormonálne, imunologické a vaskulárne faktory. Počas tehotenstva dochádza k významným hormonálnym zmenám, najmä k zvýšeniu hladín prolaktínu a ďalších hormónov. Existujú teórie, že určitý fragment prolaktínu (tzv. 16-kDa prolaktín) môže poškodzovať srdcové bunky a endotelové bunky ciev, čo vedie k zníženej kontraktilite srdcového svalu.
Typickými príznakmi tehotenskej kardiomyopatie sú dýchavičnosť (najmä pri námahe alebo v ľahu), únava, opuchy dolných končatín, zvýšená srdcová frekvencia a palpitácie. Môže sa objaviť kašeľ, pocit tlaku na hrudi a v závažnejších prípadoch hromadenie tekutiny v pľúcach (pľúcny edém). Ženy často pociťujú zníženú toleranciu fyzickej námahy a celkovú slabosť. V niektorých prípadoch môže dôjsť až k život ohrozujúcemu srdcovému zlyhaniu.
Terapia
Liečba sa zameriava na zlepšenie funkcie srdca a zmiernenie symptómov srdcového zlyhania. Používanými liekmi sú beta-blokátory, ACE inhibítory, diuretiká na zníženie preťaženia tekutinami, prípadne antagonisty aldosterónu. U niektorých pacientiek je potrebná liečba antikoagulanciami na prevenciu tvorby krvných zrazenín.
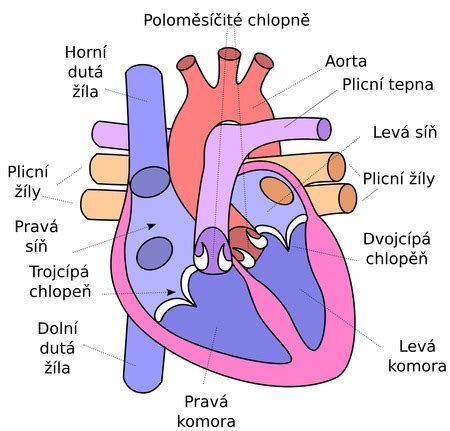
Srdcové zlyhanie
Srdcové zlyhanie je stav, kedy srdce nie je schopné zabezpečiť taký výdaj krvi, aby boli pokryté metabolické potreby tkanív. Srdce tak prestáva plniť funkciu "pumpy". Zlepšenie liečby akútnych srdcovocievnych ochorení (hlavne akútneho infarktu myokardu) spôsobuje to, že viac chorých dospieva do chronického srdcového zlyhania. Dlhá doba trvania ochorenia tu vedie k uplatneniu tzv. kompenzačných mechanizmov, ktoré sa rôznymi spôsobmi snažia o zvýšenie srdcového výkonu.
Veľmi dôležité je tiež rozdelenie na akútne srdcové zlyhanie a chronické srdcové zlyhanie. Akútne srdcové zlyhanie môže byť novo vzniknutá porucha srdcovej činnosti, môže nadväzovať na dlhšie trvajúce srdcové ochorenia, alebo ide o akútne zhoršenie chronického srdcového zlyhania. Obehový systém má k dispozícii tzv. kompenzačné mechanizmy, pri ktorých zapojení sa celkový stav pacienta upraví. Akútne srdcové zlyhanie teda prechádza do chronického zlyhania srdca. Kompenzačné mechanizmy sú obmedzené, takže chronické zlyhanie raz dospeje k akútnemu zlyhaniu a smrti (dekompenzácia).
Prognóza zlyhania je nepriaznivá. Pri akútnom srdcovom zlyhaní musí byť takmer polovica pacientov do roka znova hospitalizovaná. Do jedného roka zomiera až 40% pacientov.
Rizikové faktory a príznaky
K akútnemu srdcovému zlyhaniu vedú predovšetkým poruchy v obehovom systéme. Sú to vyčerpania kompenzačných mechanizmov pri chronickom srdcovom zlyhaní, srdcová arytmia, kardiomyopatia, infarkt myokardu, výduť (disekcia) aorty, hypertenzná kríza (náhle výrazné zvýšenie krvného tlaku), tamponáda srdca (utlačenie srdca v jeho obale vniknutím tekutiny, napríklad krvi).
Poznáme viac ako 300 rizikových faktorov, ktoré vedú k srdcovo-cievnym ochoreniam. Za hlavné rizikové faktory, ktorými sami ovplyvňujeme / zhoršujeme náš zdravotný stav, sú však považované stres, fajčenie, nadmerné solenie, obezita, nedostatok pohybu atď.
Rizikom pre zvýšenie zaťaženia srdcového svalu je nadmerná telesná alebo psychická záťaž, anémia (chudokrvnosť, je prítomných málo červených krviniek schopných viazať kyslík a preto je nutné zrýchliť obeh krvi), nadmerné pitie (v zmysle objemu vypitej tekutiny - zvyšuje sa objem cirkulujúcej tekutiny a srdce musí viac pracovať), tehotenstvo, infekčné ochorenia. Ďalšími rizikovými faktormi sú neliečená alebo neliečiteľná srdcová arytmia, poškodenie srdcových chlopní, nádorové ochorenia a iné prebiehajúce ochorenie najmä u starších osôb, ktoré trpia viacerými chorobami naraz.
Pri pravostrannom zlyhaní je typickým príznakom zvýšená náplň krčných žíl (zvýšená náplň vena jugularis, hepatojugulárný reflex), čo je spôsobené hromadením krvi pred zlyhávajúcim srdcom. Pre ľavostranné zlyhanie je typickým príznakom dýchavičnosť, ortopnoe (dýchavičnosť znemožňujúce postihnutému ležať, pacient je nútený sedieť alebo stáť, typický je nočný výskyt) a chropky pri počúvaní pľúc.
Typickým príznakom pravostrannej srdcovej nedostatočnosti sú najskôr opuchy dolných končatín, ktoré v ťažkých štádiách môžu prejsť až do opuchu celého tela. Hlavným príznakom ľavostranného srdcového zlyhania je dýchavičnosť a to najmä v ľahu v noci. Stav môže vyústiť až do pľúcneho opuchu (edému) pri prechode značného množstva tekutiny do pľúcnych mechúrikov.
Liečba srdcového zlyhania
Primárne je vykonaný pokus o odstránenie vyvolávajúcej príčiny, ak je to možné. Je monitorovaná saturácia krvi kyslíkom (kontrola či je množstvo kyslíka v krvi v požadovanom rozmedzí) a prípadne podporovanie umelou pľúcnou ventiláciou. Z liekov sú používané vazodilatanciá, antikoagulanciá, diuretiká, nitráty, dopamín, dobutamín, adrenalín, noradrenalín, srdcové glykozidy, v niektorých prípadoch morfín.
Pacient si najlepšie pomôže sám zmenou životného štýlu a zmenou diétnych návykov. Pacient by mal obmedziť množstvo konzumovanej soli a tekutín. Je nutné obmedziť, až úplne vylúčiť alkohol a fajčenie. Vhodné je u obéznych pacientov redukovať hmotnosť. Veľmi prospešné je zaradenie pohybových aktivít do denného programu. Dôležité je vyhýbať sa stresovým situáciám, nadmernej psychickej aj fyzickej záťaži. Nevhodná je tiež dlhodobá statická záťaž.
Tehotenstvo môže spôsobiť zvláštne srdcové príznaky
Choroby aortálneho oblúka a tehotenstvo
Choroby aortálneho oblúka sú komplexnou a potenciálne život ohrozujúcou skupinou stavov, ktoré môžu mať ďalekosiahle dôsledky, najmä pokiaľ ide o tehotenstvo. Tehotenstvo je obdobím významných fyziologických zmien v tele ženy. Kardiovaskulárny systém sa prispôsobuje zvýšeným metabolickým nárokom rastúceho plodu. Srdcový výdaj sa počas tehotenstva zvyšuje o 30 - 50 %, pričom väčšina nárastu nastáva v prvom trimestri. U žien s chorobami aortálneho oblúka môžu tieto normálne fyziologické zmeny klásť ďalší stres na už narušený aortálny oblúk.
Napríklad v prípadoch koarktácie aorty, zúženia oblúka aorty, môže zvýšený srdcový výdaj viesť k zvýšenému krvnému tlaku proximálne od miesta koarktácie. To môže spôsobiť hypertenziu, ktorá je častou komplikáciou počas tehotenstva.
Ďalšou dôležitou fyziologickou zmenou počas tehotenstva je zvýšenie objemu krvi. Objem plazmy sa zvýši približne o 40 - 50 %, zatiaľ čo hmotnosť červených krviniek sa zvýši približne o 20 - 30 %. Táto nerovnováha môže viesť k fyziologickej anémii tehotenstva.
Disekcia aorty je jednou z najzávažnejších a život ohrozujúcich komplikácií ochorení aortálneho oblúka počas tehotenstva. Zvýšený hemodynamický stres na stene aorty počas tehotenstva môže oslabiť už choré tkanivo aorty, čím sa stáva náchylnejším na disekciu. Príznaky disekcie aorty zahŕňajú náhlu, silnú bolesť hrudníka alebo chrbta, často popisovanú ako pocit trhania alebo trhania. Ak sa disekcia aorty nelieči, môže viesť k prasknutiu aorty, tamponáde srdca a smrti.
Srdcové zlyhanie sa môže vyskytnúť aj u žien s ochorením aortálneho oblúka počas tehotenstva. Zvýšená srdcová záťaž v dôsledku fyziologických zmien tehotenstva môže prevýšiť schopnosť srdca efektívne pumpovať krv. Medzi príznaky srdcového zlyhania patrí dýchavičnosť, únava, opuchy nôh a členkov a ortopnoe.
Prítomnosť ochorení aortálneho oblúka u matky môže mať významný vplyv aj na plod. Ako už bolo spomenuté, hypertenzia a znížený prietok krvi placentou môžu viesť k obmedzeniu vnútromaternicového rastu, kedy plod nerastie očakávanou rýchlosťou. V niektorých prípadoch môže mať nepriaznivé účinky na plod aj užívanie liekov na zvládnutie stavu matky počas tehotenstva.
Liečba ochorení aortálneho oblúka počas tehotenstva si vyžaduje multidisciplinárny prístup zahŕňajúci kardiológov, pôrodníkov, anestéziológov a kardiochirurgov. Dôkladné sledovanie kardiovaskulárneho stavu matky je nevyhnutné počas tehotenstva. V niektorých prípadoch môžu ženy s ochorením aortálneho oblúka vyžadovať chirurgický zákrok pred alebo počas tehotenstva. Napríklad u žien s ťažkou aortálnou stenózou môže byť potrebná náhrada aortálnej chlopne na zlepšenie srdcovej funkcie. Medikamentózny manažment zohráva kľúčovú úlohu aj pri liečbe ochorení aortálneho oblúka počas tehotenstva. Ako už bolo spomenuté, lieky je potrebné starostlivo vyberať, aby sa minimalizovalo riziko pre plod.
Choroby aortálneho oblúka môžu mať významný vplyv na tehotenstvo, a to ako pre matku, tak aj pre plod. Fyziologické zmeny počas tehotenstva môžu zhoršiť existujúce stavy aortálneho oblúka, čo vedie k rôznym komplikáciám, ako je disekcia aorty, srdcové zlyhanie a komplikácie plodu.
tags: #zlyhanie #srdca #tehotenstvo