Bipolárna porucha je komplexné duševné ochorenie, ktoré si vyžaduje celoživotnú liečbu. Kombinácia farmakoterapie, psychoterapie a úpravy životného štýlu môže pomôcť pacientom zvládať symptómy a viesť plnohodnotný život. Tehotenstvo prináša pre ženy s bipolárnou poruchou špecifické výzvy, ktoré si vyžadujú starostlivé zváženie a multidisciplinárny prístup. Cieľom tohto článku je poskytnúť komplexný prehľad rizík spojených s bipolárnou poruchou a tehotenstvom, ako aj stratégie na ich minimalizáciu.
Bipolárna afektívna porucha (BAP), predtým známa ako maniodepresívna psychóza, je duševná porucha charakterizovaná striedaním epizód mánie a depresie. Tieto výkyvy nálad, ktoré trvajú dni, týždne alebo mesiace, môžu mať vážny dopad na život postihnutých jedincov. Mánia je stav extrémne povznesenej nálady, nadmerného sebavedomia a hyperaktivity, zatiaľ čo depresia sa prejavuje hlbokým smútkom, stratou záujmu o aktivity a nedostatkom energie. Bipolárna porucha je bežnou poruchou duševného zdravia, no pre lekárov a výskumníkov je tak trochu záhadou. Zatiaľ nie je jasné, čo spôsobuje, že u niektorých ľudí sa tento stav rozvinie a u iných nie. Máte vyššie riziko bipolárnej poruchy, ak máte blízkeho príbuzného, ktorý ju má. Ak má váš rodič alebo súrodenec bipolárnu poruchu, je pravdepodobnejšie, že sa u vás tento stav rozvinie tiež. Genetické podmienky: Riziko vzniku depresie u príbuzných prvého stupňa v rodine je približne 10-13 %. Existuje úzka genetická súvislosť pri dvoch vážnych psychických poruchách: schizofrénia a bipolárna afektívna porucha. Ak majú obaja rodičia niektorú z týchto porúch, existuje štyridsať až päťdesiatpercentné riziko, že poruchou bude trpieť aj ich potomok.
Bipolárna porucha sa môže prenášať z rodiča na dieťa. Výskum identifikoval silnú genetickú väzbu u ľudí s touto poruchou. To však neznamená, že sa u každého s rodinnými príslušníkmi, ktorí majú poruchu, vyvinie. Navyše nie každý s bipolárnou poruchou má rodinnú anamnézu tohto ochorenia. Štruktúra vášho mozgu môže ovplyvniť vaše riziko ochorenia. Nie je to len to, čo je vo vašom tele, čo môže zvýšiť pravdepodobnosť vzniku bipolárnej poruchy. Môžu prispieť aj vonkajšie faktory. Každý z týchto faktorov môže ovplyvniť rozvoj bipolárnej poruchy. Biologické variácie. Zdá sa, že pacienti s bipolárnou poruchou majú štrukturálne abnormality v mozgu.
Bipolárna porucha má zvyčajne dva extrémy: cítite sa buď „hore alebo dole“. Aby vám bola diagnostikovaná bipolárna porucha, musíte zažiť aj obdobie mánie alebo hypománie. Niektorí ľudia s bipolárnou poruchou zažijú aj závažnú depresívnu epizódu. Keď zažívate zmenu nálady „nadol“, môžete sa cítiť letargický, nemotivovaný a smutný. Nie všetci ľudia s bipolárnou poruchou, ktorí majú tento príznak, sa však cítia dosť „na dne“, aby mohli byť označení ako depresívni. Aj keď bipolárna porucha môže spôsobiť, že sa budete cítiť depresívne, nie je to to isté ako stav nazývaný depresia. Bipolárna porucha spôsobuje tzv. Bipolárna porucha je duševná choroba charakterizovaná extrémnymi zmenami nálad, ako je zvýšený stav mysle striedajúci sa s náladovosťou a depresívnymi epizódami. Predtým sa tomu hovorilo maniakálne depresia a bipolárna choroba.
Existujú tri primárne formy bipolárnej poruchy. Ľudia s bipolárnou poruchou zažijú počas svojho života aspoň jednu manickú epizódu. Manickej epizóde môže predchádzať alebo môže nasledovať hypomanická epizóda alebo epizódy depresie. Hypománia je menej závažná ako manické epizódy. Pacienti s bipolárnou poruchou II prechádzajú jednou ťažkou depresívnou epizódou, ktorá trvá najmenej dva týždne. Okrem toho majú aspoň jednu hypomanickú epizódu. U pacientov s cyklotymiou sa vyskytujú epizódy hypománie a depresie. Rôzne symptómy nálady, ktoré niektorí ľudia zažívajú, zvyčajne zapadajú do týchto troch typov. Ale pre niektorých sa to môže líšiť. Osoba, ktorá zažíva bipolárnu poruchu, môže mať vysokú úroveň energie, impulzívnosti a nadšenia, hoci hypománia sa považuje za menej závažnú ako mánia. Príznaky mánie môžu zasahovať do každodenných aktivít a spôsobiť problémy v práci alebo doma. To sa však nemusí stať pacientom s hypomániou. Mánia, hypománia a depresia sú tri primárne znaky a symptómy bipolárnej choroby. Bipolárne I: V tomto prípade môže pacient prežiť minimálne jednu manickú epizódu, ktorej môže predchádzať alebo môže nasledovať ťažká depresia alebo hypomanické epizódy. Bipolárne II: Pacienti s bipolárnou poruchou II nemusia mať viacnásobné manické epizódy. Je ťažké rozpoznať príznaky bipolárnej poruchy u detí. Závažné depresívne, manické alebo hypomanické epizódy sa môžu u detí a tínedžerov líšiť, hoci vzor sa môže líšiť od schémy u dospelých s bipolárnou poruchou. A počas epizódy sa pocity môžu rýchlo zmeniť. Napriek extrémnym zmenám nálady ľudia s bipolárnou poruchou často nedokážu rozpoznať, ako veľmi ich emocionálna nestabilita ovplyvňuje ich samotných a životy tých, ktorí sú im blízki. Niektorí ľudia si vychutnávajú euforické nálady a návaly zvýšenej produktivity, ktoré zažívajú počas týchto epizód. Porucha bipolárneho I zahŕňa manické epizódy, ktoré trvajú najmenej 7 dní alebo manické symptómy také závažné, že potrebujete okamžitú nemocničnú starostlivosť. Časté sú aj depresívne epizódy. Tie často trvajú najmenej dva týždne. Bipolárna porucha II zahŕňa depresívne epizódy. Ale namiesto plnohodnotných manických epizód sú tu epizódy hypománie. Cyklotymická porucha alebo cyklotýmia, zahŕňa aj hypomanické a depresívne symptómy. Ale nie sú také intenzívne alebo dlhotrvajúce ako hypomanické alebo depresívne epizódy.
Vznik depresie u seniorov ovplyvňujú faktory, ako sú chronické ochorenia, ktoré spôsobujú celkové zhoršenie telesných funkcií. Znížená pohyblivosť a nezávislosť prispieva k tomu, že senior začne vnímať sám seba inak vo vzťahu k svojim blízkym a okoliu. Medzi ďalšie emocionálne záťaže, ktoré môžu ovplyvniť psychiku staršieho človeka, patrí úmrtie manžela/manželky, odsťahovanie detí alebo iné situácie súvisiace s úmrtím. Nepriaznivé sú aj materiálne problémy, ktoré sa u seniorov často prekrývajú s už narušenou emocionálnou sférou. Medzi chronické ochorenia, ktoré môžu podporovať depresiu u seniorov, patrí rakovina, cukrovka alebo artropatie (napr. osteoartritída, reumatoidná artritída).
Britský výskum ukazuje, že u žien v perimenopauze je viac ako dvakrát vyššia pravdepodobnosť, že sa u nich po prvýkrát rozvinie bipolárna porucha. Ide o prvú štúdiu, ktorá skúma spojenie medzi perimenopauzou a nástupom závažných psychiatrických stavov.
Perinatálne psychické poruchy patria k najčastejším ochoreniam v rámci tehotenstva a významne prispievajú k úmrtnosti matiek a nepriaznivým následkom u novorodencov, dojčiat a detí. V nasledovnom uvádzam excerpt z vynikajúceho prehľadu tejto témy z časopisu World Psychiatry. Donedávna bol síce záujem o psychické zdravie v perinatálnom období prítomný, ale prevažne sa sústreďoval na popôrodnú psychózu (v našom prostredí známu ako „laktačná psychóza“) a popôrodnú depresiu. Perinatálne psychické poruchy patria medzi najčastejšie komplikácie pôrodu a sú spojené so značnou morbiditou a mortalitou matky, ako aj plodu/dieťaťa. Ide v podstate o materské psychické poruchy, ktorým by sa mala istotne venovať zvýšená pozornosť. V prvých mesiacoch po pôrode si vyžadujú hospitalizáciu 1-2 ženy z 1 000 matiek. V porovnaní s obdobím pred tehotenstvom je pravdepodobnosť psychiatrickej hospitalizácie žien mesiac po pôrode 22-násobne vyššia. Zvýšená pravdepodobnosť hospitalizácie na psychiatrii sa týka aj žien bez predtým prítomnej psychickej poruchy, ale výrazne vyššia je u žien so závažnou pre-existujúcou afektívnou poruchou. 20 % žien s pre-existujúcou bipolárnou afektívnou poruchou môže mať po pôrode skúsenosť so psychózou, mániou či hospitalizáciou na psychiatrii. Menej jasné sú dôkazy v prípade popôrodného spustenia (postpartum triggering) v rámci menej závažných úzkostných alebo depresívnych porúch. Depresívne a úzkostné poruchy majú však významný podiel na terapeutickej potrebe v postnatálnom období. Prevalencia popôrodných psychických porúch je vyššia v krajinách s nižším alebo stredným príjmom než v krajinách s vysokým príjmom. Prevalencia úzkostných symptómov sa v priebehu jednotlivých trimestrov zvyšuje a najvyššia (25 %) je v treťom trimestri gravidity. Poruchy príjmu potravy sú relatívne menej časté, ale v anamnéze ich môže mať až 15 % tehotných žien, pričom v období po pôrode sa môžu ich príznaky opätovne objaviť a vyžadovať si psychiatrickú starostlivosť. 10-20 % žien s depresiou môžu v tehotenstve zažiť relaps depresie a podobne 1 z 5 žien s bipolárnou poruchou. V prípade bipolárnej poruchy je zaujímavé, že v tehotenstve sa objavujú skôr depresívne alebo zmiešané epizódy, kým v popôrodnom období skôr manické epizódy. Depresia v tehotenstve je o 51 % častejšia u mladých tehotných žien poslednej generácie v porovnaní s ich matkami spred 25 rokov. Problémom sú aj psychoaktívne látky v tehotenstve. Globálne približne 1 z 10 žien užíva v tehotenstve alkohol, pričom 1 zo 67 má dieťa s fetálnym alkoholovým syndrómom. Otcovská depresia a úzkosť je do veľkej miery nenaplnenou terapeutickou potrebou, ktorá si právom zaslúži väčšiu pozornosť. Zvýšená perinatálna mortalita matiek s psychickými poruchami sa týka samovražednosti, komplikácií zneužívania psychoaktívnych látok, ale aj zámeny somatických symptómov za psychické u matiek s úzkostnými poruchami alebo schizofréniou (napríklad v prípade príznakov pulmonárnej embolizmu). Suicidálne riziko po pôrode je najvyššie u matiek so závažnou depresiou, pričom suicídiá sú častejšie v druhej polovici popôrodného roka. V čase smrti pritom podľa dostupných údajov väčšina z týchto žien nemá aktívnu psychiatrickú liečbu. Problémom je, že na samopoškodzovanie alebo suicidálne ideácie sa tehotných žien ani žien po pôrode nikto rutinne nepýta, pričom ide o závažný prognostický faktor popôrodného obdobia. Medzi ďalšie perinatálne komplikácie u žien s psychickými poruchami patria komplikácie na strane dieťaťa, ako napríklad predčasný pôrod, nízka pôrodná hmotnosť, či narušenie fetálneho rastu. Zvýšené je riziko preeklampsie, predpôrodného i popôrodného krvácania, abrupcie placenty či pôrodu mŕtveho plodu. Je pritom čoraz jasnejšie, že nejde len o riziká plynúce z farmakoterapie užívanej v priebehu tehotenstva, ale o kauzálne faktory, ktoré ju významne prekračujú.
Vzhľadom na etické problémy nie je k dispozícii veľa štúdií, ktoré by nám mohli významnejšie pomôcť vo farmakologickej liečbe týchto pacientiek. V literatúre je zachytená tendencia k nadmernému užívaniu psychofarmakologickej liečby u žien s miernejšími psychickými poruchami a k nedostatočnému užívaniu alebo dokonca vysadeniu psychofarmák u žien so závažnejšími psychickými poruchami. Ženy s miernejšími psychickými poruchami by viac profitovali z nefarmakologických intervencií. Štúdie sa sústreďujú na účinok lítia, lamotrigínu a antidepresív na stabilizáciu matkinho psychického stavu. Tymostabilizátory v 2/3 prípadov zabraňujú relapsu bipolárnej poruchy v tehotenstve, antidepresíva majú protektívny účinok u žien s ťažšou, nie však s miernejšou depresiou. Ukazuje sa, že teratogénny potenciál (potenciál k vyvolaniu vývinových odchýlok plodu) mnohých liečiv sa ženami skôr preceňuje, pričom úlohou klinika je podnietiť ženy s psychickými symptómami k užívaniu medikácie, keď je to potrebné. Je známy teratogénny potenciál valproátu, ktorý by sa v súčasnosti u žien vo fertilnom veku ani nemal používať, ak to nie je nevyhnutné. Antidepresíva triedy SSRI sú spojené s nízkym rizikom vrodených telesných chýb. Objavená bola istá súvislosť s užívaním SSRI antidepresív a perzistentnej pulmonárnej hypertenzie novorodencov (približne 3 prípady na 1 000 živých pôrodov). Antipsychotiká nie sú výraznejšie teratogénne, ich použitie je skôr spojené s metabolickými rizikami na strane matky a s narušením rastu na strane plodu/dieťaťa.
Bipolárna porucha a tehotenstvo predstavujú komplexnú zdravotnú situáciu, ktorá si vyžaduje špecializovanú starostlivosť. Riziká spojené s bipolárnou poruchou počas tehotenstva zahŕňajú relaps ochorenia, vplyv liekov na plod, komplikácie počas tehotenstva a pôrodu, ako aj zvýšené riziko popôrodnej depresie a psychózy. Je nevyhnutné starostlivé plánovanie a multidisciplinárny prístup.

Riziká bipolárnej poruchy počas tehotenstva
Tehotenstvo je obdobie významných hormonálnych a fyziologických zmien, ktoré môžu ovplyvniť priebeh bipolárnej poruchy. Ženy s bipolárnou poruchou, ktoré otehotnejú, čelia viacerým rizikám:
- Relaps ochorenia: Tehotenstvo a popôrodné obdobie sú spojené so zvýšeným rizikom relapsu manických alebo depresívnych epizód. Hormonálne zmeny, narušenie spánkového režimu a stres spojený s materstvom môžu prispieť k destabilizácii nálady.
- Vplyv liekov na plod: Mnohé lieky používané na liečbu bipolárnej poruchy, ako napríklad valproát, lítium a niektoré antipsychotiká, sú spojené s rizikom vrodených vývojových vád. Je nevyhnutné starostlivo zvážiť prínosy a riziká farmakoterapie počas tehotenstva a vybrať najbezpečnejšie možnosti.
- Komplikácie počas tehotenstva a pôrodu: Ženy s bipolárnou poruchou majú vyššie riziko predčasného pôrodu, nízkej pôrodnej hmotnosti dieťaťa, preeklampsie a iných komplikácií.
- Popôrodná depresia a psychóza: Popôrodná depresia a psychóza sú závažné stavy, ktoré môžu ohroziť zdravie matky aj dieťaťa. Ženy s bipolárnou poruchou majú zvýšené riziko týchto komplikácií.
- Problémy s výchovou dieťaťa: Bipolárna porucha môže ovplyvniť schopnosť matky starať sa o dieťa a vytvárať s ním zdravý vzťah.
V prípade bipolárnej poruchy je zaujímavé, že v tehotenstve sa objavujú skôr depresívne alebo zmiešané epizódy, kým v popôrodnom období skôr manické epizódy.

Vplyv liekov na plod
Kyselina valproová, liečivo obsiahnuté v Convulex kapsulách, sa používa na liečbu epilepsie a manických epizód pri bipolárnej poruche. Je známy teratogénny potenciál valproátu, ktorý by sa v súčasnosti u žien vo fertilnom veku ani nemal používať, ak to nie je nevyhnutné. Antidepresíva triedy SSRI sú spojené s nízkym rizikom vrodených telesných chýb. Objavená bola istá súvislosť s užívaním SSRI antidepresív a perzistentnej pulmonárnej hypertenzie novorodencov (približne 3 prípady na 1 000 živých pôrodov). Antipsychotiká nie sú výraznejšie teratogénne, ich použitie je skôr spojené s metabolickými rizikami na strane matky a s narušením rastu na strane plodu/dieťaťa. Mnohé lieky na bipolárnu poruchu môžu vyvolať vrodené vývojové vady a môžu prechádzať cez materské mlieko do vášho dieťaťa. Niektoré lieky sa nesmú používať počas tehotenstva. Ak je to možné, pred otehotnením prediskutujte možnosti liečby so svojím lekárom.
Stratégie zvládania pred, počas a po pôrode
Zvládanie bipolárnej poruchy počas tehotenstva a po pôrode si vyžaduje komplexný a individuálny prístup. Kľúčovú úlohu zohráva multidisciplinárny tím odborníkov.
Pred otehotnením
- Plánovanie: Ak plánujete otehotnieť, poraďte sa so svojím psychiatrom a gynekológom. Dávka liekov by mala byť čo najnižšia, ale účinná.
- Spánková hygiena: Dodržiavajte pravidelný spánkový režim a zabezpečte si dostatok spánku.
- Zdravá strava a pohyb: Jedzte zdravú stravu a pravidelne sa hýbte.
- Podpora: Vyhľadajte podporu u rodiny, priateľov alebo v podpornej skupine.
Počas tehotenstva
Počas tehotenstva je dôležité:
- Pravidelné monitorovanie: Úzko spolupracujte so svojím psychiatrom a gynekológom, aby ste sledovali váš stav a prípadné zmeny.
- Úprava liečby: Váš lekár môže upraviť liečbu tak, aby bola čo najbezpečnejšia pre vás aj pre plod.
- Psychoterapia: Pokračujte v psychoterapii na zvládanie stresu a emočných zmien.
- Zdravý životný štýl: Udržujte si zdravú stravu, dostatok spánku a primeranú fyzickú aktivitu.
Po pôrode
- Monitorovanie nálady: Sledujte svoje nálady a informujte svojho lekára o akýchkoľvek zmenách alebo zhoršení symptómov.
- Psychoterapia: Psychoterapia môže pomôcť zvládnuť popôrodnú depresiu a úzkosť.
- Farmakoterapia: Ak je potrebná farmakoterapia, vyberte najbezpečnejšie lieky s ohľadom na dojčenie.
- Spánková hygiena: Dodržiavajte pravidelný spánkový režim a zabezpečte si dostatok spánku.
- Podpora: Vyhľadajte podporu u rodiny, priateľov alebo v podpornej skupine.
- Starostlivosť o dieťa: Zapojte partnera alebo iných členov rodiny do starostlivosti o dieťa, aby ste si zabezpečili dostatok času na odpočinok a regeneráciu.

Liečba bipolárnej poruchy
Liečba bipolárnej poruchy je celoživotný proces, ktorý kombinuje rôzne prístupy s cieľom stabilizovať náladu a zlepšiť kvalitu života pacienta.
Farmakoterapia
Farmakoterapia je základným pilierom liečby bipolárnej poruchy. Medzi hlavné skupiny liekov patria:
- Stabilizátory nálady: Lítium, lamotrigín, valproát.
- Antipsychotiká: Quetiapín, risperidón, olanzapín.
- Antidepresíva: Používajú sa s opatrnosťou, pretože môžu vyvolať manickú epizódu.
Nájdenie správneho lieku alebo liekov bude pravdepodobne vyžadovať niekoľko pokusov a omylov. Tento proces si vyžaduje trpezlivosť, pretože niektoré lieky potrebujú týždne až mesiace, aby naplno zaúčinkovali. Vo všeobecnosti sa naraz mení iba jeden liek, takže váš lekár môže určiť, ktoré lieky fungujú na zmiernenie príznakov s čo najmenej závažnými vedľajšími účinkami. Sami od seba nikdy nevykonávajte zmeny ani neprestaňte užívať lieky. Ak prestanete užívať lieky, môžu sa u vás prejaviť abstinenčné príznaky alebo sa vaše príznaky môžu zhoršiť či vrátiť. Môžete byť veľmi depresívni, mať samovražedné sklony alebo prejsť do manickej/hypomanickej epizódy.
Psychoterapia
Psychoterapia je dôležitou súčasťou liečby bipolárnej poruchy a môže sa poskytovať v individuálnom, rodinnom alebo skupinovom prostredí.
- Kognitívno-behaviorálna terapia (KBT): Pomáha identifikovať a meniť negatívne myšlienky a správanie.
- Interpersonálna a sociálna rytmická terapia (IPSRT): Zameraná na stabilizáciu denných rytmov, ako je spánok, bdenie a čas na jedlo.
- Rodinná terapia: Pomáha rodine pochopiť a zvládnuť bipolárnu poruchu.
- Psychoedukácia: Je to druh poradenstva, ktorý vám a vašim blízkym pomáha pochopiť poruchu.
Alternatívne a doplnkové metódy
Okrem konvenčných liečebných metód môžu byť prospešné aj:
- CBD: Po konzultácii s lekárom.
- Zdravá výživa: Vyvážená strava s dostatkom živín.
- Pravidelný pohyb: Cvičenie a pohyb zlepšujú náladu a zmierňujú stres.
- Dostatok spánku: Dodržiavanie pravidelného spánkového režimu.
- Všímavosť (mindfulness): Techniky na zlepšenie duševnej pohody.
Môžem mať bipolárnu poruchu a zdravé tehotenstvo? s genetickou poradkyňou Dr. Catrionou Hippmanovou
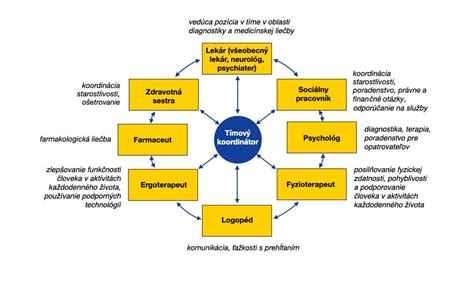
Dôležitosť multidisciplinárneho prístupu
Účinná liečba bipolárnej poruchy počas tehotenstva a po pôrode si vyžaduje spoluprácu viacerých odborníkov:
- Psychiater: Lekár špecializujúci sa na diagnostiku a liečbu duševných porúch.
- Gynekológ: Lekár špecializujúci sa na starostlivosť o tehotné ženy a pôrod.
- Pediater: Lekár špecializujúci sa na starostlivosť o deti.
- Psychológ alebo psychoterapeut: Odborník na psychoterapiu, ktorá môže pomôcť zvládať stres, úzkosť a depresiu.
Vedenie životnej tabuľky môže vám a vášmu poskytovateľovi pomôcť sledovať a liečiť vašu bipolárnu poruchu. Bipolárna porucha je celoživotné ochorenie.
tags: #bipolarna #porucha #a #tehotenstvo