Poznanie vlastnej krvnej skupiny a tzv. Rh faktoru je dôležité nielen pri vážnych operáciách či transfúziách, ale aj v tehotenstve. Termíny ako RHEGA či inkompatibilita preto oprávnene zaujímajú každú ženu, ktorá nosí pod srdcom dieťa.
Rh faktor bol objavený v roku 1940 Karlom Landsteinerom, ktorý robil testy na opiciach rodu Macac - Rhesus. Rh faktorom rozlišujeme, či je krv Rh pozitívna, t. j. či červené krvinky majú tzv. antigén Rh faktor, alebo je negatívna (Rh faktor chýba, nie je prítomný). Ľudí s Rh pozitívnym faktorom v našej populácii prevyšuje, je ich asi 85 %.
Typ krvi závisí od génov, ktoré človek zdedí od rodičov. Skutočnosť, či je RhD pozitívny, alebo negatívny, závisí od toho, koľko kópií RhD antigénu zdedil. Môže zdediť jednu kópiu antigénu RhD od matky alebo od otca, kópiu od oboch alebo žiadnu. Žena s RhD negatívnou krvou môže mať RhD pozitívne dieťa, ak je krvný typ partnera RhD pozitívny.
Dedičnosť zohráva veľkú úlohu na tom, akú krvnú skupinu a s akým faktorom bude mať naše dieťa. Pri oplodnení získava každý jedinec polovicu genetickej výbavy od matky a druhú polovicu od otca. Preto je každá krvná skupina tvorená dvoma génmi. To, akú krvnú skupinu bude potomok nakoniec mať, závisí od toho, ktorý gén (matkin alebo otcov) je dominantnejší. Rh faktor dedí dieťa po každom rodičovi z jednej polovice.
V súčasnosti je hemolytická choroba veľmi zriedkavá. Od roku 1971 sa u nás preventívne po pôrode podávajú v odôvodnených prípadoch anti D protilátky. Tie majú za úlohu vychytať Rh pozitívne červené krvinky plodu, ktoré prenikli do krvného obehu matky a tým zabrániť tvorbe protilátok. Anti D protilátky sa podávajú najneskôr do 72 hodín po pôrode Rh negatívnym matkám, ktorých dieťa je Rh pozitívne.
Krvné skupiny a Rh faktor
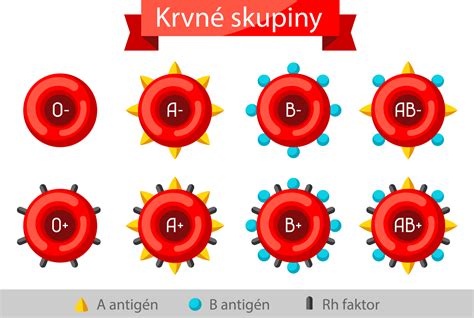
Sú určené podľa prítomnosti antigénov systému AB0, ktoré sa nachádzajú na červených krvinkách. Ide vlastne o určitý druh bielkovín, ktoré sa nachádzajú na povrchu červených krviniek a tvoria ich „značku“. Tieto bielkoviny v systéme AB0 sú dve. Jedna je označená písmenom A a druhá písmenom B. Ak je prítomná bielkovina typu A, má človek krvnú skupinu A, ak je prítomná bielkovina B, tak má skupinu B, ak sú obe, tak má krvnú skupinu AB, ak žiadnu, tak má skupinu 0.
Je zaujímavé, že v krvi sa vždy nachádzajú protilátky proti neprítomnej krvnej skupine, teda skupina A má protilátky proti B, B má protilátky proti bielkovine A a 0 má protilátky proti obom skupinám.
Pri transfúziách možno v zásade podať človeku len krv darcu tej istej krvnej skupiny, ale výnimočne sa dá každému pacientovi podať isté množstvo krvi krvnej skupiny, ktorá sa označuje aj ako skupina „univerzálneho darcu“. Ide o skupinu „0“ Rh negatív. Teda platí, že ľudia s krvnou skupinou AB sú univerzálnymi príjemcami všetkých krvných skupín, pretože ich krv neobsahuje žiadne protilátky.
Každá z hlavných krvných skupín (A, B, AB, 0) môže byť RhD pozitívna alebo negatívna. To, či je niekto RhD pozitívny, alebo RhD negatívny, je určené prítomnosťou antigénu Rhesus D (RhD). Ide o molekulu nachádzajúcu sa na povrchu červených krviniek.
Rh inkompatibilita v tehotenstve
Súčasťou prenatálnej prehliadky je zistenie krvnej skupiny a tiež Rh faktora. Je dobré, ak sa nedá vyšetriť len tehotná žena, ale aj otec dieťaťa. Ich poznanie je dôležité pre vývoj tehotenstva a prípadnú špeciálnu starostlivosť.
Každej Rh negatívnej budúcej mamičke (a pri Rh pozitivite otca dieťaťa) sa v priebehu tehotenstva tri krát skontroluje množstvo (titer) protilátok v krvi, vykoná sa nepriamy Coombsov test.
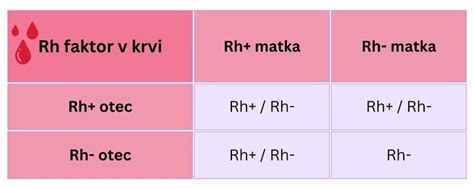
U Rh negatívnej matky, v prípade, že otec dieťaťa je Rh pozitívny, môže teoreticky dôjsť k tvorbe protilátok a neskôr k poškodeniu plodu, k procesu, ktorý má označenie: Hemolytická choroba novorodenca.
Prvé tehotenstvo nemusí spôsobovať ťažkosti, pretože matkino telo sa ešte nikdy predtým nestretlo s Rh+ faktorom, to znamená, že nemá v krvi žiadne anti Rh protilátky (tieto protilátky sa v literatúre nazývajú aj ako antiD).
Ak k tvorbe protilátok dôjde, musí sa pravidelne kontrolovať stav plodu. Na to sa na jednej strane testuje plodová voda na obsah bilirubínu a na druhej strane sa vyšetruje plod pomocou ultrazvuku, aby sa včas zistili zväčšenia pečene a sleziny.
Ak je matka Rh negatívna, krv sa odoberie z pupočnej šnúry dieťaťa hneď po narodení. Kontroluje sa krvná skupina a zistí sa, či anti-D protilátky prešli do krvi.
Ak má matka Rh pozitívnu krv, netreba sa Rhesusovej choroby obávať. Ak je Rh negatívna a dieťa je Rh pozitívne, existuje riziko, že telo bude produkovať protilátky, ktoré by mohli dieťaťu uškodiť. Preto je potrebná správna lekárska starostlivosť a aplikovanie injekcie imunoglobulínu Rh počas tehotenstva.
Hemolytická choroba novorodenca
Protilátky Rh, ktoré vznikli pri predchádzajúcom tehotenstve, ničia červené krvinky dieťaťa. Následkom je chudokrvnosť, zväčšenie pečene a sleziny, novorodenecká žltačka, neurologické poškodenia a v najhoršom prípade smrť dieťaťa.
Nenarodené dieťa: Ak sa ochorenie vyvíja ešte v maternici, dieťa sa môže stať anemickým, pretože jeho červené krvinky sú zničené rýchlejšie ako zvyčajne.
Novorodenec: U novorodenca sú príznakmi hemolytická anémia a žltačka. Niekedy dieťa môže mať aj nízky svalový tonus (hypotónia) a nedostatok energie. Ak má Rhesusovu chorobu, nebude mať zjavné príznaky hneď po narodení.
Hemolytická anémia sa vyskytuje pri zničení červených krviniek. Stáva sa to vtedy, keď protilátky materskej Rh negatívnej krvi prechádzajú placentou do krvi dieťaťa. Protilátky napádajú detskú Rh pozitívnu krv, ktorá ničí červené krvinky.
Žltačka novorodencov spôsobuje ich žltú kožu a oči. U detí s tmavou kožou ide farba do žltozelena. Žltačka je spôsobená hromadením bilirubínu v krvi. Je to chemická látka žltej farby, ktorá sa prirodzene vytvára v tele pri rozpade červených krviniek. Zvyčajne je odstránená z krvi do pečene, takže z tela odchádza močom.
Rhesusova choroba je spôsobená špecifickou kombináciou krvných typov tehotnej matky a jej nenarodeného dieťaťa.
Diagnostika a liečba
Krvné testy: Krvný test by sa mal vykonať hneď v úvode tehotenstva, aby sa vyšetrili stavy, ako je anémia, ružienka, HIV a hepatitída B. Monitorovanie počas tehotenstva. Ak je dieťa vystavené riziku vzniku Rhesusovej choroby, bude monitorované meraním prietoku krvi v jeho mozgu. Ak je postihnuté, môže byť jeho krv redšia a tiecť rýchlejšie. Lekári tento stav merajú pomocou ultrazvukového skenovania nazývaného Dopplerov ultrazvuk. Ak Dopplerov ultrazvuk ukáže, že krv dieťaťa tečie rýchlejšie ako normálne, na zistenie, či je dieťa anemické, sa môže použiť fetálny odber vzoriek krvi (FBS). Tento postup zahŕňa vloženie ihly cez brucho, aby sa odobrala malá vzorka krvi dieťaťa. Zákrok sa vykonáva v lokálnej anestézii. Ak sa zistí, že dieťa je anemické, môže dostať transfúziu krvi cez tú istú ihlu.
Liečba Rhesusovej choroby závisí od závažnosti stavu. Približne polovica prípadov tohto ochorenia je mierna a zvyčajne si nevyžaduje náročnejšiu liečbu. Ak je to potrebné, pôrod môže byť vyvolaný liekmi, prípadne sa vykoná cisársky rez, aby sa liečba začala čo najskôr.
Fototerapia: Je liečba svetlom. Ide o umiestnenie novonarodeného dieťaťa pod halogénové žiarivky, kde mu prikryjú oči. Svetlo absorbované pokožkou počas fototerapie znižuje hladinu bilirubínu v krvi dieťaťa procesom nazývaným fotooxidácia. To znamená, že k bilirubínu sa pridáva kyslík, to mu pomáha rozpúšťať sa vo vode. Tento postup uľahčuje detskej pečeni rozkladanie bilirubínu a jeho odstránenie z krvi. Počas fototerapie sa dieťaťu zväčša podávajú do žily tekutiny (intravenózna hydratácia), pretože jeho koža stráca viac vody a pri vylučovaní bilirubínu sa produkuje viac moču.
Krvné transfúzie: Sa v niektorých prípadoch vyžadujú preto, že hladiny bilirubínu v krvi sú príliš vysoké. Počas krvnej transfúzie sa časť krvi dieťaťa odstráni a nahradí sa krvou od vhodného darcu, ktorý má rovnakú krvnú skupinu. Tento proces pomáha odstrániť časť bilirubínu v krvi dieťaťa a odstraňuje protilátky, ktoré spôsobujú Rhesusovu chorobu. Rovnako je možné, aby dieťa malo transfúziu len červených krviniek.
Krvná transfúzia pre nenarodené dieťa je známa ako intrauterinná fetálna transfúzia krvi. Vyžaduje odbornú prípravu a nie je k dispozícii vo všetkých nemocniciach. Ihla sa zvyčajne vkladá cez brucho matky do pupočníkovej šnúry, takže darovaná krv sa injekčne dostáva k dieťaťu. Lekári si pomáhajú ultrazvukovým skenerom, aby ihlu nasmerovali na správne miesto. Je možné, že treba viac ako jednu intrauterinnú fetálnu transfúziu krvi, takže sa môže opakovať každé 2 až 4 týždne, kým dieťa nie je dostatočne zrelé na to, aby prišlo na svet. Táto predpôrodná liečba môže znížiť potrebu fototerapie po narodení, ale môžu byť potrebné ďalšie transfúzie krvi.
Intravenózny imunoglobulín: Niekedy sa liečba intravenóznym imunoglobulínom (IVIG) používa súčasne s fototerapiou. Ide o prípady, keď hladina bilirubínu v krvi dieťaťa naďalej stúpa každú hodinu. Imunoglobulín je roztok protilátok (proteíny produkované imunitným systémom v boji proti organizmom prenášajúcim choroby) od zdravého darcu. Pomáha predchádzať zničeniu červených krviniek, takže hladina bilirubínu v krvi dieťaťa prestane stúpať. Znižuje sa tiež potreba transfúzie krvi. Existuje riziko, že dieťa bude mať alergickú reakciu na imunoglobulín, preto sa využíva len vtedy, keď hladina bilirubínu rýchlo stúpa napriek fototerapii.
Krvné transfúzie podávané dieťaťu v maternici sa môžu použiť na liečbu anémie u nenarodeného dieťaťa. Táto liečba však môže viesť ku skorému pôrodu, ktorý sa začne pred 37. týždňom tehotenstva.
Novorodenci: Rhesusova choroba spôsobuje nadmerné množstvo bilirubínu a bez okamžitej liečby môže vznik bilirubínu v mozgu viesť k neurologickému stavu nazývanému kernicterus. To môže zapríčiniť hluchotu, slepotu, poškodenie mozgu, ťažkosti s učením, ba dokonca smrť.
Krvné transfúzie: Riziko vzniku infekcie z krvi používanej pri krvných transfúziách je nízke. Môže sa však vyskytnúť problém so samotnou transfúziou - najčastejšie ide o uvoľnenie hadičky, ktoré môže spôsobiť ťažké krvácanie (hemorágia) alebo krvnú zrazeninu.
Anti-D imunoglobulín: U niektorých žien sa preukázalo, že hrozí mierna krátkodobá alergická reakcia na anti-D imunoglobulín.
Ako Rh faktor ovplyvňuje tehotenstvo
Prevencia: Profylaxia (opatrenia proti vývoju choroby) v 28. týždni tehotenstva u Rh-D negatívnych žien je v ambulantnej gynekologickej praxi na Slovensku často zanedbávaná. Rovnako sa ženy zbytočne vystrašia lekárom, keď mu príde výsledok z hematologického laboratória a je vyslovený záver z prítomnosti protilátok a lekár opomenie buď profylaxiu z 28. týždňa, alebo nevie, že pri amniocentéze sa anti-D globulín podáva.
Aj keď sa prvorodička môže počas tehotenstva cítiť dobre a protilátky jej telo voči bábätku nevytvára, všetko sa môže zmeniť, keď otehotnie druhýkrát. Podanie anti-D globulínu by sa malo udiať do 72 hodín od pôrodu, potratu, alebo operácie v tehotenstve.

Pri zakladaní tehotenskej knižky je veľmi dôležitý údaj o Rh-D faktore. Najčastejšie môže ísť u žien o ochorenie, ktoré sa týka Rh-D antigénu, preto budú pod väčším dohľadom tehotné s krvnou skupinou Rh-D negatívnou.
Ak máte akékoľvek obavy súvisiace s odlišnosťou krvných skupín vás či partnera, informujte sa u vášho gynekológa. Hladina protilátok by sa mala zisťovať minimálne 2x počas tehotenstva, ideálne aj 3x, a to približne v 12. týždni, 28. týždni a 34. týždni.