Diabetes mellitus, známy aj ako cukrovka, je chronické ochorenie charakterizované dlhodobo zvýšenou hladinou glukózy v krvi (hyperglykémia) a poruchou metabolizmu základných živín. Môže sa vyskytnúť už pred tehotenstvom (pregestačný diabetes, diabetes 1. a 2. typu) alebo sa môže vyvinúť či prejaviť až počas neho (gestačný diabetes).
Gestačný diabetes je zvýšená hladina cukru v krvi, ktorá bola prvýkrát zistená počas tehotenstva. Vyskytuje sa u približne 3 až 10 % tehotných žien a väčšinou ustúpi po pôrode. Je považovaná za najbežnejšie sprievodné ochorenie v tehotenstve, pričom postihuje asi štyri z desiatich tehotných žien. Vzhľadom na to, že zvýšené hodnoty glykémie predstavujú riziko pre plod aj pre matku, v súčasnosti sa u všetkých tehotných žien vykonáva skríning tehotenskej cukrovky pomocou glukózového záťažového testu (oGTT - orálny glukózový tolerančný test).
Príčiny a rizikové faktory gestačného diabetu
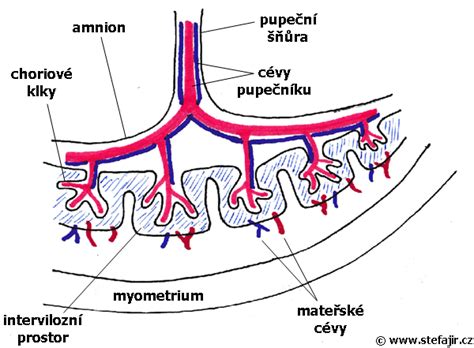
Hormóny produkované rastúcou placentou počas tehotenstva spôsobujú, že bunky tela sú odolnejšie voči inzulínu. Pankreas nie je schopný vytvárať dostatočné množstvo inzulínu na prekonanie tohto odporu, a v krvnom obehu zostáva príliš veľa glukózy. Tento stav sa zvyčajne začína prejavovať v druhej polovici tehotenstva, okolo 20. až 24. týždňa. Ako placenta rastie, tvorí sa v nej viac placentárnych hormónov, na ktoré pankreas reaguje zvýšením tvorby inzulínu.
Niektoré ženy sú náchylnejšie na vznik gestačného diabetu ako iné. Medzi rizikové faktory patria:
- Obezita a nadváha pred tehotenstvom. Tukové bunky uvoľňujú látky, ktoré podporujú inzulínovú rezistenciu.
- Genetická predispozícia - prítomnosť diabetu u najbližších príbuzných (rodičov alebo súrodencov).
- Predchádzajúce tehotenstvo s gestačným diabetom.
- Syndróm polycystických ovárií (PCOS) a iné stavy spojené s inzulínovou rezistenciou.
- Užívanie niektorých liekov, ktoré môžu negatívne vplývať na metabolizmus cukru (napr. betablokátory, glukokortikoidy).
Príznaky tehotenskej cukrovky
Väčšine žien s gestačným diabetom sa prejavy ochorenia neobjavujú, alebo sú veľmi nešpecifické. Môže sa však vyskytnúť:
- Časté močenie
- Nadmerný smäd
- Zvýšená únava
- Častejšie infekcie (najmä kvasinkové zápaly)
- Horšie hojenie rán
Cukor sa pri vyššej hladine v krvi dostáva vo väčšej miere aj do moču, čím "strháva" so sebou vodu, čo organizmus pociťuje ako smäd. Únava je spôsobená tým, že napriek nadbytku cukru v krvi sa ho do vnútra buniek dostáva málo, a bunky tak "hladujú".
Diagnostika gestačného diabetu
Diagnostika tehotenskej cukrovky sa zvyčajne vykonáva pomocou glukózového záťažového testu (OGTT). Každá tehotná žena by mala tento test absolvovať. Ak sú prítomné rizikové faktory, test sa vykoná na začiatku tehotenstva a potom sa zopakuje v 24. - 28. týždni gravidity.
Postup OGTT:
- Prídete ráno nalačno (minimálne 10 hodín pred vyšetrením nejesť, piť len čistú vodu).
- Odoberie sa vzorka krvi nalačno.
- Vypijete roztok s 75 g glukózy (môže byť dochutený citrónovou šťavou). Nápoj treba vypiť do 3-5 minút.
- Ďalšie odbery krvi sa vykonajú o jednu a o dve hodiny po vypití roztoku.
- Počas celého testu je dôležité zostať sedieť, aby sa výsledky neskreslili fyzickou aktivitou.
Vyšetrenie moču, pri ktorom sa zisťuje prítomnosť cukru a bielkovín, je len orientačné. Ak sa v moči objaví cukor, vždy je potrebné vyšetriť hladinu cukru v krvi.
Riziká neliečenej tehotenskej cukrovky
Ak sa tehotenská cukrovka nelieči, môže viesť k viacerým komplikáciám:
Pre dieťa:
- Nadmerná pôrodná hmotnosť (makrozómia): Zvýšené množstvo glukózy v krvi matky prestupuje placentou do krvného obehu dieťaťa. Dieťa si v reakcii na to zvyšuje tvorbu vlastného inzulínu, ktorý pôsobí ako rastový hormón. To vedie k rýchlejšiemu rastu a priberaniu na váhe, zväčšovaniu zásob tuku, rastu svalov a kostí. Pôrodná váha takýchto detí býva často viac ako 4,0 kg.
- Dýchacie problémy: Aj keď je dieťa veľké, jeho vnútorné orgány môžu byť vo vývoji zaostávať a môžu byť nevyzreté. Po pôrode sa môžu objaviť problémy s dýchaním.
- Poruchy srdcového rytmu a kardiomyopatia: Môže dôjsť k prechodnému zväčšeniu srdcového svalu.
- Novorodenecká žltačka: Zhoršený priebeh žltačky.
- Hypoglykémia (nízka hladina cukru v krvi): Po pôrode dochádza k náhlemu prerušeniu prísunu cukru od matky. Zvýšená hladina inzulínu v tele dieťaťa spôsobí pokles hladiny cukru v krvi. Závažná hypoglykémia sa môže prejaviť kŕčmi a poruchou vedomia.
- Diabetická embryopatia: V prvom trimestri, kedy dochádza k formovaniu orgánov, je plod ohrozený vznikom vrodených vývojových chýb (srdca, mozgu, obličiek, kostí) a odumretím. Medzi najzávažnejšie patrí syndróm kaudálnej regresie.
- Epigenetický vek: Štúdie naznačujú, že deti narodené matkám s tehotenskou cukrovkou môžu byť epigeneticky staršie, čo sa spája s vyššou telesnou hmotnosťou, BMI, podielom tuku v tele a vyšším krvným tlakom.
- Dlhodobé riziko: V budúcnosti môžu byť tieto deti ohrozené poruchami mozgových funkcií, syndrómom poruchy pozornosti a hyperaktivity, detskou obezitou a v dospelosti cukrovkou 2. typu.
Pre matku:
- Preeklampsia a vysoký krvný tlak: Gestačný diabetes zvyšuje riziko vzniku preeklampsie.
- Zhoršené hojenie rán a zvýšená náchylnosť na infekcie.
- Komplikácie pri pôrode: Nadmerná veľkosť plodu zvyšuje riziko pôrodných poranení, najmä dystokie ramienok (zaklinenie ramienok v pôrodných cestách), ktoré môže viesť k paréze ramenného pletenca, zlomenine kľúčnej kosti a iným poraneniam. V takýchto prípadoch sa odporúča pôrod cisárskym rezom.
- Zvýšené riziko rozvoja cukrovky 2. typu v budúcnosti: Približne polovica žien, ktoré prekonali gestačný diabetes, ochorie na diabetes 2. typu do 10 rokov po pôrode. Riziko je vyššie u obéznych žien.

Liečba gestačného diabetu
Cieľom liečby je udržiavať hladinu cukru v krvi v normálnych hodnotách, aby sa predišlo komplikáciám.
Diétne opatrenia
Základom liečby je úprava stravy. Diéta by mala byť pestrá, vyvážená a obsahovať dôležité živiny a vitamíny pre rastúce dieťa. Nesmie viesť k hladovaniu a chudnutiu.
- Vylúčenie jednoduchých cukrov: Biely a hnedý cukor, med, hroznový cukor. Tieto sa nachádzajú aj v kečupe, pretlakoch, horčici, majonéze, dresingoch, nealkoholickom pive, zaváranej zelenine, paštétach, údeninách a instantných produktoch.
- Sacharidy: Uprednostňovať pomaly vstrebateľné sacharidy (polysacharidy) z celozrnných výrobkov, zeleniny. Odporúčaný príjem sacharidov je 200-250 g denne. Nedostatočný príjem vedie k tvorbe ketolátok.
- Fruktóza: Konzumovať čerstvé ovocie v primeranom množstve.
- Umelé sladidlá: Neodporúčajú sa kvôli nedostatku informácií o ich vplyve na plod.
- Nápoje: Neochutené vody, minerálky, nesladené čaje. Džúsy nie sú vhodné. Mlieko sa počíta do celkového príjmu sacharidov.
- Pravidelnosť stravovania: Interval medzi jedlami by mal byť 2-3 hodiny. Odporúča sa jesť aj druhú večeru, aby sa predišlo nočnému hladovaniu a tvorbe ketolátok.
Pri nedodržiavaní diéty sa zvyšuje riziko vzniku cukrovky 2. typu.
Pohybová aktivita
Pravidelný pohyb je dôležitý. Ideálne sú prechádzky, plávanie. Odporúča sa minimálne 30 minút chôdze denne bez prestávky.
Liečba inzulínom
Ak diéta a pohyb nestačia na udržanie hladiny cukru v norme, je nevyhnutná liečba inzulínom. Inzulín je prirodzená látka, ktorá neprestupuje placentou a pôsobí len v tele matky. Lekár sa rozhodne pre liečbu inzulínom, ak bola glykémia po jedle opakovane vyššia ako 7,0 mmol/l alebo nalačno vyššia ako 5,6 mmol/l.
Typy inzulínu:
- Krátkodobo pôsobiaci (rýchly, bolusový): Aplikuje sa pred hlavnými jedlami na spracovanie cukrov v potrave.
- Dlhodobo pôsobiaci (dlhý, bazálny): Aplikuje sa zvyčajne raz denne, najčastejšie okolo 22. hodiny, na zníženie hladiny cukru v krvi v noci a potlačenie tvorby cukru v pečeni.
Inzulín sa podáva do podkožia pomocou inzulínového pera, čo je jednoduché a nebolestivé.

Životný štýl po pôrode
Po pôrode sa telo a hormóny postupne vracajú do normálu a hladina cukru klesá. Avšak, ženy, ktoré prekonali gestačný diabetes, majú zvýšené riziko rozvoja cukrovky 2. typu v budúcnosti. Preto je dôležité pokračovať v racionálnom stravovaní a pravidelnom pohybe. Odporúča sa tiež pravidelná kontrola hladiny cukru v krvi na preventívnych prehliadkach.
Správnym stravovaním už v prenatálnom období a počas tehotenstva ovplyvňujeme zdravie ďalšej generácie.
Healthy Eating with Gestational Diabetes | Nutrition and Dietetics
tags: #mama #diabeticka #dieta #riziko