Neplodnosť je definovaná ako neschopnosť otehotnieť po jednom roku správne načasovaného nechráneného styku. Až potom by ste mali s partnerom navštíviť odborníka. Pri snahe o potomstvo hrá dôležitú úlohu vek matky, ale aj otca. U muža sa postupne znižuje kvalita spermií, ich množstvo i pohyblivosť, u ženy zas klesá počet a kvalita oocytov.
Dieťa ženského pohlavia má v 20. týždni tehotenstva približne 6 až 7 miliónov oocytov. Pri narodení počet oocytov klesá na 2 až 3 milióny, a v puberte ich zostane „len“ 300 000. Je zaujímavé, že žena príde o väčšinu oocytov ešte skôr, ako sa vôbec dokáže rozmnožovať! Napríklad počas každého menštruačného cyklu stratí cca 30 až 50 oocytov.
Príčiny neplodnosti
U niektorých párov je príčina jasná po prvých vyšetreniach, inokedy sa po dôvodoch neplodnosti pátra dlhšie, keďže sú v hre viaceré faktory. Na to, aby lekári identifikovali hlavné príčiny neplodnosti, potrebujú získať prehľad o vašej minulosti a urobiť zopár testov. Pri konzultáciách sa vás budú pýtať na:
- predchádzajúce tehotenstvá a ich výsledky,
- dĺžku cielenej sexuálnej snahy o otehotnenie,
- frekvenciu pohlavného styku,
- akékoľvek sexuálne dysfunkcie,
- minulé a súčasné zdravotné problémy (posledné zmeny zdravotného stavu),
- zamestnanie - potenciálne vystavenie chemickým látkam a škodlivému životnému prostrediu,
- rodinný výskyt potratov,
- vaše a rodinné dedičné poruchy a vrodené chyby,
- zoznam liekov, ktoré aktuálne užívate (vrátane všetkých voľne predajných liekov a bylinkových preparátov),
- užívanie tabaku, alkoholu a drog,
- bolesti panvy, predchádzajúce infekcie panvy,
- nepohodlie pri pohlavnom styku, menštruačné kŕče, trvanie krvácania, dĺžku cyklu,
- užívanie antikoncepcie,
- predchádzajúce riešenia v súvislosti s liečbou neplodnosti.
Jedna zaujímavá „novinka“ oproti predchádzajúcim desaťročiam, hoci to už žiadna novinka nie je: pôrodnosť u žien vo veku 15 až 29 rokov sa znížila, u žien od 30 do 44 rokov výrazne stúpla. Vysvetlením je moderný život, vďaka ktorému máme vo vyspelých krajinách trend „jedného dieťaťa“. Dnes sa mnohé ženy, a vôbec páry, snažia najprv o vytvorenie zázemia, budovanie kariéry, až potom si chcú založiť rodinu. Žiaľ, u niektorých žien je neskoro už po 35. roku života. Tu veľa zlého vykonali komerčné média, ktoré presvedčili ženy, že sa to „dá“ ešte aj po 40-tke. Nie, väčšinou nedá.
Najčastejšie príčiny neplodnosti u ženy:
- vyšší vek - nad 35 rokov,
- nadváha alebo podvýživa,
- problémy so štítnou žľazou, alebo s pankreasom,
- onkologické ochorenia,
- nepriechodné vajcovody,
- nepravidelná alebo problematická menštruácia,
- užívanie silných hormonálnych liekov v minulosti,
- neliečené pohlavné choroby,
- časté a neliečené zápaly ženských pohlavných orgánov,
- hlien v maternici (ktorý bojuje proti mužským spermiám),
- zlé podmienky na uhniezdenie (napr. endometrióza),
- deficit v produkcii progesterónu corpus luteum.
Chýbajúce vajcovody, resp. nezvratné poškodenie vajcovodov - okrem stavov, ktoré vznikli ako následok predchádzajúcej sterilizácie alebo umelého prerušenia tehotenstva.
Aké testy absolvujete? Čo sa nimi sleduje?
V špecializovaných centrách na liečbu neplodnosti, prípadne v ambulancii vášho gynekológa (ak poskytuje tieto služby), absolvujete rôzne vyšetrenia. Bez toho sa prakticky nedá stanoviť najvhodnejší spôsob liečby. Pozrime sa na najčastejšie vyšetrenia.
Testovanie mužských faktorov
Najskôr sa odborníci zameriavajú na hodnotenie mužskej plodnosti. Muž absolvuje analýzu spermií, ktorá sleduje koncentráciu, pohyblivosť, morfológiu spermií, obsah bielych krviniek a okrúhlych buniek. Najnovšie testy sa zameriavajú aj na DNA.
Preverovanie ovulačnej funkcie
Ženy v reprodukčnom veku, ktoré majú pravidelný menštruačný cyklus (od 21 do 35 dní), pravdepodobne majú ovuláciu. Vtedy sa odporúča sledovanie plodných dní. Samozrejmosťou sú odbery krvi na rôzne testy - od hormonálneho profilu, cez zrážanlivosť krvi, až po zápalové markery.
Ďalšie metódy:
- testy na ovariálne rezervy - je ich niekoľko, odborníci vyberú ten najvhodnejší pre vás,
- testovanie priechodnosti vaječníkov - ide o invazívne vyšetrenie, pristupuje sa k nemu až vtedy, ak predchádzajúce metódy nestačili,
- testovanie krčka maternice - najmä u žien, ktoré podstúpili biopsiu, alebo mali úraz krčka maternice,
- testy na ochorenia maternice - najmä ultrazvukové vyšetrenie.
Čo je to asistovaná reprodukcia? A čo je umelé oplodnenie?
Umelé oplodnenie nie je to isté ako asistovaná reprodukcia, je to len jedna oblasť asistovanej reprodukcie. Je však pravdou, že ide o najčastejšiu formu asistovanej reprodukcie. Na druhej strane, asistovaná reprodukcia zahŕňa rôzne druhy testov, ošetrení a terapií, ktoré pomáhajú párom v snahe o počatie.
Asistovaná reprodukcia je pre pár náročná po fyzickej, psychickej, ale aj finančnej stránke. Podľa Nariadenia vlády SR č. 777/2004 Z. z., zdravotná poisťovňa vám na základe verejného zdravotného poistenia uhradí najviac 3 cykly asistovanej reprodukcie. Podmienkou je vek do 39 rokov.
Metódy umelého oplodnenia
- IUI - lekári vložia do maternice ženy spermie (tenkou trubičkou), presne v čase ovulácie.
- Mimotelové oplodnenie (IVF) - k oplodneniu dochádza mimo ľudského tela, v laboratóriu, kde sa odborníci postarajú o splynutie vajíčka a spermie. Životaschopné embryo vložia naspäť žene do maternice.
- Metódy ICSI a PICSI - ICSI je nadstavbou IVF (in vitro fertilizácie). Odborníci do cytoplazmy zrelého vajíčka injekčne vstreknú najkvalitnejšiu spermiu. Pri metóde PICSI vyberú iba oplodnenia schopné spermie, ktoré predtým otestujú v prostredí, podobnom ženskému vajíčku.
- GIFT - prenos pohlavných buniek do vajcovodov. Táto metóda je jednou z najstarších, ale aj najprirodzenejších. Podobne ako pri IVF, žena podstúpi hormonálnu stimuláciu vaječníkov a odobratie vajíčok. Lekári zavedú vajíčka a partnerove spermie do vajcovodu, ďalšiemu vývoju nechajú voľný priebeh.
- PGT - jedna z najnovších metód. Ponúka ochranu pred vážnymi genetickými ochoreniami a inými problémami. Umožňuje výber zdravého embrya bez genetickej záťaže.
Dnes je čoraz rozšírenejšie oplodnenie pomocou darcovských spermií alebo vajíčok. Rastie tiež počet detí, ktoré boli vynosené náhradnými matkami.
Ako vyzerá cyklus IVF (mimotelového oplodnenia)?
Potenciálna matka najskôr podstúpi stimuláciu ovulácie a dozrievania vajíčok. Túto liečbu bude užívať 8 až 10 dní. Dozreté vajíčka jej potom odoberú a v laboratórnych podmienkach ich spoja so spermiami partnera, prípadne darcu. Životaschopné embryo sa vkladá späť do maternice.

Poisťovňa vám preplatí časť nákladov, ak sú príčinou neplodnosti:
- chýbajúce vajcovody, resp. nezvratné poškodenie vajcovodov - okrem stavov, ktoré vznikli ako následok predchádzajúcej sterilizácie alebo umelého prerušenia tehotenstva,
- endometrióza, resp. nezvratné poškodenie vaječníkov - ak to nie je následok umelého prerušenia tehotenstva,
- idiopatická sterilita - ak je neúspešne liečená 1 rok v špecializovanom zdravotníckom zariadení,
- mužský faktor sterility - absencia spermií v ejakuláte, znížená pohyblivosť spermií, ejakulačné dysfunkcie, ochorenia súvisiace s chemoterapiou alebo úrazmi,
- imunologické príčiny sterility,
- riziko dedičného ochorenia u dieťaťa,
- endokrinné príčiny sterility,
- problémy so štítnou žľazou.
Vďaka UNION ZP sa nemusíte „naťahovať“. Union Zdravotná poisťovňa nevyžaduje predchádzajúci súhlas s úhradou tejto liečby, ak je vykonávaná na Slovensku. Keď váš zdravotný stav zodpovedá týmto kritériám, nemusíte čakať na schválenie finančnej pomoci od Union zdravotnej poisťovne. Objednajte sa hneď na testovanie a liečbu neplodnosti, poisťovňa vám zákonom danú čiastku uhradí. Súhlas od poisťovne nepotrebujete ani pri liekoch, ktoré sú súčasťou mimotelového oplodnenia (IVF).
Odpovede na ďalšie otázky dostanete na telefónnom čísle: 0850 003 333.
Tehotenstvo po odobratí vajcovodov nie je nemožné. Život nie je jednoduchý a občas nám kladie najrôznejšie prekážky. Jednou z nich môže byť aj nepríjemné odobratie vajcovodov, ktoré každú ženu túžiacu po bábätku dosť zasiahne. Schopnosť otehotnenia je náročný telesný proces, v ktorom je treba, aby jednotlivé časti vzájomne a synchónne spolupracovali. A práve prítomnosť vajcovodov hrá v prípade schopnosti prirodzeného počatia kľúčovú úlohu. Vajcovod totiž predstavuje pre oplodnené vajíčko cestu do maternice, kde sa môže usadiť a začať ďalej rásť. Chýbajúce alebo nepriechodné vajcovody sú preto veľkou prekážkou v úspešnom počatí dieťatka.
Salpingektómia je veľmi radikálna operácia (najčastejšie laparoskopickou cestou), u ktorej dochádza k odobratiu jedného alebo oboch vajcovodov. Robí sa z mnohých dôvodov, pri čom najčastejšie sa tak deje po mimo maternicovom tehotenstve, pokiaľ je vajíčko uhniezdené práve vnútri vajcovodu. Odstránenie vajcovodov však môže mať aj preventívny charakter, a to najmä vtedy, keď sú predispozície ku gynekologickým nádorom. Vajcovod však môže byť odobratý aj vtedy, pokiaľ je zničený zápalom či zrastami. Stáva sa tak nepriechodným, čo žene spôsobuje bolesti v podbrušku a tiež nemožnosť počatia.
Tehotenstvo ako také samozrejme možné je. Záleží ale predovšetkým na tom, či vám bol odobratý len jeden alebo oba vajcovody. Spontánne počatie je totiž možné len v prípade, že máte aspoň jeden vajcovod priechodný. Šanca na otehotnenie je potom samozrejme o niečo nižšia, než keď máte priechodné obi dva. A aj v takom prípade platí pravidlo, že pokiaľ sa vám nepodarí do jedného roka prirodzene počať, je vhodné obrátiť sa na centrum asistovanej reprodukcie, ktoré najprv volí metódu IUI, čiže intrauterinná inseminácia.
TIP: V prípade prítomnosti jedného vajcovodu a rozhodne oplatí podporiť svoj reprodukčný systém kvalitnou stravou, pravidelným športom, ale aj bylinkami a vitamínmi, ktoré umocnia činnosť reprodukčnej sústavy a umožnia stabilizovať hormonálne hladiny. V prípade jedného vajcovodu je o to dôležitejšie starostlivo sledovať plodné dni a správne si tak načasovať oplodňujúci styk. Určite nie je od veci viesť si denník, sledovať bazálnu teplotu a tiež využiť ovulačné testy, ktoré vám včas odhalia, keď prišla ta ideálna chvíľa pokúsiť sa o bábätko. Ešte pred snažením je vhodné tiež otestovať množstvo partnerových spermií.
Pokiaľ ste však po zákroku, kedy vám lekári odobrali oba vajcovody, prirodzené počatie už bohužiaľ nie je možné. Jedinou alternatívou, ktorá vám umožní stať sa mamičkou, je návšteva centrá asistovanej reprodukcie. V súčasnej modernej dobe je našťastie veľa oplodňujúcich a podporných medót, ktoré vám pomôžu založiť rodinu. Jednou z rozšírených metód umelého oplodnenia je IVF.
Na začiatku liečby podstúpite stimuláciu vaječníkov liekmi. Potom vám odborný personál pomocou ultrazvukom vedenej ihly odoberie vajíčka priamo z vaječníkov. V laboratóriu ich čaká spojenie so spermiami od partnera alebo darcu spermií. Embryológovia a embryologičky sledujú oplodnenie vajíčok a životaschopnosť embryí. Vyberú jedno alebo dve zdravé embryá a vložia ich žene priamo do maternice. Dostáva podpornú liečbu, aby sa embryo uhniezdilo a premenilo sa na zdravý plod. To znamená, že asistovaná reprodukcia - IVF sa úplne vyhýba vajíčkovodom. Nevadí ani ich zablokovanie. Čo však môže prekážať, je aktuálny zápal vajíčkovodu. V niektorých prípadoch lekári odporučia odstránenie poškodeného vajíčkovodu. Ak je druhý v poriadku, po zotavení z operácie môžete vyskúšať IVF.
Intracytoplazmatická injekcia psernií (ISCI) je forma mikromanipulačnej metódy umelého oplodnenia, pričom sa pomocou mikropipety zavedie spermia priamo do vajíčka. ISCI je odporúčaná predovšetkým párom so závažnou poruchou plodnosti, u ktorých zlyhal aj pokus o oplodnenie metódou IVF. Úspešnosť liečby ISCI sa u jednotlivých párov líši v závislosti od príčin neplosnosti, avšak rovnako ako u ostatných metód je pri liečbe ISCI vek ženy tým najväčším faktorom.
Ak máte podozrenie na neplodnosť, nedokážete otehotnieť viac ako 6 až 12 mesiacov, nebojte sa vyhľadať odbornú pomoc.
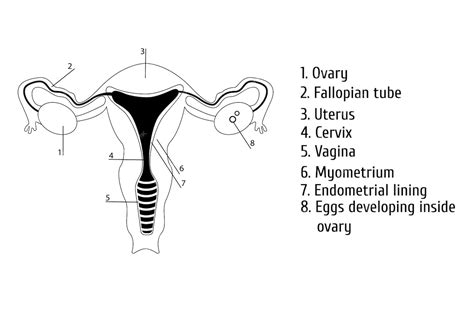
Vajcovody sú dve tenké rúrky po stranách maternice. Fungujú ako tunely, cez ktoré sa zrelé vajíčko uvoľnené z vaječníkov bezpečne dopraví do maternice. Ak je v nich prekážka, ktorá bráni vajíčku v pohybe dolu do maternice, hovoríme o zablokovanom alebo nepriechodnom vajíčkovode. Keďže sa často vyskytuje len na jednej strane, žena nie je považovaná za neplodnú - vajíčko z druhého vaječníka môže prejsť do maternice bez problémov, pretože na tej strane blokáda nie je.
Každý mesiac, keď dôjde k ovulácii, sa z jedného z vaječníkov uvoľní vajíčko. Putuje z vaječníka cez vajíčkovod do maternice. Keďže k oplodneniu dochádza často práve vo vajíčkovode, aj spermie sa potrebujú dostať od krčka maternice cez maternicu až do vajíčkovodov, kde sa stretnú s vajíčkom a víťazná spermia doň vstúpi.
Ak sú jeden alebo oba vajíčkovody zablokované, vajíčko sa nedostane do maternice a spermie sa nedostanú k vajíčku, čo bráni oplodneniu a tehotenstvu. Existujú tiež stavy, keď nie je vajíčkovod zablokovaný úplne, ale len čiastočne. Ako sme naznačili vyššie, prvým „príznakom“ upchatých vajíčkovodov je často až neplodnosť.
Môžete zablokovaný vajíčkovod nejakým spôsobom cítiť? Bolí alebo sa prejaví inak? Nie, ženy so zablokovanými vajíčkovodmi prakticky vôbec nepociťujú, že niečo nie je v poriadku. Väčšina žien predpokladá, že ak majú pravidelnú menštruáciu, nebudú mať problém s otehotnením. To neplatí vždy. Prvým príznakom tak často býva práve neschopnosť otehotnieť aj po opakovaných pokusoch.
Jeden špecifický druh blokády vajíčkovou tekutinou (hydrosalpinx) môže spôsobiť bolesť v dolnej časti brucha a tiež nezvyčajný vaginálny výtok - je to však individuálne. Ďalšie príčiny nepriechodných vajíčkovodov, ktoré mávajú príznaky, sú endometrióza a zápalové ochorenie panvy.
Najčastejšou príčinou zablokovaných vajíčkovodov sú zápalové ochorenia panvy. Vznikajú predovšetkým ako následok sexuálne prenosnej choroby, aj keď sú výnimky. Nepriechodné vajcovody sa zvyčajne diagnostikujú pomocou špecializovaného röntgenového vyšetrenia nazývaného hysterosalpingografia (HSG). HSG je jedným zo základných testov plodnosti, ktoré absolvuje každý pár s problémami počať potomka. Pred snímaním vám zdravotnícky personál aplikuje cez krčok maternice pomocou malej skúmavky farbivo, ktoré zvýrazní panvovú oblasť. Následne vás „odfotia“. Ak je všetko v poriadku, farbivo prejde cez maternicu a vajíčkovody až k vaječníkom. Ak sa farbivo nedostane cez vajcovod, veľmi pravdepodobne bude nepriechodný.
HyFoSy (Hysterosalpingo-foam sonography) je ambulantné ultrazvukové vyšetrenie, pomocou ktorého je možné potvrdiť priechodnosť vajíčkovodov a vyšetriť kontúry dutiny maternice. Pri tomto vyšetrení sa ako kontrastná látka používa penová suspenzia sterilného inertného gélu, ktorej výhodou je vysoký kontrast a tým aj vyššia presnosť vyšetrenia.
Máte nepriechodný len jeden vajíčkovod? Ak diagnostika ukázala, že druhý je v poriadku, máte stále šancu otehotnieť bez mimoriadnej pomoci. Lekári vám odporučia lieky na podporu plodnosti, ktoré zvýšia šancu ovulácie na strane s priechodným vajíčkovodom.
V niektorých prípadoch pomôže laparoskopický chirurgický zákrok, v rámci ktorého odborníci otvoria zablokované vajíčkovody alebo odstránia zjazvené tkanivo. Žiaľ, táto liečba nie je vždy úspešná. Šanca na úspech závisí od toho, koľko máte rokov, kde sa zablokovanie nachádza, či je jednoduché alebo viacnásobné a od príčiny nepriechodnosti.
Chirurgická „oprava“ však nie je vždy najlepšou voľbou. Vtedy je vhodnejšia asistovaná reprodukcia. Pred vynálezom oplodnenia in vitro (IVF) sa mnohým ženám so zablokovanými vajíčkovodmi nedalo pomôcť otehotnieť. Dnes v mnohých prípadoch umožňuje počatie práve metóda IVF.
In Vitro Fertilizácia (IVF) je súhrn metód, pomocou ktorých sa realizuje oplodnenie vajíčka spermiami partnera alebo anonymného darcu mimo tela ženy - mimotelové oplodnenie. Celý proces začína zostavením individuálneho stimulačného protokolu jedným z našich lekárov. Počas niekoľkodňovej stimulácie potrebnej na dozretie viacerých vajíčok sa absolvujú dve návštevy kliniky, na ktorých lekár pod ultrazvukom sleduje ich vývoj a dozrievanie. V deň odberu vajíčok prebieha tiež odber spermií partnera, a dochádza k spoločnému oplodneniu v embryologickom laboratóriu. Vzniknuté embryá sú niekoľko dní uchovávané (kultivované) v špeciálnej komôrke a následne - zvyčajne na 5.-6. V prvom cykle IVF otehotnie 40-50 % žien v závislosti na ich veku.
Postup pri IVF SOFT cykle je takmer rovnaký ako pri štandardnom IVF cykle, s tým rozdielom, že sa používajú nižšie dávky stimulačných liekov a aj doba trvania hormonálnej stimulácie je kratšia. Vďaka tomu je stimulácia pre ženu šetrnejšia a lepšie ju znáša. Množstvo vajíčok, ktoré dozreje, ale priamo súvisí s intenzitou stimulácie, a preto býva počet získaných vajíčok nižší, zvyčajne 2 až 5. Pravdepodobnosť úspešného cyklu je tak oproti štandardnému IVF cyklu o niečo nižšia. Aj v tomto prípade je preto vhodné využiť niektoré zo špeciálnych laboratórnych metód ako je napríklad ICSI pre jej zvýšenie. SOFT cyklus je vhodný najmä pre pacientky, ktoré majú zvýšené riziko vzniku hyperstimulačného syndrómu alebo zle reagujú na hormonálnu stimuláciu gonadotropínmi.
Pri natívnom IVF cykle nie je pacientke podávaná žiadna hormonálna stimulácia a lekár sleduje dozrievanie folikulov počas prirodzeného cyklu pacientky. V takomto prípade zvyčajne dozrieva iba jedno vajíčko a aj preto sa odber nevykonáva v celkovej anestézii. Úspešnosť takéhoto liečebného cyklu je relatívne nízka, keďže nie každé získané vajíčko sa vždy úspešne oplodní a ani v prípade úspešného oplodnenia sa vzniknuté embryo nemusí dostať do štádia blastocysty. Natívny cyklus sa využíva najmä pri ženách, ktoré majú pravidelnú ovuláciu a zle reagujú na hormonálnu stimuláciu, ako napríklad staršie pacientky, pri ktorých bežná stimuláciu už nemá žiaden efekt, pretože majú nízku zásobu vajíčok.
Dlhý protokol bol zlatým štandardom stimulácie v programe umelého oplodnenia, ktorý využíval kombináciu dvoch druhov liekov. Na začiatku stimulácie je aplikovaný liek slúžiaci k utlmeniu funkcie vaječníkov a následne je pridaný liek, ktorý vaječníky stimuluje. Táto metóda vykazuje veľmi dobrú úspešnosť so ziskom dostatočného počtu vajíčok. Býva však častejšie komplikovaná rozvojom ovariálneho hyperstimulačného syndrómu. Úspešnosť liečby je okolo 40% tehotenstiev na embryotransfer. Protokol je vhodný pre mladé ženy s dobrou rezervou vajíčok.
Tento stimulačný protokol je v súčasnej dobe najpoužívanejším. Má nižšiu spotrebu stimulačných hormónov a liečba trvá kratšiu dobu, než pri dlhom protokole. Takisto využíva kombináciu dvoch druhov liekov. Zisk vajíčok býva dostatočný a tak sa úspešnosť liečby pohybuje okolo 40% tehotenstiev na embryotransfer.
Pre úspešnosť liečby, metódou umelého oplodnenia, je nutné získať kvalitné vajíčka. Čím viac kvalitných vajíčok máme, tým vyššia je pravdepodobnosť zisku kvalitných embryí pre embryotransfer. S počtom odobraných vajíčok rastie však aj riziko rozvoja komplikácií - môže dôjsť k vzniku ovariálneho hyperstimulačného syndrómu (OHSS). Na počet uvoľnených vajíčok má vplyv predovšetkým vek pacientky, stav jej vaječníkov (ovariálna rezerva) a typ stimulačného protokolu. Správna a kontrolovaná stimulácia vedie k rastu a dozrievaniu primeraného počtu folikulov a zisku dostatočného počtu vajíčok. Je preto nevyhnutné užívať všetky lieky podľa liečebného plánu - tzv. Stimulácia začína na druhý deň menštruačného cyklu a trvá približne 10 dní, počas ktorých si žena v pohodlí domova aplikuje stimulačné lieky pomocou injekcie alebo injekčného pera. Presný postup aj dávkovanie pacientke vysvetlí sestra, ktorá je jej v prípade potreby vždy dostupná na špeciálnej telefónnej linke. Počas stimulácie je potrebné absolvovať dve návštevy kliniky, kedy sa kontroluje dozrievanie folikulov s vajíčkami, najmä ich veľkosť a počet, ale tiež výška sliznice maternice.
Ide o prehnanú reakciu vaječníkov na hormonálnu stimuláciu. Vďaka využívaniu moderných stimulačných protokolov prispôsobovaných pacientkam na mieru je v súčasnosti riziko OHSS veľmi nízke. Príznakmi OHSS sú bolesti bruška a jeho zväčšený objem, sťažené dýchanie, nepomer medzi príjmom tekutín a močením, nevoľnosť alebo zvracanie. V prípade výskytu týchto príznakov ihneď kontaktujte zdravotnú sestru na špeciálnom telefónnom čísle, ktoré ste dostali.
Na 12. deň menštruačného cyklu sa vykonáva odber dozretých vajíčok - tzv. punkcia oocytov. Tento odber prebieha v rozmedzí 34-36 hodín po aplikácii poslednej injekcie, pričom dodržanie tohto času je veľmi dôležité. Vajíčka sa odoberajú v krátkodobej celkovej anestézii cez pošvu špeciálnou punkčnou ihlou pod ultrazvukovou kontrolou. Z dôvodu anestézie je dôležité, aby ste pred narkózou aspoň 6 hodín nejedli a 2 hodiny nepili žiadne tekutiny (ani vodu), neužívali žiadne lieky (okrem dlhodobo užívaných, ktoré môžete zapiť jedným hltom vody), nemali na sebe make-up ani namaľované nechty. Po odbere vajíčok zostáva žena v pokoji na lôžku približne 2 až 3 hodiny. Počas tejto doby dá pacientke lekár prepúšťaciu správu a informuje ju o priebehu zákroku a o počte získaných vajíčok.
V tento deň zároveň partner odovzdá ejakulát, ktorý je následne spracovaný a spermie sú použité na oplodnenie získaných vajíčok. To môže prebiehať štandardne alebo metódou ICSI, pričom spermie sa môžu spracovať niektorou zo separačných metód. Pri štandardnom postupe sa k vajíčkam pridá vzorka spracovaných spermií, ktoré následne samé prenikajú do vajíčka, rovnako ako pri prirodzenom počatí. Táto metóda je vhodná, ak má partner dobré výsledky spermiogramu. Z dôvodu podstúpenia zákroku v anestézii je dôležité, aby pacientka naše centrum opúšťala v sprievode partnera, prípadne inej dospelej osoby a nie sama.
Po výkone začína užívať lieky, ktoré jej predpísal lekár. Tieto lieky sa užívajú až do tehotenského testu. V prípade tehotenstva sa s užívaním pokračuje približne do 12. týždňa tehotenstva, pokiaľ lekár neurčí inak.
Úspešnosť oplodnenia kontroluje embryológ pod mikroskopom v rozmedzí 16 - 18 hodín od oplodnenia. Množstvo úspešne oplodnených vajíčok závisí nielen od ich kvality, ale aj kvality spermií a metódy oplodnenia. Takto vzniknuté embryá sa uložia na kultiváciu do inkubátora, kde sa ich vývoj priebežne sleduje. Štandardná inkubácia trvá tri dni, avšak ohodnotiť kvalitu embrya na tretí deň je veľmi zložité. K lepšiemu hodnoteniu kvality slúži tzv. predĺžená kultivácia, počas ktorej sa zvyčajne na piaty deň embryo dostáva do štádia blastocysty. Vývoj niektorých embryí sa počas tejto doby z rôznych, najmä genetických príčin zastaví, preto majú embryá, ktoré sa dostanú až do štádia blastocysty výrazne vyššiu pravdepodobnosť úspešného zahniezdenia.
Okrem predĺženej kultivácie je možné využiť aj kontinuálny monitoring, kedy je každé embryo snímané kamerou v 5 minútových intervaloch, čo umožňuje zostaviť časo-zberné video (time-lapse), pomocou ktorého môže embryológ odhaliť prípadne anomálie počas delenia a ešte presnejšie určiť kvalitu jednotlivých embryí. Využitie time-lapse monitoringu je odporúčané najmä pre páry, ktoré majú za sebou opakované zlyhanie implantácie alebo páry, ktoré majú záujem o genetické testovanie embryí.
Embryo sa do určitej veľkosti vyvíja chránené pod pevným obalom (zona pellucida). Ten niekoľko dní po oplodnení vplyvom rastu embrya praskne, čo umožňuje bunkám embrya uchytenie na sliznici maternice - tzv. uhniezdenie. V niektorých prípadoch je obal príliš pevný, čo zabraní jeho prasknutiu a embryo ho tak nevie opustiť a uhniezdiť sa, čím dochádza k zabráneniu tehotenstva. Takýto obal býva väčšinou o niečo hrubší, vďaka čomu vedia potrebu asistovaného hatchingu indikovať embryológovia, avšak je možné ho vykonať aj preventívne. Podstatou tohto výkonu je narušenie obalu pomocou špeciálneho laseru a vytvorenie malého otvoru tesne pred prenosom embrya do maternice.
Po 5-6 dňoch (pri predĺženej kultivácii) sa najlepšie embryo prenesie do maternice ženy - embryotransfer. Zvyšné kvalitné embryá je možné zmraziť a uchovať pre ďalšiu liečbu. Embryotransfer sa vykonáva pomocou tenkého katétra cez hrdlo maternice priamo do dutiny maternice a to pod kontrolou ultrazvuku. Transferuje sa iba jedno embryo, keďže transfer viacerých embryí nemá významný vplyv na úspešnosť, avšak významne zvyšuje pravdepodobnosť viacpočetného tehotenstva. Tento zákrok trvá približne 10 minút a je bezbolestný a preto sa vykonáva bez anestézie. V deň transferu a nasledujúce dva dni je odporúčaný kľudový režim.
Umelé oplodnenie: Ako to prebieha a čo všetko mu predchádza? | #umeleoplodnenie
Neplodnosť trápi takmer každý piaty pár. Na liečbu s darovanými vajíčkami sa špecializujeme od samotného založenia kliniky. Naši lekári sú tu pre vás aj online.