Neplodnosť, definovaná ako neschopnosť páru dosiahnuť tehotenstvo napriek pravidelnému nechránenému pohlavnému styku počas jedného roka, postihuje rastúci počet párov na celom svete. Kým v minulosti sa tento problém pripisoval najmä ženám, súčasné štatistiky ukazujú, že mužská neplodnosť prispieva k približne polovici všetkých prípadov. Tento článok sa zameriava na mužskú neplodnosť, jej príčiny, diagnostiku, možnosti liečby a úlohu asistovanej reprodukcie.
Podľa štúdie Svetovej zdravotníckej organizácie (WHO) trpí aspoň dočasnou neplodnosťou 17,5 % ľudí v plodnom veku na celom svete. U približne 40 % párov je príčinou nerealizovanej túžby po bábätku neplodnosť muža, v 40 % je karta neplodnosti na strane ženy a približne v 20 % prípadov sú príčinou obaja partneri. Vo všeobecnosti sa výrazne znižuje kvalita spermií, ktorá samozrejme k neplodnosti len prispieva. Za posledných 50 rokov dokonca kvalita spermií klesla približne o polovicu.
Hlavnými príčinami neplodnosti u mužov sú vplyvy životného prostredia a nezdravý životný štýl. Na kvalitu spermií majú negatívny vplyv okrem iného aj pesticídy používané v poľnohospodárstve. Vplyvy prostredia muži ovplyvniť či zmeniť nedokážu, ale to, čo zmeniť môžu, je ich vlastný životný štýl: nadváha, konzumácia príliš veľkého množstva tuku, málo pohybu, nikotín, konzumácia marihuany a alkoholu - to všetko negatívne vplýva na kvalitu spermií.
K neplodnosti u mužov môžu viesť aj podmienené genetické ochorenia. Patrí medzi ne Klinefelterov syndróm, pri ktorom majú muži v bunkách o jeden pohlavný chromozóm viac. Neplodnosť u mužov tiež môže spôsobovať cystická fibróza, zriedkavá metabolická porucha. Chlamýdie a kvapavka, dve najčastejšie pohlavne prenosné choroby, môžu u mužov spôsobiť neplodnosť.
Príčiny mužskej neplodnosti
Štúdie ukazujú, že desať až pätnásť percent prípadov mužskej neplodnosti je spôsobených genetikou. Existujú tiež dôkazy, že muži, ktorí sú neplodní, majú väčšiu pravdepodobnosť, že budú mať aj neplodných synov. Vrodené (geneticky podmienené) príčiny najčastejšie zahŕňajú abnormálny vývoj mužských pohlavných orgánov a narušenú tvorbu a dozrievanie spermií - genetické vplyvy ovplyvňujúce spermatogenézu. V niektorých prípadoch sú sprievodným javom iného celkového ochorenia, napríklad cystickej fibrózy. Plodnosť muža môžu ovplyvniť aj problémy, ktoré nastali pri pôrode.
Geneticky podmienené príčiny
- Klinefelterov syndróm (KFS): Je jednou z najbežnejších chromozomálnych abnormalít u mužov a tiež známou príčinou azoospermie (neprítomnosť spermií v ejakuláte). KFS tvorí jedenásť percent prípadov azoospermie. V prípade tohto syndrómu sa namiesto typického páru chromozómov XY narodí muž s ďalším chromozómom X navyše (preto sa KFS niekedy označuje ako syndróm XXY). Keďže tento stav neovplyvňuje každodenný život, muž zostane väčšinu nediagnostikovaný - až kým nenastane problém s oplodnením. Avšak takmer päťdesiat percent mužov s KFS má nízke hladiny testosterónu a približne deväťdesiatpäť až deväťdesiatdeväť percent mužov s KFS trpí neplodnosťou v dôsledku nízkeho počtu spermií.
- Kallmannov syndróm: Je zriedkavý stav postihujúci 1 z 30 tisíc mužov a prejavuje sa oneskorenou alebo chýbajúcou pubertou. Znamená nedostatok hormónov, ktoré riadia sexuálny vývoj, a preto je najčastejšie diagnostikovaný v období dospievania. Ďalším príznakom je zhoršený čuch. Je to dôsledok zlyhania hypotalamu, kvôli ktorému má muž nedostatok esenciálneho hormónu GnRH (hormón uvoľňujúci gonadotropín) na produkciu spermií.
- Primárna ciliárna dyskinéza (PCD): Tiež niekedy označovaná ako Kartagenerov syndróm, je zriedkavé dedičné ochorenie, ktoré postihuje mihalnice a drobné štruktúry podobné vlasom, ktoré vystielajú vnútorné dýchacie cesty. Prejavuje sa chronickými infekciami dýchacích ciest, abnormálne uloženými vnútornými orgánmi a tiež neplodnosťou. Prečo? Pretože „epididymis“, séria rúrok, kde sú uložené spermie, je lemovaná riasinkami podobnými drobným chĺpkom a tie pomáhajú spermiám pohybovať sa. Keďže PCD ovplyvňuje štruktúry podobné riasinkám, spermie nebudú schopné efektívne sa dopraviť, kam treba. Približne sedemdesiatpäť percent mužov s Kartagenerovým syndrómom trpí neplodnosťou.
Vrodené vývojové chyby
- Chýbajúci vas deferens (semenovod): Zriedkavý stav, pri ktorom chýba „vas deferens“ (semenovod), teda trubica, ktorá vedie zo semenníka do močovej rúry.
- Kryptorchizmus (nezostúpenie semenníkov): V praxi znamená, že jeden alebo oba semenníky pred narodením chlapca nezostúpili prirodzene cez slabinový kanál do mieška, ale uviazli mimo neho. Ak semenníky nezostúpia do prvých narodenín dieťaťa, lekár odporučí chirurgické riešenie. Je to dôležité nielen z hľadiska plodnosti, ale aj zdravia muža. Ak sa nezostúpené semenníky neliečia, môžu sa scvrknúť, čo vedie k neplodnosti.
- Hypospádia: Je vrodená vývojová chyba, ktorá sa týka poruchy vývoja penisu a močovej rúry. Rázštep močovej rúry postihuje približne jedného z päťsto novorodencov. Ak je stav vážny a penis je deformovaný, lieči sa operáciou, ktorej súčasťou je aj vytvorenie novej močovej rúry, respektíve jej časti.
Vplyvy životného prostredia a životného štýlu
Hlavnými príčinami neplodnosti u mužov sú vplyvy životného prostredia a nezdravý životný štýl. Na kvalitu spermií majú negatívny vplyv okrem iného aj pesticídy používané v poľnohospodárstve. Vplyvy prostredia muži ovplyvniť či zmeniť nedokážu, ale to, čo zmeniť môžu, je ich vlastný životný štýl: nadváha, konzumácia príliš veľkého množstva tuku, málo pohybu, nikotín, konzumácia marihuany a alkoholu - to všetko negatívne vplýva na kvalitu spermií.
Pohlavne prenosné choroby
Chlamýdie a kvapavka, dve najčastejšie pohlavne prenosné choroby, môžu u mužov spôsobiť neplodnosť. Obe sú to bakteriálne, pohlavne prenosné infekcie. Aby sa zabránilo prenosu (napríklad v prípade zmeny sexuálneho partnera), najlepšou ochranou je safer sex a samozrejme správne používanie kondómov. Ak sa pár rozhodne mať deti, odporúča sa pred nechráneným pohlavným stykom absolvovať test na pohlavne prenosné choroby.
Diagnostika mužskej neplodnosti
Ak je muž neplodný, zvyčajne nie sú prítomné žiadne zjavné príznaky. Preto sa neplodnosť u mužov zvyčajne stáva problémom až vtedy, ak pár túži po bábätku a žene sa nedarí otehotnieť. „Neplodnosť nie je vidieť ani cítiť. Príde sa na ňu až v momente, keď sa žene nedarí otehotnieť a na vyšetrenie ide aj muž,“ vysvetľuje urologička Dr. Andrea Gnad.
Na určenie neplodnosti u mužov sa vykonáva test spermií nazývaný spermiogram. Ejakulát sa analyzuje v laboratóriu. Test ukáže, aké množstvo spermií je v ejakuláte, aká je ich kvalita a tiež pohyblivosť. „Na základe výsledkov testu lekár páru poradí, či sa im oplatí pokračovať v snahách prirodzenou cestou alebo radšej zvoliť alternatívu druhú, kliniku, kde sa lieči neplodnosť a vykonáva umelé oplodnenie,“ vysvetľuje urologička. Celé to samozrejme závisí aj od veku páru.
Okrem spermiogramu sa môžu vykonať aj ďalšie vyšetrenia:
- MYOXSYS: kvalitatívny elektrochemický test, ktorý meria statický oxidačno-redukčný potenciál v spermiách (sORP), a teda rovnováhu medzi celkovou oxidačnou a celkovou redukčnou aktivitou. Nadmerné množstvo voľných radikálov vedie k rýchlejšiemu poškodzovaniu buniek. Ak nadbytok oxidačného stresu zasiahne mužské zárodočné bunky, priamo to ovplyvní aj mužskú plodnosť (poškodenie membrány spermií, a tým zníženie ich pohyblivosti a schopnosti splynúť s vajíčkom, pričom dochádza k poruchám motility, aktivácii akrozómovej reakcie a poškodeniu DNA v spermii).
- Microfluidic sperm sorting (MSS): pri prirodzenom spôsobe oplodnenia sú zdravé spermie od ostatných oddelené v mikrofluidných kanáloch, ktoré sa prirodzene vyskytujú v ženskom reprodukčnom systéme. Pri IVF liečbe je tento prirodzený mechanizmus tela napodobňovaný prostredníctvom mikrofluidných čipov. Tie boli vyvinuté tak, aby v laboratórnych podmienkach napodobňovali prirodzený mechanizmus výberu spermií. Vzorka spermií, ktorú tieto systémy vyberajú, je takmer 100 % pohyblivá a má vyššiu kvalitu z hľadiska morfológie a integrity DNA ako nespracovaná vzorka spermií. Tieto systémy majú tiež potenciál zachovať plnú fertilizačnú schopnosť spracovanej vzorky spermií.
Liečba mužskej neplodnosti
Liečba neplodnosti u mužov závisí od príčiny. V prípade, ak za neplodnosťou stojí genetické ochorenie, neplodnosť sa liečiť nedá. V prípade získaného poškodenia tkaniva semenníkov, napríklad v dôsledku nezostúpeného semenníka, ktoré bolo diagnostikované neskoro a následne pacient podstúpil operáciu, je poškodenie často trvalé a nedá sa liečiť.
V prípadoch zhoršených hodnôt spermiogramu niekedy postačí úprava životného štýlu (obmedziť fajčenie a pitie alkoholu, obmedziť nadmernú fyzickú záťaž, snažiť sa predchádzať zvýšeniu teploty semenníkov, zaradiť do stravy vitamínové doplnky, hlavne vitamíny E a C). Pokiaľ je mužovi diagnostikovaná príčina neplodnosti, môže byť zahájená hormonálna, antibiotická alebo chirurgická liečba. V prípadoch porúch transportu spermií do nadsemennníku volíme techniku TESE (testicular sperm extraction), pri ktorej je chirurgicky odobraný malý kúsok zárodočného epitelu zo semenníku.
„K tvorbe zdravých spermií môže prispieť zdravá strava, dostatok pohybu a užívanie výživových doplnkov, samozrejme po konzultácii s lekárom,“ radí urologička. Menšiu pohyblivosť spermií môže napríklad spôsobovať oxidačný stres spôsobený obezitou alebo fajčením. V takomto prípade často pomáha, ak muž zmení životný štýl k lepšiemu.
Asistovaná reprodukcia
Ak ejakulát neobsahuje dostatok spermií, pár má možnosť diskutovať o umelom oplodnení. Pri tomto type umelého oplodnenia sa cudzie spermie zavedú priamo do krčka maternice alebo do maternice ženy. To znamená, že dieťa je geneticky minimálne od matky. Ak teda nejaké množstvo spermií ejakulát obsahuje, umelé oplodnenie je stále jednou z ciest. „Ak je napríklad problém v kvalite spermií, ktorá nie je dostatočne vysoká, šance na otehotnenie umelým oplodnením sú dobré,“ hovorí urologička a vysvetľuje bežné riešenie neplodnosti u mužov.
Existujú rôzne metódy asistovanej reprodukcie:
- IUI (intrauterinná inseminácia): znamená vloženie spermií priamo do maternice v čase ovulácie. Spermie to tak majú bližšie k vajcovodu a vaječníkom, čo zvyšuje pravdepodobnosť otehotnenia. Táto metóda je vhodná napríklad práve pri mužskej neplodnosti, napríklad pri zníženej pohyblivosti či počte spermií. IUI môžete podstúpiť aj vtedy, ak využijete darcovské spermie, ak je vaším problémom endometrióza či znížená priechodnosť krčka maternice.
- AIUI (asistovaná intrauterinná inseminácia): pri ktorej sú použité spermie darcu.
- IVF (in vitro fertilizácia): oplodnenie (spojenie spermie a vajíčka) neprebieha v tele matky, ale v laboratóriu. Pri IVF spermia do vajíčka vojde prirodzene, bez ďalšieho zásahu, na rozdiel od metódy ICSI.
- ICSI (intracytoplazmatická injekcia spermie): je zákrokom, pri ktorom spermia vchádza do vajíčka ihlou. ICSI môžete podstúpiť napríklad pri nízkom počte spermií, nedostatočne pohyblivých spermiách alebo vysokom počte poškodených spermií v ejakuláte.
- PICSI: metóda, ktorá vám môže byť doporučená v prípade, že je v ejakuláte obsiahnutých veľa spermií s poškodenou DNA. Je to upravená metóda ICSI, pri ktorej sa použijú len zrelé a geneticky vyšetrené spermie.
- TESE (testicular sperm extraction): chirurgicky odobratý malý kúsok zárodočného epitelu zo semenníku.
- MESA/TESE (mikrochirurgický odber spermií priamo zo semenníkov muža, z miest, kde je výskyt zdravých spermií najpravdepodobnejší, prebieha v celkovej anestézii) a ICSI (mimotelové oplodnenie): Pokroky v reprodukčných technológiách, ako sú MESA/TESE a ICSI, ukázali sľubnú päťdesiatpercentnú graviditu a živú pôrodnosť.
- KET: kryoembryotransfer.
- Predimplantačná genetická diagnostika: znamená genetické vyšetrenie embrya vo včasnom štádiu jeho vývoja. Lekári testujú špecifické genetické choroby, overujú správny počet chromozómov. Embryá, ktoré sú geneticky v poriadku, môžu byť vložené do vašej maternice.
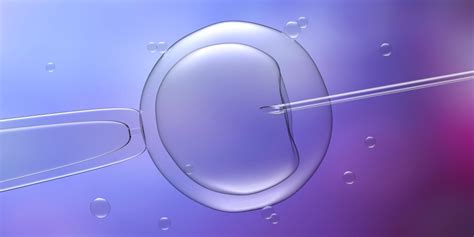
V niektorých prípadoch nemusí dôjsť k externému oplodneniu vajíčka. Lekár prevedie tzv. insemináciu a spermie aplikuje priamo do vajíčka v pohlavných orgánoch. Pri prirodzenom spôsobe oplodnenia sú zdravé spermie od ostatných oddelené v mikrofluidných kanáloch, ktoré sa prirodzene vyskytujú v ženskom reprodukčnom systéme.
Keďže Klinefelterov syndróm (KFS) neovplyvňuje každodenný život, muž zostane väčšinu nediagnostikovaný - až kým nenastane problém s oplodnením. Avšak takmer päťdesiat percent mužov s KFS má nízke hladiny testosterónu a približne deväťdesiatpäť až deväťdesiatdeväť percent mužov s KFS trpí neplodnosťou v dôsledku nízkeho počtu spermií. Pre väčšinu mužov s KFS sú k dispozícii rôzne možnosti liečby.
Žiaľ, reprodukčné technológie, ako sú TESE a ICSI, pri vrodenom probléme primárnej ciliárnej dyskinézy (PCD) nepreukázali príliš sľubné výsledky. Môžu zlepšiť mieru oplodnenia, ale nepreukázalo sa, že zlepšujú výsledok tehotenstva.
Psychologické aspekty a prevencia
Pocity depresie, smútku či vlastnej nedostatočnosti a zlyhania pri neúspešných pokusoch o otehotnenie sa bežne vyskytujú aj u mužov. Psychické zdravie je nemenej dôležité ako to fyzické a duševná nerovnováha sa môže odraziť aj na neúspechu oplodnenia.
Množstvo a kvalita spermií u mužov postupne klesá. Je potrebné vyhýbať sa rizikovým faktorom, ktoré prispievajú k výskytu neplodnosti. Pozitívny vplyv na tvorbu a funkčnosť spermií má akýkoľvek druh športových aktivít (s výnimkou bicyklovania), dodržiavanie zdravého stravovania, dostatok oddychu, nízke dávky kofeínu a občasná sprcha vo vlažnej vode.
V dnešnej dobe existuje aj možnosť uchovania zdravých spermií na neskoršie obdobie. Tento proces sa nazýva kryokonzervácia. Spermie sa zmrazia v tekutom dusíku, čím sa konzervujú. Táto metóda je prospešná napríklad v prípade, ak muž musí podstúpiť chemoterapiu. Pred začatím terapie sa odporúča odobrať spermie, ak muž vie, že v budúcnosti bude chcieť mať deti. Zmrazenie spermií sa zväčša odporúča pacientom s ťažkými poruchami spermiogramu, pacientom s rakovinou či pacientom, ktorí plánujú podstúpiť vazektómiu alebo liečbu zahŕňajúcu silné lieky či hormóny.
Ako funguje oplodnenie in vitro (IVF) - Nassim Assefi a Brian A. Levine
V prípadoch zhoršených hodnôt spermiogramu niekedy postačí úprava životného štýlu (obmedziť fajčenie a pitie alkoholu, obmedziť nadmernú fyzickú záťaž, snažiť sa predchádzať zvýšeniu teploty semenníkov, zaradiť do stravy vitamínové doplnky, hlavne vitamíny E a C). Vždy je potrebné vyhýbať sa rizikovým faktorom, ktoré prispievajú k výskytu neplodnosti.
Odborné odhady ukazujú, že neplodnosť postihuje približne 15-18 % párov v reprodukčnom veku. Dobrou správou je, že vo väčšine prípadov dnešná medicína dokáže situáciu aspoň čiastočne zvrátiť, alebo obísť vhodnou liečbou. Odborné odhady hovoria, že približne 70-80 % párov s diagnostikovanou neplodnosťou majú reálnu šancu na dosiahnutie tehotenstva, či už spontánne po liečbe, alebo pomocou asistovanej reprodukcie.
V prípade, ak sa vám nedarí viac ako rok splodiť potomka, obráťte sa na odborníkov. Spolu vám prispejeme až 1 200 eur na úkony súvisiace s asistovanou reprodukciou.
tags: #muzska #neplodnost #umele #oplodneni