Placenta je dočasný orgán, ktorý spája matku s dieťaťom počas tehotenstva. Rastie a vyvíja sa počas celého tehotenstva, pričom v 4. až 5. mesiaci dosahuje plnú zrelosť. Má podobu hrboľatého tkanivového kotúča posiateho krvnými cievami a spája sa s dieťaťom cez pupočnú šnúru. Hlavnou úlohou placenty je zabezpečiť dieťaťu kyslík a živiny potrebné pre jeho zdravý vývoj. Krv matky prechádza placentou a cez pupočnú šnúru ich dodáva dieťaťu. Zároveň placenta filtruje škodlivé látky a oxid uhličitý z krvi plodu. Okrem toho produkuje dôležité hormóny, ktoré podporujú tehotenstvo a vývoj plodu.
Placenta predstavuje zdroj perinatálnych kmeňových buniek, ktoré je možné získať iba v čase pôrodu alebo krátko po ňom. V placente sú tieto bunky zastúpené v najširšom spektre. Bunky placenty sa vo svete skúmajú v desiatkach klinických štúdií pri liečbe ochorení ako malígne ochorenia krvi. Bunky placenty sú vhodné na liečebné využitie v detskom veku i v dospelosti.
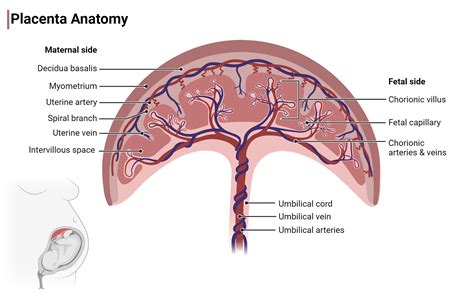
Vývoj a Funkcia Placenty
Placenta sa začína tvoriť krátko po počatí, približne 7 až 10 dní po oplodnení vajíčka v maternici. Rastie a vyvíja sa počas celého tehotenstva. Tento orgán má podobu hrboľatého tkanivového kotúča posiateho krvnými cievami a spája sa s dieťaťom cez pupočnú šnúru. Hlavnou úlohou placenty je zabezpečiť dieťaťu kyslík a živiny potrebné pre jeho zdravý vývoj. Krv matky prechádza placentou a cez pupočnú šnúru ich dodáva dieťaťu. Zároveň placenta filtruje škodlivé látky a oxid uhličitý z krvi plodu. Okrem toho produkuje dôležité hormóny, ktoré podporujú tehotenstvo a vývoj plodu.
Počas intrauterinného života zabezpečuje matka dokonalú výživu plodu. Placenta je ústredným orgánom tejto výživy. Krvný obeh plodu je modifikovaný tak, aby dochádzalo k výmene krvných plynov medzi telom plodu a placentou, placenta teda nahrádza pľúca plodu. Krev sa zde obohacuje kyslíkom a živinami a zbavuje sa odpadových látok (CO2). Fetálny hemoglobín sa tu sýti kyslíkom na 60%, nedosahuje teda hodnoty saturácie adultného hemoglobínu v pľúcach (98%).
Krv z tela plodu je odvádzaná párovými arteriálnymi pupočníkovými cievami, ktoré vstupujú do pupočníka (spojenie medzi plodom a placentou). Po okysličení a výmene metabolitov je krv z placenty vedená do tela plodu opäť pupočníkom vo vene pupočníkovej. V tele plodu prebieha ako dolný okraj väzovitého väzu od pupka k pečeni. Časť krvi (skoro polovica) sa dostáva do pečene. Pretože je potrebné zachovať dostatočný prísun kyslíka a živín pre mozog a ostatné orgány, vytvára sa spojka - ductus venosus Arantii, ktorá obchádza pečeň a napojuje sa priamo na dolnú dutú žilu. Vďaka vyššie uvedeným krvným skratom prúdi najlepšie okysličená krv z pupočníkovej žily cez dolnú dutú žilu k srdcu a následne cez foramen ovale do ľavej predsiene a komory a následne do aorty.
Problémy s Placenta a Riziká
Hoci je placenta dočasným orgánom, počas jej vývinu alebo fungovania môže dôjsť k rôznym komplikáciám. Niektoré z nich sa dajú odhaliť vopred, iné nie.
Nízko Položená Placenta (Placenta Praevia)
S pribúdajúcimi mesiacmi tehotenstva sa maternica ženy rozširuje, čo ovplyvňuje aj polohu placenty. Oblasť, kde je placenta pripojená k stene maternice, sa zvyčajne tiahne smerom nahor, preč od krčka maternice. Problémy môžu nastať, ak je placenta nízko (menej ako 2 cm od krčka maternice) alebo prekrýva krčok maternice. Nízka poloha placenty môže zablokovať cestu dieťaťa pri pôrode. Poloha placenty býva dôsledne monitorovaná najmä pri 18. až 21. týždňovom ultrazvukovom vyšetrení. U 9 z 10 žien je placenta v tomto bode už v hornej časti maternice.
Ak je placenta stále nízko v lone, zvyšuje sa šanca, že počas tehotenstva alebo pôrodu dôjde ku krvácaniu. Býva spravidla veľmi silné a ohrozuje matku aj dieťa. Spravidla, ak je placenta blízko alebo pokrýva krčok maternice, dieťa nemôže prísť na svet cez vagínu, preto sa odporúča cisársky rez.
Predčasné Odlúčenie (Abrupcia) Placenty
Abrupcia placenty je pomerne zriedkavý, no vážny stav, keď sa predčasne odlúči od vnútornej steny maternice. Je jednou z príčin bolestí, krvácania a častejších kontrakcií. Spravidla k nej dochádza v druhej polovici tehotenstva, alebo pri pôrode. Abrupcia vplýva aj na dieťa, keďže zvyšuje riziko problémov s rastom plodu či predčasného pôrodu.
Nie je úplne jasné, čo spôsobuje odtrhnutie placenty. Ale medzi faktory, ktoré zvyšujú riziko, patria poranenie brušnej oblasti, fajčenie, užívanie omamných látok a vysoký krvný tlak. Ak je zistená abrupcia placenty, môže lekár odporučiť pôrod cisárskym rezom.
Jedna strana placenty je počas tehotenstva prirastená k stene maternice a odlúčiť by sa mala až počas 3. doby pôrodnej, teda až po pôrode dieťaťa. Približne v jednom zo 150 tehotenstiev však nastáva odlúčenie placenty v skoršom štádiu tehotenstva, a to buď v poslednom trimestri alebo v priebehu 1. a 2. doby pôrodnej. Vo veľmi výnimočných prípadoch sa odtrhnutie placenty objavuje aj skôr - po 20. týždni tehotenstva. V praxi ide o závažnú komplikáciu, ktorá sa v najhorších prípadoch môže skončiť fatálne - vykrvácaním matky alebo predčasným pôrodom, na ktorý dieťa ešte nie je pripravené. Nebezpečenstvo abrupcie placenty spočíva i v tom, že sa nedá nijako predvídať. Placenta sa môže predčasne odlúčiť aj bez akýchkoľvek príznakov, ktoré by signalizovali blížiacu sa hrozbu. Môže sa vyskytnúť aj u žien, ktoré mali predtým úplne bezproblémový priebeh tehotenstva, v ktorom sa napríklad neobjavili žiadne tehotenské ochorenia. Často však za abrupciu placenty zodpovedá preeklampsia a zároveň sa k tomuto stavu vie pridružiť aj ďalšia komplikácia - DIC alebo diseminovaná intravaskulárna koagulácia, ktorá je však len ďalšou život ohrozujúcou komplikáciou, nie faktorom, ktorý by predčasné odlúčenie placenty „vyvolal.“
Odlúčenie placenty počas pôrodu môže nastať i vtedy, ak bol žene diagnostikovaný polyhydramnion - príliš veľa plodovej vody. Obsah maternice (plodové obaly, nadmerné množstvo plodovej vody) sa v krátkom čase rýchlo vyprázdni, čo môže viesť k predčasnému odlúčeniu placenty od maternice. V súvislosti s odlučovaním placenty môžu nastať dve situácie: Čiastočné odlupovanie placenty - môže ísť o menej závažný nález, ktorý si nemusí žiadať razantné kroky, no rovnako môže nastať i situácia, pri ktorej sa odlúči len časť placenty a jej okraj zostane prirastený k maternici, dôsledkom čoho dochádza ku krvácaniu vo svalovine maternice. Vaginálne krvácanie sa dostaviť môže i nemusí. V druhom, závažnejšom prípade čiastočného odlúčenia placenty je dieťa väčšinou ohrozené na živote, kedy lekári majú len pár minút na to, aby urobili kroky k jeho záchrane. Úplné odlúčenie placenty - ak sa odlúči aj okraj placenty, krvácanie je zväčša viditeľné i navonok, čo spôsobí, že žena má (hoci len krátky, ale predsa) priestor na to, aby vyhľadala lekársku pomoc. Úplné odlúčenie placenty je mimoriadne nebezpečný stav. Dôvodom krvácania alebo krvného výronu je narušenie ciev medzi placentou a stenou maternice. Akonáhle lekári nadobudnú podozrenie, že by mohla nastať abrupcia placenty, urobia ultrazvukové vyšetrenie, krvné testy a CTG, pomocou ktorého skontrolujú činnosť maternice a srdcové ozvy dieťaťa. Odlúčenie placenty v priebehu tehotenstva alebo prvých dvoch dôb pôrodných zapríčiňuje 2 - 15% úmrtí rodičiek a 25 - 55% úmrtí plodu/dieťaťa.
Zadržanie Placenty (Placenta Adherens)
Po narodení dieťaťa môže časť placenty zostať v maternici. Zadržaná placenta zvyšuje riziko infekcie a krvácania. Dojčenie dieťaťa čo najskôr po pôrode môže pomôcť prirodzene zvýšiť vylučovanie oxytocínu a pôrod placenty. Pôrodná asistentka tiež môže odporučiť zmenu polohy pri ležaní či dojčení. Podľa príčiny môže lekár odstrániť placentu manuálnou lýzou, v prípade vážnejších komplikácií operatívnym zákrokom.
Môže nastať aj opačná situácia, ak po pôrode dieťaťa do približne hodiny nedôjde k odlúčeniu placenty od steny maternice prirodzenou cestou. V takom prípade môže ísť o adherentnú placentu alebo jej ďalšie stupne závažnosti - placenta accreta, increta či percreta a musí sa vykonať tzv. manuálna lýza. Ide o zákrok v narkóze, počas ktorého lekár jednou rukou vnikne cez pošvu k maternici a druhou rukou vyvíja tlak na brucho. Dôsledkom tohto úkonu sa naruší spojenie maternice a placenty, ktorá môže vyjsť z tela von.
Nedostatočnosť Placenty (Placentárna Insuficiencia)
Nedostatočnosť placenty, tiež nazývaná zlyhávanie alebo insuficiencia placenty, je stav, kedy placenta nie je schopná zabezpečovať dieťaťu dostatok živín alebo kyslíka a väčšinou vedie k predčasnému pôrodu.
Infarkt Placenty
Infarkty placenty v tehotenstve nastávajú bežne, pričom väčšina z nich neprináša žiadne komplikácie. Nebezpečné sú len vtedy, ak je infarkt rozsiahly alebo opakovaný. Vtedy placentárny infarkt vedie k zlyhávaniu placenty.
Predčasný Pôrod: Riziká a Komplikácie
Predčasný pôrod, definovaný ako pôrod pred ukončeným 37. týždňom tehotenstva, je významným problémom v perinatálnej starostlivosti. V Európe sa pred ukončeným 37. týždňom tehotenstva narodí približne 8 zo 100 novorodencov. Ich počet vo vyspelých krajinách rastie, a to napriek kvalitnej lekárskej starostlivosti. Okrem toho môžu byť rizikovými faktormi aj niektoré sociálne a environmentálne faktory, ako stres, nedostatočná prednatálna starostlivosť, vek matky (mladšie ako 18 rokov alebo staršie ako 35 rokov) a užívanie tabaku alebo drog. Jedným z kľúčových faktorov je vyšší vek budúcich mamičiek, s ktorým stúpa riziko rôznych tehotenských komplikácií, ako aj predčasného pôrodu.
Rizikové Faktory Predčasného Pôrodu
Rizikové faktory a príčiny predčasného pôrodu sa delia na tie, ktoré sú a ktoré nie sú ovplyvniteľné zo strany matky.
Neovplyvniteľné Riziká zo Strany Matky:
- Vek - menej ako 18 rokov alebo viac ako 35 rokov.
- Prvé tehotenstvo alebo 5 a viac detí.
Ovplyvniteľné Riziká zo Strany Matky:
- Nízke BMI.
- Ťažká fyzická práca.
- Fajčenie počas tehotenstva.
- Pitie alkoholu a užívanie drog počas tehotenstva.
- Psychický stres.
- Nevhodné sociálno - ekonomické podmienky.
- Predčasný pôrod a potrat v minulosti.
Neovplyvniteľné Tehotenské Komplikácie:
- Viacpočetné tehotenstvo.
- Vrodené vývojové vady plodu.
- Vysoký krvný tlak, eklampsia, preeklampsia, HELLP syndróm.
- Vrodené vývojové vady maternice.
Ovplyvniteľné Tehotenské Komplikácie:
- Močová infekcia, bakteriálna vaginóza.
- Sexuálne prenosné ochorenia matky.
- Nedostatočnosť krčka maternice.
Komplikácie u Predčasne Narodených Detí
Predčasne narodené deti narodené pred ukončením 37. týždňa tehotenstva často čelia rôznym skorým zdravotným komplikáciám v dôsledku nedostatočne vyvinutých orgánov a systémov.
- Syndróm dychovej tiesne: Predčasne narodené deti nemajú dostatok surfaktantu, povrchovo aktívnej látky, ktorá je životne dôležitá, pretože znižuje povrchové napätie vo vzduchových vakoch (alveolách), čo umožňuje ľahšie roztvorenie pľúc a účinnú výmenu kyslíka.
- Apnoe predčasne narodených detí: Apnoe je bežný stav u predčasne narodených detí, pri ktorom dochádza k dočasnému prerušeniu dýchania, ktoré trvá dlhšie ako 20 sekúnd. Tieto prestávky v dýchaní sú často spojené s bradykardiou (spomalenie srdcovej frekvencie) a poklesom kyslíka v krvi.
- Žltačka: Žltačka u predčasne narodených detí môže byť závažnejšia a viesť až k poškodeniu mozgu.
- Nekrotizujúca enterokolitída: Život ohrozujúce ochorenie, postihujúce predčasne narodené deti, s úmrtnosťou až 50 percent. Ide o zápal čreva vedúci k bakteriálnej invázii, spôsobujúcej poškodenie buniek a odumretie čreva. Môže viesť k intolerancii kŕmenia, opuchu brucha a k sepse.
- Krvácanie do mozgu: Krvácanie do komôr mozgu sa môže u predčasne narodených detí vyskytnúť preto, že cievy v mozgu dieťaťa sú krehké a nie úplne vyvinuté, čo ich robí náchylnými na pretrhnutie pod stresom z pôrodu a inými faktormi.
- Sepsa: Sepsa u predčasne narodených detí je kritický zdravotný stav charakterizovaný systémovou infekciou, ktorá sa môže rýchlo stať život ohrozujúcou. Prejavuje sa príznakmi, ako zrýchlené dýchanie, horúčka alebo nízka telesná teplota a nestabilná srdcová frekvencia.
Dlhodobé Následky Predčasného Pôrodu
Predčasný pôrod môže ovplyvniť dieťatko nielen bezprostredne po pôrode, ale aj neskôr v období dospievania.
- Neurologické a vývojové poruchy: Predčasne narodené deti môžu mať problémy spojené s neurovývojom vrátane porúch učenia (dyslexia a dyskalkúlia), porúch pozornosti (ADHD) a problémov s organizačnými schopnosťami.
- Detská mozgová obrna: Predčasne narodené deti sú na tento stav náchylnejšie, pretože ich mozog je pri narodení stále v kritickej fáze vývoja.
- Poruchy zraku: Retinopatia nedonosených spôsobuje abnormálny rast krvných ciev v oku, ktoré môžu presakovať alebo krvácať. To spôsobuje zjazvenie sietnice, vrstvy nervového tkaniva v oku, ktorá vysiela správy o svetle do mozgu.
- Poruchy sluchu: Senzorická strata sluchu je typ poruchy sluchu, ktorá je výsledkom poškodenia alebo abnormalít vnútorného ucha alebo sluchového nervu. Tento typ straty sluchu je zvyčajne trvalý a môže ovplyvniť schopnosť dieťaťa jasne vnímať zvuky a reč.
- Kardiovaskulárne komplikácie: Tieto komplikácie môžu zahŕňať vysoký krvný tlak, čo si môže vyžadovať neustále sledovanie a liečbu.
- Metabolické a endokrinné poruchy: Niektoré z bežných problémov zahŕňajú obezitu, ktorá môže byť výsledkom nevyváženého metabolizmu a môže prispieť k ďalším zdravotným problémom, ako je cukrovka.
- Gastrointestinálne problémy: Predčasný pôrod môže narušiť normálny vývoj tráviaceho traktu, čo môže viesť k problémom, ako je gastroezofageálna refluxná choroba, čo je stav, keď obsah žalúdka prúdi späť do pažeráka.
- Komplikácie s obličkami: Obličková nedostatočnosť, ktorá sa prejavuje zníženou funkciou obličiek, je potenciálnym dlhodobým problémom u predčasniatok.
Predčasný pôrod
Prevencia Predčasného Pôrodu
Plánovanie tehotenstva je kľúčové pre zníženie rizika predčasného pôrodu.
- Zdravá strava: Zdravá a vyvážená strava je dôležitá nielen pre celkové zdravie, ale aj pre správny vývoj plodu. Strava bohatá na železo, vápnik, omega-3 mastné kyseliny a vitamíny (najmä kyselinu listovú) môže pomôcť podporiť zdravé tehotenstvo.
- Zdravotné kontroly: Pravidelné zdravotné kontroly pred tehotenstvom a počas neho sú kľúčové pre identifikáciu a riešenie potenciálnych problémov, ktoré by mohli viesť k predčasnému pôrodu.
- Zdravý životný štýl: Zdravý životný štýl, vrátane pravidelného cvičenia, zvládania stresu, vyhýbania sa škodlivým látkam (ako sú tabak a alkohol), môže zvýšiť šance na úspešné a zdravé tehotenstvo.
- Zmeny životného štýlu: Zmeny v životnom štýle, ako napríklad zníženie hmotnosti v prípade obezity alebo zlepšenie stravovacích návykov, môžu tiež znižovať riziko komplikácií počas tehotenstva.
Čo robiť, ak hrozí predčasný pôrod?
Ak patríte do rizikovej skupiny mamičiek, ktorým hrozí predčasný pôrod, budete tomu musieť prispôsobiť aj priebeh celého tehotenstva. A to najmä v prípade predčasného otvárania či skracovania krčka maternice, ktorému sa dá zabrániť zašitím - serklážou. Lekár obvykle matkám v rizikovej skupine „predpíše“ pokoj na lôžku. Aj keď budete mať pocit, že sa vám čas neuveriteľne vlečie, oddychujte.
Pri spontánnom predčasnom pôrode má aj medicína oklieštené možnosti. Lekár môže budúcej mamičke podať tokolytiká, teda lieky, ktoré tlmia kontrakcie maternice. Dokážu potlačiť začínajúci sa pôrod približne na 48 hodín. Počas tohto obdobia dostáva žena kortikoidy, steroidy podporujúce dozrievanie pľúc bábätka. Aj pri predčasnom odtoku plodovej vody (PROM) zohráva čas kľúčovú rolu, pretože rapídne rastie riziko vzniku rôznych infekcií.
Starostlivosť o Predčasne Narodené Deti
Keď sa dieťatko narodí predčasne, čerství rodičia majú najväčšie obavy o jeho život. Našťastie, dnes je už medicína na takej vysokej úrovni, že dokáže zachrániť aj extrémne nedonosených novorodencov. Najväčšiu skupinu predčasne narodených detičiek (60 až 70 % prípadov) tvoria bábätká narodené medzi 34. až 36. týždňom tehotenstva, u ktorých sa riziko vzniku rôznych zdravotných komplikácií znižuje na minimum.
Typy Predčasného Pôrodu
- Spontánny predčasný pôrod: Ten zvyčajne začína kontrakciami alebo odtečením plodovej vody. Ak tehotnej žene plodová voda odtečie pred 37. týždňom, hovoríme o predčasnom prasknutí plodového vaku.
- Umelý vyvolaný predčasný pôrod: Ten sa vyvoláva kvôli vážnym zdravotným komplikáciám bábätka či mamičky. Ide o život, a preto lekár pôrod indukuje umelo.
Stupne Donosenosti Predčasne Narodených Detí
- Extrémna nezrelosť: pod 28. týždeň tehotenstva.
- Ťažká nezrelosť: 28. - 30. týždeň tehotenstva.
- Stredná nezrelosť: 31.1 - 33. týždeň tehotenstva.
- Ľahká nezrelosť: 34 - 36.
Prípadová Štúdia: Komplikácie s Placenta
Moja sestra mala rizikové tehotenstvo z dôvodu nízko položenej placenty. Prvé 3 mesiace boli takmer bezproblémové a zvyšok tehotenstva vzhľadom na diagnózu a veľký strach o bábätko preležala. Počas tehotenstva bola i často hospitalizovaná. Bolo to ťažké obdobie, ale napriek všetkým rizikám tehotenstvo trvalo 40 týždňov. Nadišiel deň pôrodu, bábätko sa narodilo krásne zdravé, pôrod bol spontánny, ale počas 3. doby pôrodnej sa všetko skomplikovalo a sestra bola v ohrození života. Placenta sa nedala porodiť, došlo k obrovskej strate krvi, až takmer po hodine sa začalo s operáciou, počas ktorej museli odstrániť i maternicu, nakoľko bola do nej vrastená placenta. Mysleli sme si, že je zachránená a bude v poriadku. Po 2 hodinách nám lekári oznámili, že stav je naďalej veľmi vážny, krvácanie sa nepodarilo zastaviť. Krv, ktorú dostávala organizmus neprijímal. Po ďalšej hodine bol stav maximálne kritický, sestra stratila viac ako 5 litrov krvi, urýchlene došlo k ďalšej životazáchrannej operácii. Po takmer 3 hodinovej operácii, sme museli čakať do rána, čo bude ďalej. Bola stabilizovaná, stav bol naďalej veľmi kritický. S nekonečným strachom a obavami sme všetci čakali kedy sa preberie. Na 3. deň po pôrode UZV vyšetrením jej zistili, že má ešte slabé krvácanie a museli ju znova 3x operovať. Teraz je 6. deň po pôrode, je stabilizovaná a stále na JIS. Je veľmi zoslabnutá, vysilí ju i rozprávanie. Je to neuveriteľný šok čo sa všetko odohralo po pôrode, nakoľko sestra si na svoje tehotenstvo musela dlho počkať, bábätko bolo veľmi očakávané.
Predná Placenta
Jednou z rôznych polôh, ktoré môže placenta zaujať, je predná poloha, čo znamená, že sa nachádza na prednej stene maternice. Predná placenta označuje placentu, ktorá je implantovaná na prednej (čelnej) stene maternice. Túto polohu možno identifikovať počas bežných ultrazvukových vyšetrení, ktoré sa zvyčajne vykonávajú v prvom alebo druhom trimestri tehotenstva. Predná placenta je jednou z niekoľkých možných umiestnení placenty, vrátane zadného (zadného), fundálneho (horného) a laterálneho (bočného) umiestnenia.
V súčasnosti neexistujú žiadne špecifické infekčné agensy ani faktory prostredia, ktoré by priamo súviseli s vývojom prednej placenty. Existujú len obmedzené dôkazy o tom, že genetické alebo autoimunitné faktory zohrávajú významnú úlohu v umiestnení placenty. Hoci životný štýl a stravovacie faktory priamo nespôsobujú predné umiestnenie placenty, udržiavanie zdravého životného štýlu počas tehotenstva je kľúčové pre celkové zdravie matky a plodu.
Väčšina žien s prednou placentou nepociťuje žiadne špecifické príznaky súvisiace s polohou placenty. Diagnóza prednej placenty sa zvyčajne stanoví počas bežných prenatálnych ultrazvukových vyšetrení. Vo väčšine prípadov nie je pri prednej placente potrebná žiadna špecifická liečba. Prognóza pre ženy s prednou placentou je vo všeobecnosti pozitívna. Vasná diagnóza a pravidelné sledovanie sú kľúčovými faktormi, ktoré ovplyvňujú celkovú prognózu.
Čo je to predná placenta?
Predná placenta je placenta, ktorá sa nachádza na prednej stene maternice.
Ovplyvňuje predná placenta pohyb plodu?
Áno, predná placenta môže tlmiť pohyby plodu, čím sa znižuje ich viditeľnosť.
Aké sú varovné signály komplikácií?
Medzi varovné signály patrí silná bolesť brucha, silné krvácanie a silné bolesti hlavy alebo poruchy videnia.