Placenta, ľudovo nazývaná aj ako plodový koláč alebo plodové lôžko, je dočasný orgán, ktorý sa vytvára len počas tehotenstva. Napája sa na sliznicu maternice, čím spája plod a matku a vytvára medzi nimi puto. Svojou funkciou vplýva na celý priebeh tehotenstva, produkuje hormóny, chráni plod, vyživuje ho a nahrádza mu všetky orgány, ktoré sa počas vnútromaternicového vývinu vyvíjajú.
Kedy a ako vzniká placenta?
Bunky embrya sa ešte pred jeho uhniezdením, približne na 4. deň, rozdelia na embryoblast a trofoblast, z ktorého sa vyvinie placenta, pupočná šnúra a plodové obaly. Na 7. deň už trofoblast, z ktorého sa vyvinie plodový koláč, úplne prilieha na stenu maternice a začína produkovať HCG (ľudský chóriový gonadotropín). Po uhniezdení sa napája na matku, a tak prebieha výmena krvi medzi ňou a plodom. Postupne sa viac vnára do sliznice maternice a vyživuje plod. Od 12. týždňa tehotenstva je už plne funkčná. Placenta sa v prvých týždňoch vyvíja v predstihu, aby pripravila všetko potrebné pre rýchlo sa vyvíjajúci plod.
Placenta je dočasný orgán, ktorý počas tehotenstva spája dieťa s maternicou. Ide o životodárnu súčasť rozmnožovacej sústavy matky. Vyvinie sa krátko po počatí a prichytí sa k stene maternice. Dieťatko je spojené s placentou pomocou pupočnej šnúry. Celá táto sústava - placenta, pupočná šnúra, plodový obal a maternica - je v dokonalej symbióze a jej správne fungovanie je jedným z predpokladov bezproblémového tehotenstva.
Placenta (plodový koláč) sa začína tvoriť po oplodnení vajíčka v maternici, asi 7 až 10 dní po počatí. Pokračuje v raste počas tehotenstva a funguje ako dôležitý podporný orgán pre dieťa, ale aj matku. Svoj rast začína ako zhluk niekoľkých buniek. V 4. až 5. mesiaci je štandardne plne zrelá a veľká niekoľko centimetrov.
Načo slúži placenta?
Placenta tvorí akúsi bariéru, ktorá chráni plod pred škodlivými vplyvmi a preniknutiu škodlivých látok. Nie však všetky škodliviny dokáže zastaviť a niektoré prenikajú do plodu. Preto by si mala budúca mamička dať pozor na lieky, alkohol, kofeín, cigarety a iné škodlivé látky. Nikotín je veľmi škodlivý a môže spôsobiť poruchy rastu plodu. U matiek fajčiarok sa často rodia malé deti s nízkou pôrodnou hmotnosťou.
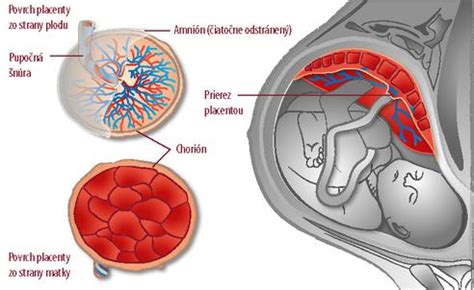
Medzi materskou a plodovou časťou placenty je priestor, kde sa privádza materská krv s kyslíkom a živinami a obmýva choriové klky. Čím nastáva výmena živín a plynov. V cievach plodu prúdi zmiešaná krv, nedelí sa ako u narodeného človeka na okysličenú a odkysličenú. Krv matky a plodu sa nikdy nemieša.
Veľmi zjednodušene povedané, hlavnou úlohou tohto dočasného orgánu je udržať dieťa živé a zdravé počas celého tehotenstva. Krv matky prechádza placentou a cez pupočnú šnúru dieťaťu dodáva kyslík a živiny pre jeho zdravý vývoj. Za minútu prejde placentou asi pol litra krvi. Zároveň filtruje škodlivý odpad a oxid uhličitý z krvi plodu. Placenta umožňuje výmenu kyslíka a živín medzi krvnými riečišťami matky a dieťaťa bez toho, aby došlo k ich zmiešaniu. Čiastočne supluje funkciu pľúc, obličiek a pečene plodu až kým sa tieto orgány naplno nevyvinú.
Placenta má význam nielen v transportnej funkcii medzi matkou a plodom, kde dochádza k výmene plynov a živín, ale aj množstvo iných funkcií, čo zabezpečuje správny vývoj plodu a priebeh normálneho tehotenstva. Teda má aj endokrinnú funkciu zameranú na produkciu hormónov, imunologickú, ochrannú a aj termoregulačnú funkciu.
Funkcie placenty:
- Ochranná: Chráni plod pre škodlivinami, chemickými látkami, liekmi a infekciami.
- Výživná: Zabezpečuje výmenu plynov a živín medzi matkou a plodom.
- Sekrečná: Produkciou hormónov.
Ako vyzerá a aký má placenta tvar?
Placenta je tvorená chórovými klkmi. Rozlišujeme na nej dve strany. Vnútorná, plodová strana placenty je lesklá, krytá plodovými obalmi a z vnútornej strany vystupuje pupočník. Druhá strana, materská, ktorá je prirastená na stenu maternice.
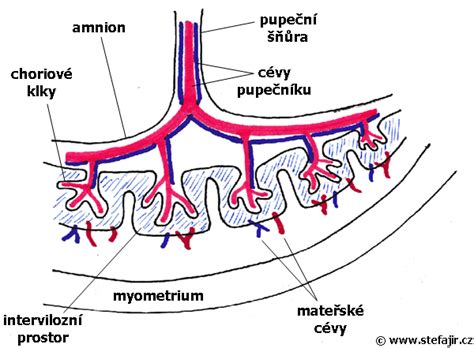
Tvarovo je plochá a okrúhla, v podobe disku, aj keď veľkosťou a tvarom sa u každého líši. Zvyčajne je pripevnená v hornej, bočnej, prednej alebo zadnej časti maternice. V zriedkavých prípadoch je uložená v dolnej časti maternice. Približný priemer má 22 cm a hrúbku 2 - 2,5 cm. Váži približne 500 - 600 g. Farba placenty je tmavo červeno modrá alebo má fialkastú farbu. Je spojená s plodom pupočnou šnúrou, ktorá zvyčajne meria 55 - 60 cm a je zložená z tepien a žiliek, cez ktoré prechádza výmena krvi medzi matkou a plodom. Cez tepnu je odvádzaná odkysličená krv, odpadové látky z tela plodu do placenty a pupočná žila zásobuje plod okysličenou krvou a živinami. V časti spojenia s pupočnou šnúrou je placenta najhrubšia, najčastejšie v strede.
Placenta vyzerá ako hrboľatý tkanivový kotúč posiaty krvnými cievami. Z materskej strany je tmavočervená, z plodovej strany je skôr sivá. Spájajú sa s dieťaťom cez pupočnú šnúru a rozvetvujú sa ako konáre stromu. V plnej zrelosti má placenta priemer približne 15 až 20 centimetrov, vo svojom strede je hrubá asi 2 až 3 centimetre a váži zhruba pol kilogramu.
Mení placenta veľkosť počas tehotenstva?
Placenta rastie súčasne s plodom a zaujíma približne 15 - 30 % povrchu maternice. Počas tehotenstva sa zväčšuje do 26. - 38. týždňa a mení sa aj jej hrúbka. Hrubne približne do 8. mesiaca tehotenstva a pred pôrodom sa začína stenčovať.
Ako sa placenta vyšetruje?
Vyšetrenie sa robí ultrazvukom, pričom sa sleduje jej uloženie, tvar a funkcia. Krvné zásobenie placenty medzi plodom je veľmi dôležité a sleduje sa na sonografickom vyšetrení, kde je možné zistiť poruchy prietoku krvi. Pri poklese prietoku krvi sa plod snaží vyrovnať prekrvenie do iných častí placenty.
Skríning rastovej retardácie plodu pozostáva z hodnotenia piatich bodov:
- Biometrické ultrazvukové údaje plodu s výpočtom jeho odhadovanej hmotnosti k príslušnému týždňu gravidity a vynesením do aktuálnych percentilových grafov. Zameriavame sa na plody nedostatočného rastu, ktoré sú hmotnostne pod 10. percentilom v rastových grafov pre daný týždeň gravidity. Tieto tvoria 10% skupinu zo všetkých plodov a spoločne sa označujú ako “Fetal Growth Restricted - FGR”. Práve FGR plody vyžadujú zvýšenú sledovanosť. Viac ako 30% FGR plodov tvoria plody postihnuté intrauterinnou rastovou retardáciou tzv. Intrauterine Growth Restriction - IUGR. IUGR plod je významne ohrozený zvýšenou pôrodnou a predpôrodnou mortalitou a morbiditou z dôvodu dlhodobej hemodynamickej adaptácie. Tá vzniká najmä v dôsledku nedostatočnosti placenty, ktorú registrujeme meraním prietokov.
- Dopplerometria tzv. prietoky, ktorá umožňuje posúdenie funkčného stavu plodu v maternici. Prvou reakciou plodu na znížený prísun živín z placenty je zníženie metabolických potrieb plodu, čo vedie k spomaleniu rastu. Súčasne sa zvyšuje prietok v cerebrálnom riečisku, čo je prvou prietokovou známkou kompenzácie. Cerebrálny prietok dosahuje maximum asi dva týždne pred začiatkom spomaľovania srdcovej frekvencie. Redistribučné zmeny v cirkulácii plodu, ale pokračujú až do pôrodu. Pri zníženom prísune kyslíka a živín z placenty plod pomocou obehovej krvnej redistribúcie zaisťuje dostatočný prísun kyslíka a živín do mozgu, svaloviny srdca a nadobličiek. Kým je plod schopný pomocou tohto kompenzačného mechanizmu zaistiť prednostne okysličovanie myokardu, nedochádza k rozvoju pravostranného srdcového zlyhania. Preto väčšina plodov, u ktorých dopplerometria ukáže arteriálnu redistribúciu pri normálnom venóznom prietoku, má v tejto fáze normálne, reaktívne krivky srdcovej aktivity pri kardiotokografickom vyšetrení - CTG. Dopplerometria oproti CTG vyšetreniu je schopná upozorniť na distress plodu až v štvortýždňovom predstihu. Vyšetrenie prietokov pozostáva z dopplerovského hodnotenia ciev uteroplacentárnej (maternicové tepny - AUt) a fetálnej (pupočníkove cievy - AU a VU, stredná mozgová artéria - MCA, aortálny isthmus - AoI a ductus venosus - DV) cirkulácie.
- Množstvo plodovej vody, pre objektivizáciu slúži stanovenie jej indexu AFI - Amniotic Fluid Index. Index vyjadrený v dĺžkových jednotkách centimetroch (cm) vyhodnocuje veľkosť štyroch najväčších priestorov s plodovou vodou v štyroch určených maternicových lokalitách. Táto metóda umožňuje porovnanie množstva plodovej vody s odstupom času. Pokles indexu množstva plodovej vody môže signalizovať plod v kompenzácii alebo pod stresom, ktorý sa prejaví ešte skôr ako zmeny pri kardiotokografickom non-stress teste (CTG/NST). U IUGR plodov sa daný index môže znižovať náhle alebo pomaly.
- Placenta, pri ktorej stanovujeme jej lokalizáciu, štruktúru a stupeň “vyzrievania”. Pri rastovej retardácii plodu hodnotíme objem placentárneho tkaniva, pretože IUGR plody mávajú objemovo o 25% menšiu placentu ako normálne plody. Takisto vo vyššej miere sa u týchto plodov vyskytuje placenta circumvallata, placenta membranacea a placenta s chorioangiomatózou. Najpodstatnejšou príčinou rozvoja IUGR je nedostatočnosť placentárneho tkaniva, najmä abnormálne zmeny v terminálnom vilóznom kompártmente.
- Pohyby plodu, tie vyšetrujeme a stanovujeme pri každom ultrazvukovom vyšetrení. Detailnejšie zameranie sa na typy pohybov realizujeme pri hodnotení biofyzikálneho profilu plodu pomocou 2D eventuálne 3D/4D módov.
V prípade podozrenia na závažné ohrozenie plodu sa toto vyšetrenie vykonáva už pred 20. týždňom gravidity. Genetický ultrazvuk realizujeme medzi 18. až 20. týždňom tehotenstva. Daná limitácia týždňov je viazaná k záchytu jednotlivých sonografických markerov a pre prípadnú časovú možnosť genetického vyšetrenia, buď analýzou NIPT (PRENASCAN) alebo plodovej vody - amniocentéza (AMC).
Placenta v 2. a 3. dobe pôrodnej
Po pôrode plodu sa výrazne zmenšuje obsah dutiny maternice, pretože dieťa a plodová voda tam už nie sú. Ostáva ešte placenta, ktorá je za fyziologických okolností ľahko zrastená so stenou maternice. O nejaký čas „chce“ maternica taktiež vypudiť placentu a prichádzajú sekundárne kontrakcie. Takto nastáva posun tkanív medzi placentou a maternicou, pretrhnú sa prepážky a cievy. Vznikne retroplacentárny hematóm (kolekcia krvi), ktorý tlačí a placenta sa postupne odlučuje. Rodička nekrváca a až za placentou príde krv z hematómu. Existujú isté znaky, že sa placenta odlúčila, napr. opreté peánové kliešte, ktorými je pupočník zachytený, sa začnú hýbať, mení sa tvar maternice a pod. Žena môže byť vyzvaná, aby ešte raz zatlačila. Pôrod placenty nebolí, placenta je mäkká a ohybná.
Hneď po pôrode sa skontroluje povrch placenty: či nejaká časť neostala vnútri. Niekedy ostane dnu malý kúsok, prípadne môže ostať dnu ešte jedna malá prídavná placenta. Dôležité je vybrať placentu tak, aby sa nepotrhali blany a aby sme ich vybrali všetky. Placenta sa zvyčajne porodí do cca 20 minút, často je vonku 5 minút po dieťati. Ako dlho však môžeme čakať? Neexistuje žiadny časový limit pre ženu, ktorá nekrváca. Odporúča sa začať robiť opatrenia po cca 30 až 60 minútach. Ak placenta nevyšla po cca 30 minútach (ako píšem vyššie, konsenzus neexistuje, každá klinika má svoje postupy), konštatujeme retenciu placenty (používa sa aj termín placenta adherens). Rukou v maternici odlučuje placentu od steny maternice a vyberie ju cez pošvu von. Táto operácia sa niekedy robí aj skôr ako po 30 až 45 minútach, a to vtedy, keď žena krváca z maternice neprimerane veľa. Podotýkam, že toto funguje len na adherentnú placentu. Ak je placenta pevne zrastená so stenou maternice, je to vážny stav, ktorý takto nevyriešime.
Asi 15 až 30 minút po pôrode dôjde vplyvom hormónov k samovoľnému pôrodu placenty.
Aké môžu byť nepravidelnosti placenty?
Nepravidelnosti vývoja placenty sa môžu týkať veľkosti, tvaru, štruktúry, alebo funkcie. Môže mať rôzne tvary ako srdce, podkova alebo sa skladať z viac lalokov: placenta biloba - z dvoch lalokov, triloba - troch, multiloba - viac lalokov. Pri úplne oddelených častiach placenty, dvoch, troch placentách hovoríme o placenta bipartita - dvojdielna placenta, tripartita - trojdielna placenta. Ďalšia placenta, ktorá je menšia, nazývame placenta succenturiata. Obe sú spojené cievami. Problém môže spôsobiť pri pôrode, tým že hlavná placenta sa vylúči a druhá časť ostáva v maternici.
Placentárny infarkt
Na placente sú viditeľné odumreté malé časti tkaniva ako bledé fľaky, niekedy ako červené fľaky. Placentárne infarkty v malom rozsahu v poslednom trimestri sú normálne. Sú časté pri gestózach, vysokom krvnom tlaku alebo cukrovke. Ak sú vo väčšom množstve, môžu spôsobiť zhoršenie jej funkcie a následkom toho vzniká hypotrofický plod alebo až odumretie plodu. Preto sú veľmi dôležité kontroly v gynekologickej ambulancii a sledovanie vývoja plodu a prietoky krvi.
Nepravidelne umiestnenie placenty
Placenta praevia
Nazývaná aj ako vcestný plodový koláč. Jedná sa o abnormálnu lokalizáciu a uhniezdenie vajíčka. Neprejaví sa hneď v 1. trimestri, ale ako komplikácia v 2. - 3. trimestri tehotenstva. Umiestnenie placenty nad krčkom, v bezprostrednej blízkosti krčka maternice, alebo v dolnej časti maternice. Patrí k najzávažnejším krvácaniam v 2. - 3. trimestri. Je tam zvýšené riziko úmrtia plodu a matky dôsledkom krvácania. Častejší výskyt je u žien nad 30 rokov.
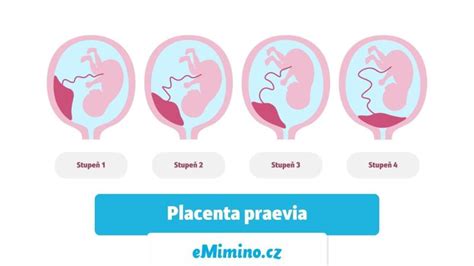
Placenta praevia sa rozdeľuje do 4 stupňov:
- Centrálna placenta praevia (placenta praevia centralis / totalis): Vnútorná bránka je celkom prekrytá placentou.
- Parciálna placenta praevia (placenta praevia partialis): Vnútorná bránka je len čiastočne prekrytá placentou.
- Marginálna placenta praevia (placenta praevia marginalis): Placenta neprekrýva vnútornú bránku, ale svojim okrajom do nej zasahuje behom pôrodu.
- Nízko nasadajúca placenta (insertio placenta profunda): Placenta sa nachádza v dolnej časti maternice, ale nezasahuje vnútornú bránku, a tak nie je prekážkou pôrodu.
Placenta praevia sa vyskytuje u 5 z 1000 pôrodov. Deti narodené pri takomto uložení placenty sa častejšie rodia s menšou pôrodnou hmotnosťou. Prejavom je vaginálne krvácanie, ktoré nastáva náhle, bez príznakov v 2. - 3. trimestri, najčastejšie v 27. - 32. týždni tehotenstva. Krv býva jasno červená. Začiatok krvácania nie je výrazný a neohrozuje život matky ani plodu, zvyčajne spontánne prestane. Závažné býva pri opakovaných krvácaniach. Preto vždy treba informovať svojho gynekológa, ak sa spozoruje krvácanie z rodidiel, aby boli budúce mamičky kontrolované a pod dohľadom lekárskej starostlivosti. Vyšetrenie pri krvácaní pri placente praevie sa nikdy nevykonáva vaginálne a rektálne. Vyšetrenie sa robí na operačnej sále, kde je zabezpečený okamžitý zákrok cisárskeho rezu. V dnešnej dobe sa pri potvrdenej placente praevie a už začínajúcich komplikáciách odporučí hospitalizácia tehotnej ženy. Pre lepšiu kontrolu a vyhnutiu sa vzniku komplikácií. Liečba spočíva v podávaní liekov, kľudom na lôžku, až vyčkanie kým bude plod životaschopný. Hospitalizácia je dôležitá pre prípad okamžitého zákroku a odstránení rizík spojených s úmrtím. Ženy v domácom prostredí s diagnostikovanou placentou praevia by mali vylúčiť pohlavný styk.
Placenta adherens
Je pevnejšie prirastená placenta k maternici. Pri pôrode sa ťažšie odlučuje, niekedy je potrebné vykonať manuálnu lýzu, čiže vybratie manuálne rukou.
Placenta accreta
Zrastená placenta - znamená hlboké vrastenie do maternice, od ľahšieho zarastenia až po celkové vrastenie do svaloviny maternice až do okolitých orgánov. Počas tehotenstva nepredstavuje žiadne ťažkosti. Normálne prirastená placenta sa počas pôrodu odlúči ľahko, ale ak ide o placentu accreta, sú ženy vystavené riziku krvácaniu počas jej odstránenia. Odlučuje sa ťažšie, čo môže trvať viac ako 30 minút. Pri ľahšom zarastení sa robí manuálne odlúčenie, manuálna lýza placenty od steny maternice. Pri jej zarastení a pri ťažkom priebehu sa urobí chirurgický zákrok na zastavenie krvácania. Ak je úplne prerastená, je nutné vykonať hysterektómiu, odstránenie maternice. Počas tehotenstva sa placenta accreta ťažšie diagnostikuje, ale ak je už potvrdené jej zarastenie, tak sa plánuje cisársky rez.
Placenta accreta je závažný stav v tehotenstve. Vyskytuje sa, keď placenta začne rásť príliš hlboko do steny maternice. Zvyčajne sa stane, že sa placenta po pôrode oddelí od steny maternice. Avšak časť alebo celá placenta zostáva pripojená k stene vo forme placenty. Po pôrode môže viesť k ťažkej strate krvi. Placenta accreta spôsobuje, že placenta prerastá príliš hlboko do steny maternice. Placenta je zdrojom potravy pre dieťa v maternici. Ak je stav závažný, môže viesť k nadmernému krvácaniu, ktoré môže byť život ohrozujúce. Príznaky a symptómy placenty accreta zvyčajne nie sú viditeľné počas tehotenstva. Najčastejšie to lekári zistia, keď vykonávajú rutinný ultrazvuk. V niektorých prípadoch však spôsobuje vaginálne krvácanie, keď je žena v treťom trimestri, teda v 27. až 40. týždni. Preto je nevyhnutné navštíviť lekára, ak tehotná žena pociťuje vaginálne krvácanie počas tretieho trimestra. Príčiny placenty accreta nie sú známe. Jazvy v podstate umožňujú placente rásť hlboko do steny maternice. V niektorých prípadoch sa však vyskytuje u žien, ktoré nemajú v anamnéze placentu previa alebo operáciu maternice. Podobne pôrod cisárskym rezom tiež zvyšuje rizikové faktory počas budúcich tehotenstiev. Ženy s placentou accreta často nevykazujú žiadne príznaky alebo symptómy počas tehotenstva. Tento stav sa zvyčajne zistí počas bežného ultrazvuku. Silné vaginálne krvácanie: Placenta accreta predstavuje väčšie riziko závažného vaginálneho krvácania (krvácania) po pôrode. Placenta accreta sa nedá zabrániť. Rizikové faktory placenty accreta sa zvyšujú, ak žena v minulosti podstúpila viacero cisárskych rezov. Podobne zvyšuje riziko aj stav placenty previa (placenta leží veľmi nízko v maternici pokrývajúcej celý alebo časť krčka maternice). Ak je diagnostikovaná, váš lekár s najväčšou pravdepodobnosťou vytvorí plán na zabezpečenie čo najbezpečnejšieho doručenia. Po prvé, váš lekár vykoná cisársky rez pri pôrode. Potom môže váš lekár vykonať hysterektómiu. Ženy, ktoré chcú znovu otehotnieť, majú po pôrode možnosť podstúpiť chirurgický zákrok, ktorý môže zachovať ich plodnosť. Zanecháva veľkú časť placenty v maternici. Hysterektómia vám môže byť odporučená, ak po zákroku budete naďalej pociťovať vaginálne krvácanie. Tento postup sťažuje opätovné otehotnenie. Celkovo vzaté, ak dostanete včasnú diagnózu a správnu liečbu placenty accreta, nebudete mať trvalé komplikácie a môžete sa úplne zotaviť. Ultrazvuk zvyčajne pomáha diagnostikovať placentu accreta. Poraďte sa s pôrodníkom, ktorý má skúsenosti s diagnostikou a liečbou placenty accreta. Predtým to bolo zriedkavé, ale teraz je to čoraz rozšírenejšie. Najmenej 1 z 272 tehotenstiev je ovplyvnené týmto stavom.
Predčasné odlúčenie placenty
Ablatio, abruptio placentae praecox - predčasné odlučovanie placenty ešte pred pôrodom. Výskyt predstavuje 1% pôrodov. Príčinou môžu byť gestózy s ochorením srdca a obličiek, vysoký krvný tlak alebo úraz v oblasti brucha. Počas pôrodu ho môže vyvolať príliš krátky pupočník a následným ťahom sa začína odlučovať. Odlúčenie môže byť čiastočné, alebo až úplné. Pri miernom odlúčení a následnom krvácaní nemusia byť príznaky ani u matky a ani u plodu. Pri ťažkých formách, najčastejšie po úrazoch, nastávajú príznaky šoku ako bledosť, nitkovitý pulz, nízky tlak, maternica je bolestivá a napnutá. Liečba spočíva od veľkosti odlúčenia placenty, podávaním liekov, kľudom na lôžku, ľad na brucho, čo zastavuje krvácanie a pri ťažších formách sa vykoná cisársky rez.
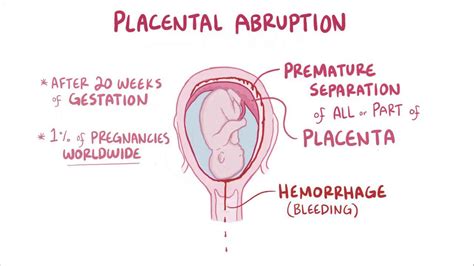
Insuficiencia placenta
Placenta má zníženú funkciu, nedostatočnú činnosť a nie je schopná dostatočne zásobovať plod. Vyskytuje sa u neskorých gestóz, prenášaní plodu, diabetes mellitus, pri porušení jej časti. Prejavuje sa zmenou srdcových oziev plodu, zvýšenými pohybmi plodu, pri vyšetrení plodovej vody je voda zelenkastá, skalená.
Placenta po pôrode a jej využitie
V dnešnej dobe sa stále skúma pôsobenie placentárnych kmeňových buniek a ich účinku na liečbu rakoviny, poškodených orgánov a ich široké využitie pre ich liečivý účinok. Na spracovanie placenty existuje niekoľko spôsobov. V dnešnej dobe je možné si dať vyrobiť výživné tabletky, ktoré obsahujú výživné látky. Cieľom je zmierniť popôrodnú depresiu a zlepšenie produkcie mlieka. Dokonca niektoré mamičky aj jedia svoju placentu, pripravujú z nej pokrmy, alebo ju vysušia a využívajú napr. do polievok ako vývar, alebo si spravia placentový kokteil. Vyrábajú sa aj rôzne tinktúry alebo esencie pre matku a dieťa. O jej blahodarných účinkoch vie aj kozmetický priemysel, ktorý využíva placentu na rôzne prípravky a krémy na pleť pre mladistvejší vzhľad pleti, ktorý má neuveriteľné účinky pre svoje regeneračné schopnosti. Taktiež na výrobu prípravkov proti vypadávaniu vlasov, balzamov na pery.
Placenta Delivery ( 3D Animation)
Kultúra a rituály po pôrode placenty
V rôznych kultúrach sa s ňou zaobchádzalo podľa rituálov alebo povier. V kultúre východného Slovenska bola placenta považovaná za liečivý prostriedok pre jej liečivý účinok. Fliačiky novorodenca boli ňou potierané, aby vybledli. Potom bola hneď zakopaná do zeme ďaleko od ľudí. V českej ľudovej kultúre bola placenta považovaná tiež za liečivý prostriedok, hlavne u prvorodičky. Potierali sa ňou znamienka novorodencov, aby obledli a ženy ju používali ako skrášľovací prostriedok. Zvykom bolo aj jej zakopanie na záhrade, alebo zahrabanie do hnojiska. Niekedy bola spálená v bielej plienke, čo malo chrániť pred všetkým zlým. Mayovia berú placentu ako mladšieho súrodenca novorodenca a preto ju zabalili do banánových listov a zavčas rána išli zakopať do džungle na tajné miesto, o ktorom v...