Placenta je dočasný orgán, ktorý počas tehotenstva spája dieťa s maternicou. Ide o životodárnu súčasť rozmnožovacej sústavy matky. Vyvinie sa krátko po počatí a prichytí sa k stene maternice. Dieťatko je spojené s placentou pomocou pupočnej šnúry. Celá táto sústava - placenta, pupočná šnúra, plodový obal a maternica - je v dokonalej symbióze a jej správne fungovanie je jedným z predpokladov bezproblémového tehotenstva.
Placenta (plodový koláč) sa začína tvoriť po oplodnení vajíčka v maternici, asi 7 až 10 dní po počatí. Pokračuje v raste počas tehotenstva a funguje ako dôležitý podporný orgán pre dieťa, ale aj matku. Svoj rast začína ako zhluk niekoľkých buniek. V 4. až 5. mesiaci je štandardne plne zrelá a veľká niekoľko centimetrov.
Placenta vyzerá ako hrboľatý tkanivový kotúč posiaty krvnými cievami. Z materskej strany je tmavočervená, z plodovej strany je skôr sivá. Spájajú sa s dieťaťom cez pupočnú šnúru a rozvetvujú sa ako konáre stromu. V plnej zrelosti má placenta priemer približne 15 až 20 centimetrov, vo svojom strede je hrubá asi 2 až 3 centimetre a váži zhruba pol kilogramu. Asi 15 až 30 minút po pôrode dôjde vplyvom hormónov k samovoľnému pôrodu placenty.

Veľmi zjednodušene povedané, hlavnou úlohou tohto dočasného orgánu je udržať dieťa živé a zdravé počas celého tehotenstva. Krv matky prechádza placentou a cez pupočnú šnúru dieťaťu dodáva kyslík a živiny pre jeho zdravý vývoj. Za minútu prejde placentou asi pol litra krvi. Zároveň filtruje škodlivý odpad a oxid uhličitý z krvi plodu. Placenta umožňuje výmenu kyslíka a živín medzi krvnými riečišťami matky a dieťaťa bez toho, aby došlo k ich zmiešaniu. Čiastočne supluje funkciu pľúc, obličiek a pečene plodu až kým sa tieto orgány naplno nevyvinú.
Počas prvého trimestra (12 týždňov tehotenstva) produkuje dôležité steroidné a peptidové hormóny (choriový gonadotropín (hCG), placentový laktogén, kortikoliberín, estrogén, progesterón) dočasná žľaza v kôre vaječníkov, takzvané žlté teliesko - corpus luteum. Potom sa tejto funkcie ujíma placenta. Väčšina žien pociťuje najintenzívnejšiu nevoľnosť práve počas prvého trimestra. Odkedy tvorbu hormónov preberá placenta, nevoľnosť zvykne ustúpiť.
Čím bližšie má matka k pôrodu, tým viac protilátok odovzdáva placenta plodu, aby naštartovala jeho imunitu. Táto obranyschopnosť má zásadnú rolu predovšetkým počas prvých mesiacov života dieťaťa.
Placenta a viacplodové tehotenstvo
Ak matka čaká viac ako jedno dieťa, môže v jej tele vzniknúť placenta pre každý plod, alebo sa vyvinie iba jedna spoločná. Počet placent môže, ale nemusí byť indikátorom zygozity dvojčiat (teda toho, či sa vyvinuli z rovnakého vajíčka alebo z rôznych vajíčok). Aj jednovaječné, aj dvojvaječné dvojčatá totiž môžu mať oddelené placenty, ale aj jednu spoločnú. Avšak asi 70 % jednovaječných dvojčiat má spoločnú placentu a plodový obal.
Problémy s placentou
Aj keď je placenta iba dočasným orgánom, pri jej vývine alebo fungovaní môže dôjsť k rôznym komplikáciám. Nie vždy je možné problémy s placentou odhaliť vopred.
Nízko položená placenta (placenta praevia)
S pribúdajúcimi mesiacmi tehotenstva sa lono ženy rozširuje, čo ovplyvňuje aj polohu placenty. Oblasť, kde je placenta pripojená k bunkovej stene, sa zvyčajne tiahne smerom nahor, preč od krčka maternice. Problémy môžu nastať ak je nízko (menej ako 2 cm od krčka maternice), alebo prekrýva krčok maternice. Nízka poloha placenty môže zablokovať cestu dieťaťa pri pôrode. Komplikácia sa vyskytuje približne pri 1 z 200 pôrodov.
Poloha placenty býva dôsledne monitorovaná najmä pri 18. až 21. týždňovom ultrazvukovom vyšetrení. Neskôr počas tehotenstva (zvyčajne okolo 32. týždňa) ženy absolvujú ďalší ultrazvuk, aby sa znova skontrolovala jej poloha. U 9 z 10 žien je placenta v tomto bode už v hornej časti maternice.
Ak je placenta stále nízko v lone, zvyšuje sa šanca, že počas tehotenstva alebo pôrodu dôjde ku krvácaniu. Býva spravidla veľmi silné a ohrozuje matku aj dieťa. Spravidla, ak je placenta blízko alebo pokrýva krčok maternice, dieťa nemôže prísť na svet cez vagínu, preto sa odporúča cisársky rez.
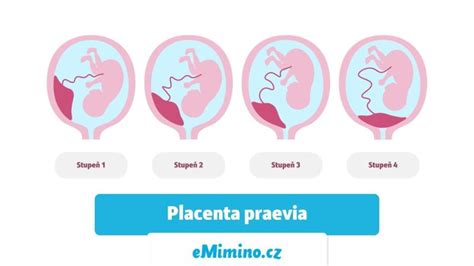
Placenta praevia je stav v tehotenstve, keď placenta čiastočne alebo úplne prekrýva vnútornú bránku krčka maternice, čím bráni vstupu plodu do pôrodných ciest. Najčastejším príznakom je vaginálne krvácanie v druhej polovici tehotenstva. Placenta praevia je indikáciou na pôrod cisárskym rezom. Náhle vzniknuté nebolestivé krvácanie jasne červenej krvi v treťom trimestri, ktoré spontánne zastane, vzniká v čase prvej remodelácie dolného segmentu maternice, čoho cieľom je príprava pôrodných ciest na blížiaci sa pôrod. Môže sa častejšie vyskytovať priečna poloha plodu. V 10% prípadov prebieha úplne asymptomaticky. Po nástupe pôrodnej činnosti znemožňuje pôrod vaginálnou cestou a môže byť tiež sprevádzaná krvácaním.
Delenie placenty praevia:
- Nízko nasadajúca placenta - placenta je menej ako 2 cm od vnútornej bránky, ale nezasahuje do nej.
- Placenta praevia marginalis - okraj placenty siaha k okraju vnútornej bránky, ale neprekrýva ju.
- Placenta praevia partialis - placenta čiastočne prekrýva vnútornú bránku.
- Placenta praevia totalis (centralis) - placenta úplne prekrýva vnútornú bránku.
Rizikové faktory pre placentu praevia:
- Vyšší vek matky.
- Viacplodová tehotnosť.
- Viacrodička (multipara).
- Fajčenie.
- Anamnéza cisárskeho rezu.
- Vrodené vývojové chyby maternice.
- Asistovaná reprodukcia.
- Operácie na maternici (napr. cisársky rez).
Diagnostika placenty praevia: Vaginálne krvácanie je jednou z najčastejších príčin, prečo tehotná žena vyhľadá lekársku pomoc. Zároveň akékoľvek krvácanie, ktoré sa vyskytne po druhom trimestri, by malo upozorniť gynekológa na možnosť placenty praevia. V tejto situácii je digitálne vyšetrenie (vyšetrenie pomocou prstov) prísne kontraindikované. Je nutné urobiť ultrasonografické vyšetrenie na potvrdenie alebo vylúčenie diagnózy, ako aj zhodnotenie stupňa v prípade, že sa jedná o placentu praevia. Strach z transvaginálnej ultrasonografickej sondy je častý, avšak tento spôsob vyšetrenia je nielen úplne bezpečný, ale aj odporúčaný. Uloženie placenty je možné posúdiť aj transabdominálnou ultrasonografickou sondou, no v prípade, že placenta nasadá na zadnú stenu maternice, môže byť jej zobrazenie sťažené až nemožné.
Liečba placenty praevia: Prísny pokojový režim nie je indikovaný. Vaginálny pohlavný styk sa neodporúča po 20. týždni gravidity. Odporúča sa substitúcia preparátmi železa, aby sa čo najviac zlepšil krvný obraz pred pôrodom. Pôrod cisárskym rezom po ukončení 36. - 37. gestačného týždňa. Ak sa jedná o nízko nasadajúcu placentu je možný vaginálny pôrod so súhlasom rodičky.
Predčasné odlúčenie (abrupcia) placenty
Abrupcia placenty je pomerne zriedkavý, no vážny stav, keď sa predčasne odlúči od vnútornej steny maternice. Je jednou z príčin bolestí, krvácania a častejších kontrakcií. Spravidla k nej dochádza v druhej polovici tehotenstva, alebo pri pôrode. Abrupcia vplýva aj na dieťa, keďže zvyšuje riziko problémov s rastom plodu či predčasného pôrodu.
Nie je úplne jasné, čo spôsobuje odtrhnutie placenty. Ale medzi faktory, ktoré zvyšujú riziko, patria poranenie brušnej oblasti, fajčenie, užívanie omamných látok a vysoký krvný tlak. Ak je zistená abrupcia placenty, môže lekár odporučiť pôrod cisárskym rezom. Ak je plod ešte príliš malý, môže byť tehotná matka ponechaná v nemocnici na ďalšie pozorovanie.
Zadržanie placenty (placenta adherens)
Po narodení dieťaťa môže časť placenty zostať v maternici. Zadržaná placenta zvyšuje riziko infekcie a krvácania. Dojčenie dieťaťa čo najskôr po pôrode môže pomôcť prirodzene zvýšiť vylučovanie oxytocínu a pôrod placenty. Pôrodná asistentka tiež môže odporučiť zmenu polohy pri ležaní či dojčení. Podľa príčiny môže lekár odstrániť placentu manuálnou lýzou, v prípade vážnejších komplikácií operatívnym zákrokom.
Vrastená placenta (placenta accreta)
Vrastená placenta je komplikácia, o ktorej väčšina mamičiek nikdy nepočula - a pritom je dôležité o nej vedieť, najmä ak už máte za sebou cisársky rez. V tomto článku vám jednoducho a zrozumiteľne vysvetlíme, čo znamená placenta accreta, aké existujú typy, riziká, možnosti liečby a na čo sa pripraviť. V bežnom tehotenstve je placenta pripojená k stenám maternice a po pôrode sa ľahko oddelí. Pri vrastenej placente (placenta accreta) sa však časť alebo celá placenta priraďuje príliš hlboko, čo môže sťažiť jej bezpečné odstránenie.
Placenta accreta je závažný stav v tehotenstve. Vyskytuje sa, keď placenta začne rásť príliš hlboko do steny maternice. Zvyčajne sa stane, že sa placenta po pôrode oddelí od steny maternice. Avšak časť alebo celá placenta zostáva pripojená k stene vo forme placenty. Po pôrode môže viesť k ťažkej strate krvi.
Placenta accreta spôsobuje, že placenta prerastá príliš hlboko do steny maternice. Placenta je zdrojom potravy pre dieťa v maternici. Ak je stav závažný, môže viesť k nadmernému krvácaniu, ktoré môže byť život ohrozujúce.
Príznaky a symptómy placenty accreta zvyčajne nie sú viditeľné počas tehotenstva. Najčastejšie to lekári zistia, keď vykonávajú rutinu ultrazvuk. V niektorých prípadoch však spôsobuje vaginálne krvácanie keď je žena v treťom trimestri, teda v 27. až 40. Preto je nevyhnutné navštíviť lekára, ak tehotná žena pociťuje vaginálne krvácanie počas tretieho trimestra.
Príčiny placenty accreta nie sú známe. Jazvy v podstate umožňujú placente rásť hlboko do steny maternice. V niektorých prípadoch sa však vyskytuje u žien, ktoré nemajú v anamnéze placentu previa alebo operáciu maternice. Podobne pôrod cisárskym rezom tiež zvyšuje rizikové faktory počas budúcich tehotenstiev.
Ženy s placentou accreta často nevykazujú žiadne príznaky alebo symptómy počas tehotenstva. Tento stav sa zvyčajne zistí počas bežného ultrazvuku. Silné vaginálne krvácanie: Placenta accreta predstavuje väčšie riziko závažného vaginálneho krvácania (krvácania) po pôrode.
Placenta accreta nemôžete zabrániť. Rizikové faktory placenty accreta sa zvyšujú, ak žena v minulosti podstúpila viacero cisárskych rezov. Podobne zvyšuje riziko aj stav placenty previa (placenta leží veľmi nízko v maternici pokrývajúcej celý alebo časť krčka maternice).
Ak je diagnostikovaná, váš lekár s najväčšou pravdepodobnosťou vytvorí plán na zabezpečenie čo najbezpečnejšieho doručenia. Po prvé, váš lekár vykoná cisársky rez pri pôrode. Potom môže váš lekár vykonať hysterektómiu. Ženy, ktoré chcú znovu otehotnieť, majú po pôrode možnosť podstúpiť chirurgický zákrok, ktorý môže zachovať ich plodnosť. Zanecháva veľkú časť placenty v maternici. Hysterektómia vám môže byť odporučená, ak po zákroku budete naďalej pociťovať vaginálne krvácanie. Tento postup sťažuje opätovné otehotnenie.
Celkovo vzaté, ak dostanete včasnú diagnózu a správnu liečbu placenty accreta, nebudete mať trvalé komplikácie a môžete sa úplne zotaviť. Ultrazvuk zvyčajne pomáha diagnostikovať placentu accreta. Poraďte sa s pôrodníkom, ktorý má skúsenosti s diagnostikou a liečbou placenty accreta. Predtým to bolo zriedkavé, ale teraz je to čoraz rozšírenejšie. Najmenej 1 z 272 tehotenstiev je ovplyvnené týmto stavom.
Placenta percreta: Najzávažnejší typ - placenta prerastá celou stenou maternice a môže zasiahnúť aj okolité orgány (napr. močový mechúr).
Najčastejšie pomocou ultrazvuku medzi 18.-24. týždňom tehotenstva. Niekedy sa používa aj magnetická rezonancia. Väčšinou sa odporúča plánovaný cisársky rez, často spojený s odstránením maternice.
Animované zobrazenie spektra Placenta Accreta
Pokiaľ máte podozrenie na vrastenú placentu alebo ste v rizikovej skupine, obráťte sa na svojho gynekológa alebo na špecializované pracovisko.