Mať svoju vlastnú rodinu a dieťa je prirodzeným snom každého človeka. Môže sa zdať, že počatie potomka je jednou z najjednoduchších vecí na svete, no nie je tomu vždy tak. Až 1 zo 6 párov je v súčasnosti neplodný a až 17 % párov trpí vážnymi poruchami plodnosti. Niet sa čomu diviť, že po roku i viac, čo sa párom nedarí počať potomka, prichádza na rad oslovenie centier asistovanej reprodukcie. Mimotelové, alebo hovorovo umelé oplodnenie (z angl. In vitro fertilization, skratka IVF) je jedným z typov techník asistovanej reprodukcie. Umelé oplodnenie (in vitro fertilizácia - IVF) je laboratórna metóda, ktorá má zabezpečiť otehotnenie, ak to prirodzenou cestou nejde. Patrí k najúspešnejším metódam reprodukčnej medicíny. Umelé oplodnenie je metóda využívaná v reprodukčnej medicíne na docielenie tehotenstva u páru, ktorému sa nedarí alebo nemôže počať dieťa prirodzenou cestou. Vykonáva ho lekár - špecialista na reprodukčnú medicínu, čo je pododbor gynekológie.
Cesta k materstvu nie je pre všetky ženy jednoduchá. V dnešnej dobe však existuje niekoľko možností, ako si splniť sen o vytúženom bábätku. Jednou z nich je umelé oplodnenie. V našom článku sa dozviete o priebehu umelého oplodnenia a používaných metódoch. Pre umelé oplodnenie sa obvykle rozhodnú páry, ktorým sa dlhodobo nedarí počať potomka prirodzene. Vyšší vek ženy je dnes jedným z hlavných problémov na ceste k tehotenstvu, ale týchto faktorov je samozrejme oveľa viac. Prirodzeným prejavom starnutia u žien je znižujúci sa počet folikulov vo vaječníkoch, ktoré postupne dozrievajú vo vajíčka. Dobrým ukazovateľom veľkosti aktuálnej ovariálnej rezervy (zostávajúcich folikulov) je tzv. Anti-Müllerov hormón (AMH). Neplodnosť však môže mať rôzne príčiny, a preto je vždy nutné konzultovať možnosti jej liečby s odborníkom. V niektorých prípadoch môžu byť postačujúce aj menej invazívne riešenia, ako napr. Intrauterinná inseminácia je proces, pri ktorom sa spermie vložia priamo do maternice v čase ovulácie. Môže tak uľahčiť oplodnenie vajíčok napr. Asistovaná reprodukcia je súborom metód, ktoré pomáhajú zvýšiť šance na počatie u neplodných párov. Najznámejšou z nich je určite metóda IVF, ale aj mnoho ďalších z nich je kľúčových pri snahe o bábätko. V niektorých prípadoch je potrebné využiť naraz niekoľko z nich, aby boli šance na úspech čo najvyššie.
Ďalším dôvodom na zváženie umelého oplodnenia je tzv. predimplantačná genetická diagnostika (PGD). Vo vopred určených prípadoch sa po úspešnom umelom oplodnení vajíčok vykonáva aj predimplantačná genetická diagnostika (PGD). Deje sa tak na odporúčanie lekára z rôznych dôvodov. Napríklad, ak po úspešných počatiach opakovane dochádza k vnútromaternicovému úmrtiu plodu z neznámych príčin. Predtým, ako sa definitívne rozhodnete absolvovať umelé oplodnenie, vás bude lekár podrobne informovať o všetkých rizikách, ktoré IVF so sebou prináša.
Proces umelého oplodnenia krok za krokom
Umelé oplodnenie je zložené z množstva krokov a celý proces môže trvať aj niekoľko mesiacov. Umelé oplodnenie, známe aj ako in vitro fertilizácia (IVF), je laboratórny proces, pri ktorom dochádza k oplodneniu vajíčka mimo tela ženy. Táto metóda predstavuje jedno z najúčinnejších riešení neplodnosti a ponúka nádej pre páry, ktoré majú problémy s prirodzeným počatím. Úspešnosť IVF je pomerne vysoká, pričom sa pohybuje medzi 50 až 60 % na jeden cyklus.
1. Úvodná konzultácia
Prvým krokom je úvodná konzultácia v centre asistovanej reprodukcie. Lekár vysvetlí celý postup a dohodnete sa, ktorá metóda bude pre vás ako pár najvhodnejšia. V závislosti od základných vyšetrení a vášho zdravotné stavu sa rozhodne, či podstúpite menej invazívnu insemináciu alebo IVF - umelé oplodnenie. Na vstupné vyšetrenie na niektorú z našich kliník sa môžete objednať prostredníctvom kontaktov, ktoré nájdete na našej webovej stránke. Je ideálne, ak máte výmenný lístok od Vášho obvodného gynekológa. Termín úvodnej konzultácie u nás dostanete aj do dvoch týždňov. Určite si prineste všetky výsledky z predošlých vyšetrení, ktoré ste absolvovali, či už vy, alebo váš partner. Rovnako, ak ste sledovaná u endokrinológa, hematológa, diabetológa, doneste si správy zo špecializovanej ambulancie. Ak ste v minulosti podstúpili laparoskopické vyšetrenie, prípadne vám bola zisťovaná priechodnosť vajíčkovodov, doneste si na prvú konzultáciu správy z týchto výkonov. Ak ste ešte neboli na žiadnom zo spomínaných vyšetrení, všetky potrebné vyšetrenia si doplníme u nás. Nie, nie je. Prvá konzultácia je informatívna. Budeme sa snažiť poskytnúť vám všetky dôležité informácie a na rozhodovanie budete mať dostatok času.
2. Vyšetrenia pred umelým oplodnením
Ponúkame komplexné bezplatné vstupné vyšetrenia, vrátane konzultácie. Pre efektívne využitie vášho času odporúčame návštevu oboch partnerov. Tým získame predbežné informácie o počte a pohyblivosti spermií. Zároveň prebehne odber krvi u partnerky (hormonálny profil, imunologické vyšetrenia, genetické vyšetrenia). U žien ide štandardne o hormonálne, imunologické a ultrazvukové vyšetrenie.
Základné vyšetrenia partnera:
- Základný spermiogram a funkčné testy spermií - informácie o koncentrácii, pohyblivosti a morfológii spermií.
- Test integrity DNA spermií - poskytuje informácie o kvalite genetickej výbavy spermií.
Spermiogram u partnera hodinu pred konzultáciou s IVF špecialistom.
Základné vyšetrenia partnerky:
- Stanovenie hormonálneho profilu - vrátane AMH, podľa ktorého možno určiť ovariálnu rezervu. Na základe výsledkov hormonálneho profilu, AMH a veku ženy je zvolený dlhý alebo krátky stimulačný protokol a vhodná kombinácia stimulačných preparátov.
- Imunologické vyšetrenia - prítomnosť protilátok, bunková imunita, celiakia, zoonózy, NK bunky a pod.
- Genetická konzultácia a genetické vyšetrenia - karyotyp, prípadne ďalšie testy odporúčané klinickým genetikom (napr. trombofilné mutácie, vrodené poruchy zrážania krvi, cystická fibróza, SMA).
- Ultrazvukové vyšetrenie.
Endometrióza je sama osebe len diagnóza, ale reprodukčné ukazovatele môžu mať ženy s endometriózou diametrálne odlišné. Podľa štúdií endometrióza mierne znižuje úspešnosť IVF liečby, ale ak sa žena s endometriózou pre cyklus IVF rozhodne ešte v čase, keď má dobrú zásobu vajíčok, tak kumulatívna úspešnosť oproti ženám, ktoré endometriózu nemajú, až taká diametrálne odlišná nie je. Ak sa však endometrióza dostane do štádia, keď poškodzuje funkciu vaječníkov a zásobu vajíčok, bude aj celková úspešnosť toho procesu nižšia.

3. Stimulácia vaječníkov
Pre podstúpenie mimotelového oplodnenia je nevyhnutné získať väčší počet zrelých vajíčok. Preto sa vaječníky stimulujú podávaním hormónov. Počas stimulácie vaječníkov bude potrebných niekoľko kontrol v centre (2 - 4), pri ktorých sa ultrazvukom kontroluje odpoveď vaječníkov na stimuláciu a sledujú sa aj hormonálne ukazovatele z krvi. S určitým diskomfortom treba počítať ku koncu stimulácie. Ten sa môže prejaviť zadržiavaním vody v organizme, nafúknutým bruškom a pobolievaním v oblasti vaječníkov. Pri pravidelných kontrolách (obvykle 5., 8., 11. deň stimulácie) je pomocou ultrazvuku meraný počet a veľkosť folikulov a súčasne sa kontroluje hladina hormónov FSH, LH a E2 v krvi. Stimulácia väčšinou trvá minimálne 11-12 dní, odber vajíčok sa teda plánuje najskôr na 13., častejšie 14. deň. V prípade potreby, napr. nerovnomerného alebo pomalého rastu folikulov, je potrebné stimuláciu predĺžiť.
4. Ukončovacia injekcia a odber vajíčok
Posledný deň stimulácie si pacientka podľa inštrukcií večer aplikuje ukončovaciu injekciu. Je to veľmi dôležitý krok, ktorý zabezpečí, aby boli vajíčka v čase odberu zrelé v čo najväčšom počte. Pacientka si aplikuje 35 - 36 hodín pred odberom vajíčok preparát - Pregnyl, Ovitrelle alebo Dipherelline. Potom je deň pauza a ďalší deň prichádza aj s partnerom ráno na odber vajíčok. Odber vajíčok je jediný úkon v rámci umelého oplodnenia, ktorý sa vykonáva v krátkodobej vnútrožilovej anestézii. Trvá 5 - 15 minút a pacientka sa preberá okamžite po výkone ešte v zákrokovej miestnosti. Je potrebné, aby pacientka prišla na odber vajíčok nalačno, od polnoci nesmie nič piť ani jesť. Po zákroku zostáva ešte 2 - 2,5 hodiny sledovaná v zobúdzacej izbe. Vajíčka sa odsajú z vaječníkov (ovárií) vpichom cez pošvu pod ultrazvukovou kontrolou. Folikulárna tekutina s vajíčkami sa zbiera do skúmavky, ktorá sa odovzdáva do embryologického laboratória. Zákrok sa robí v krátkej celkovej anestézii.
5. Odber a spracovanie spermií
Odber spermií najčastejšie prebieha v rovnaký deň ako mimotelové oplodnenie v tzv. odberovej miestnosti v centre asistovanej reprodukcie. Odber spermií prebieha ráno v rovnaký deň ako odber vajíčok. Odber spermií je možné realizovať aj mimo nášho pracoviska, k tomu je nutné vyzdvihnúť v laboratóriu sterilnú nádobku a dodržať podmienky na prepravu. V tomto čase partner odovzdá vzorku spermií (ak nepoužívame zmrazené spermie).
6. Oplodnenie vajíčok
Po úspešnom odbere vajíčok a spermií sa vajíčka oplodnia v laboratóriu. Následne sa dohodne metodika oplodnenia vajíčok a ďalšie metódy, ktoré môžu zlepšiť výsledky liečby. Ak je na základe výsledkov spermiogramu a funkčných testov zvolené tzv. Najúčinnejšou metódu pri liečbe ťažších foriem mužskej neplodnosti je metóda ICSI (intracytoplazmatická injekcia spermie do vajíčka). Ide o mechanické vpravenie jednej spermie do vajíčka pomocou mikroihly pod špeciálnym mikroskopom.
7. Kultivácia embryí
Kultivácia prebieha po odbere vajíčok, presnejšie po ich oplodnení spermiami a trvá dva až tri dni. Nech už boli vajíčka oplodňované akokoľvek, nasledujúci deň po odbere vajíčok hodnotíme ich oplodnenie. Nasledujúcich 3 - 6 dní sa embryá vyvíjajú/kultivujú v laboratórnych podmienkach, ktoré čo najlepšie imitujú prostredie maternice. Prvý deň po odbere vajíčok embryológ oboznámi pacientku s výsledkom oplodnenia a dohodne s ňou termín embryotransferu - prenosu embrya do maternice. Ďalšie informácie o priebežnom vývoji embryí následne obdrží 3. Na 5. a 6. deň vývoja embryí telefonuje pacientka, aby sa spolu s embryológom dohodla na použití kvalitných embryí.
8. Embryotransfer
Embryotransfer je prenos embrya do maternice, ktorý nasleduje po jeho úspešnej kultivácii v inkubátore. Prenos embrya do maternice sa realizuje na 3. - 6. deň od odberu vajíčok. Na embryotransfer sa pár dostaví v dohodnutom čase do centra asistovanej reprodukcie. Po príchode a vypísaní súhlasov sa s embryológom dohodne na počte prenášaných embryí, prípadne na ďalších doplnkových metódoch. Štandardne prenášame jedno najprospektívnejšie embryo, zvyšné so súhlasom páru mrazíme. Nie je potrebné prísť nalačno (iba v prípade, ak sa embryotransfer robí v anestézii z rôznych medicínskych dôvodov). Samotný výkon štandardne trvá do 1 minúty a robí sa bez anestézie. Nie je bolestivý, netreba sa preto stresovať. Proces prenosu embrya do maternice - 14. až 18. Po 3 až 6 dňoch od oplodnenia sa embryo (môže aj viac) prenesie do maternice. Ihla s embryom sa zavedie cez krčok maternice do maternice, kde sa embryo usadí. V prípade transferu už predtým mrazeného embrya hovoríme o tzv. kryoembryotransfere. Pacientka otehotnie, ak sa niektoré z embryí uhniezdi na sliznici maternice. Po transfere je vhodné odpočívať a zbytočne nezaťažovať telo fyzickou aktivitou.
9. Testovanie tehotenstva
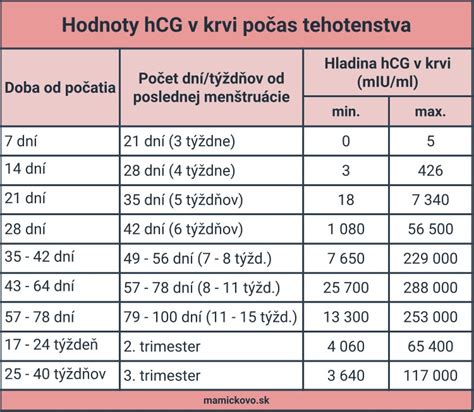
Desiaty až štrnásty deň po embryotransfere príde pacientka na tehotenský test (odberom krvi sa zistí hladina hormónu hCG). Tehotenstvo po umelom oplodnení sa potvrdí stanovením hladiny hCG z krvi. Odber sa realizuje najskôr 14. deň po odbere vajíčok. Odber krvi a tehotenský test - 26. až 30.
Doplnkové metódy a legislatíva
V centrách asistovanej reprodukcie sa používajú aj doplnkové metódy, ktoré zvyšujú pravdepodobnosť otehotnenia hneď počas prvého cyklu mimotelového oplodnenia. Medzi tieto metódy patrí napríklad preimplantačné genetické vyšetrenie embryí alebo špeciálne vyšetrenia spermií (EmbryoGlue). Na Slovensku je umelé oplodnenie legislatívne upravené a vyžaduje sa, aby partner uznal otcovstvo dieťaťa. Vek matky by mal byť do 39 rokov a 365 dní, pričom zdravotné poisťovne preplácajú maximálne 3 cykly umelého oplodnenia.
Financovanie a poisťovne
Mimotelové oplodnenie už nie je tak drahé a neodstupné ako tomu bývalo v minulosti. Svoj postoj k úhrade IVF zmenili zdravotné aj komerčné poisťovne. Na Slovensku existuje komerčné poistné krytie neplodnosti, pričom zdravotné poisťovne hradia tri cykly mimotelového oplodnenia ženy do dovŕšenia 39. rokov. Zdravotné poisťovne hradia 3 cykly umelého oplodnenia do dovŕšenia 39 rokov a 364 dní života ženy, ak bola potvrdená príčina neplodnosti buď na strane ženy, muža, alebo obidvoch partnerov súčasne. V rámci úhrady cyklov IVF sa hradí väčšia časť ceny liekov, ako aj výkonov spojených s umelým oplodnením. Istú časť výkonov však poisťovňa nehradí a tie si pacient uhrádza sám - ide o mikromanipulačné techniky oplodnenia vajíčok, mrazenie embryí a rovnako predimplantačné genetické vyšetrenie embryí. Samozrejme, doplatky za výkony nad rámec poisťovne sa odvíjajú od toho, aké techniky asistovanej reprodukcie sa budú realizovať u daného páru. Umelé oplodnenie sa neuhrádza ženám, ktoré v minulosti podstúpili umelé prerušenie tehotenstva alebo sterilizáciu na vlastnú žiadosť.
Preimplantačná genetická diagnostika (PGD)
Preimplantačné genetické testovanie (PGT) zahŕňa súbor molekulárno-biologických metód, ktoré umožňujú popísať genetický stav embrya ešte pred jeho implantáciou do maternice (embryotransferom). Najväčšou výhodou je zníženie rizika, že prenášané embryo bude niesť genetickú chybu. S odberom buniek na PGT z embrya v štádiu blastocysty (5. - 6. deň vývoja embrya) sme v IVF začali ako jedni z prvých, máme teda dlhoročné skúsenosti, ktoré sú pre zachovanie jeho životaschopnosti zásadné. Hlavnými výhodami vyšetrenia embryí až v štádiu blastocysty sú - minimálne poškodenie embrya pri odbere buniek a vyššia efektivita vyšetrenia. Odchýlky v počte chromozómov u vzniknutých embryí môžu spôsobiť zastavenie ich vývoja v rôznych fázach, niekedy ešte pred uchytením v dutine maternice, inokedy je potrebné navrhnúť umelé ukončenie tehotenstva. Môže sa však tiež narodiť dieťa postihnuté napríklad Downovým syndrómom. PGT-SR (predtým tiež PGS) sa vykonáva v prípadoch, keď je u jedného alebo oboch partnerov preukázané nosičstvo chromozómovej balancovanej translokácie alebo inej štrukturálnej prestavby chromozómov. PGT-M (predtým PGD) je určené pre páry, u ktorých je preukázané riziko prenosu závažného genetického ochorenia spôsobeného nefunkčnosťou konkrétneho génu. V minulosti mali takéto páry na výber: buď život bez detí, alebo riziko, že dieťa zdedí ochorenie. Vďaka PGT-M majú dnes páry nádej na zdravé deti. Genetické vyšetrenie embrya sa hradí samostatne. Cena za vyšetrenie jedného embrya sa v súčasnosti pohybuje okolo 350 €. Jedine zdravotná poisťovňa Union prispieva svojim poistencom na toto vyšetrenie, ale len pri špecifických indikáciách. To znamená v prípade, ak je v rodine potvrdený genetický dedičný problém a genetik odporučí genetické vyšetrenie embrya, aby sa toto ochorenie neprenášalo na ďalšie generácie. V takom prípade Union pacientom čiastočne uhrádza náklady na toto vyšetrenie do výšky 900 €. Ostatné zdravotné poisťovne zatiaľ genetické vyšetrenie embryí neuhrádzajú.
Genetické testovanie embryí: Čo potrebujete vedieť o PGT-A a IVF
Dôležité odporúčania počas IVF cyklu
Mimotelové oplodnenie môže byť emocionálne náročné ako pre pár, tak i pre celú rodinu. Nie je výnimkou, že páry, ktoré podstúpia mimotelové oplodnenie bojujú počas celého procesu s obavami a strachom z neúspechu. Možné zdravotné riziká spojené s liečbou neplodnosti sa dajú vďaka odbornosti lekárov a moderným technológiám redukovať na minimum.
Životný štýl a zdravie
Odporúčame pokračovať v štandardnej strave, na akú ste zvyknutí. Režimové opatrenia v zmysle zmeny životného štýlu a úpravy hmotnosti je potrebné urobiť oveľa skôr, ako vstúpite do IVF cyklu, aby mali čas prejaviť sa na kvalite spermií/prípadne na odpovedi na stimuláciu vaječníkov. Nie je potrebné nejako výrazne upravovať svoje návyky. Dokonca, ak štandardne cvičíte, robte to aj naďalej. Štandardne neodporúčame prestať pracovať, nijako to nekoliduje s našou liečbou. Je to na vašom zvážení. Cieľom by malo byť pohybovať sa v čo najmenej stresujúcom prostredí. Pri hormonálnej liečbe nie je vhodné slnenie ani solárium. Rovnako, ku koncu stimulácie a tesne po embryotransfere neodporúčame sauny a horúce kúpele. Vzhľadom na to, že väčšinou sa lieky po odbere vajíčok aplikujú aj do pošvy, kúpanie sa v bazénoch tiež nie je optimálne. O všetkých liekoch, ktoré užívate, je dobré informovať svojho lekára. Štandardne odporúčame komplexné prenatálne vitamíny, je dobré s nimi začať aspoň mesiac pred začiatkom stimulácie. Niekoľko mesiacov pred IVF cyklom je vhodné užívať kyselinu listovú. Vitamínové preparáty môžu pomôcť upraviť aj kvalitu spermií u partnera, tiež ich je však potrebné užívať aspoň 2 mesiace pred IVF cyklom. Pri nízkych koncentráciách v krvi, a predovšetkým v zimných mesiacoch, treba užívať aj vitamín D. Veľmi dôležitý je aj dostatok spánku. Niekedy sa pred IVF cyklom odporúča aj užívanie melatonínu v dávke 2 mg večer.
Ku koncu stimulácie, 5 - 6 dní pred odberom vajíčok a niekoľko dní po odbere vajíčok, už pohlavný styk s ejakuláciou do pošvy nie je vhodný. V tomto období bývajú vaječníky citlivejšie a môžu byť bolestivé, navyše sa môže podráždiť krčok maternice. Primerané pitie alkoholu počas hormonálnej stimulácie nezakazujeme. Mierne užívanie môže dokonca znížiť stres spojený s liečbou neplodnosti. Samozrejme, akýkoľvek exces je nevhodný. Miera platí aj pri káve. Fajčenie nie je vhodné. Ani u muža, ani u ženy.
O plánovanej ceste lietadlom informujte svojho lekára. Krátke lety sú akceptovateľné, niekedy pri nich treba doplniť liečbu o lieky, ktoré znižujú zrážanlivosť krvi. Napriek diskrepantným výsledkom štúdií aj názorom niektorých lekárov, dlhé lety, predovšetkým medzikontinentálne, v období krátko po embryotransfere neodporúčame. Samozrejme, je vhodné vyhýbať sa ľuďom s akútnym infekčným ochorením. Aj bežná chrípka počas stimulácie môže byť nebezpečná, pretože môže znemožniť odber vajíčok. Vo včasnom tehotenstve sa rovnako snažte vyhýbať chorým ľuďom. Ak však ochoriete, netreba robiť paniku. Počas stimulácie vaječníkov treba o tomto fakte informovať centrum, vo včasnom tehotenstve svojho lekára.
Emocionálna podpora
Buďte pozitívne naladení a verte v úspech. Súčasne však počítajte aj s neúspechom, pretože ani IVF liečba nie je 100-percentná. Ani po neúspechu sa však netreba vzdať svojho sna mať vlastné dieťa. Pripravte seba aj svojho partnera na zmeny nálad. Patrí to k tomu. Musíte jeden druhého podržať. Ani pre jedného to nie je ľahké. Pite veľa tekutín, sústreďte sa na to. Dostatok tekutín je najlepšou prevenciou i liečbou hyperstimulačného syndrómu. Cvičte, ak vám to vyhovuje. Väčšina cvičení (okrem dlhých behov a rotačných cvičení) nie je nevhodná. Ak máte pochybnosť, poraďte sa s lekárom.

Čo robiť, ak sa prvý cyklus nepodarí?
Ak sa vám teda prvý cyklus nepodarí, lekár vám môže (aj vzhľadom k veku) navrhnúť absolvovať ďalšie. V prípade, že ste mali darované vajíčka a časť z ich je zmrazená, pokračovať sa dá po krátkej dobe. Aby ste zvýšili svoje šance na otehotnenie, odporúča sa zmeniť životný štýl (ak ste to ešte neurobili pred prvým cyklom mimotelového oplodnenia). Existujú aj medicínske metódy, ktoré môžu zvýšiť pravdepodobnosť otehotnenia a úspešného donosenia bábätka (treba však rátať s tým, že ich zväčša nepreplácajú zdravotné poisťovne). Medzi takéto metódy patrí preimplantačná genetika alebo EmbryoGlue.
Neplodnosť, jej liečba a prípadné rozhodnutie pre umelé oplodnenie nie je jednoduchý proces. O to ťažší, ak už podstúpite jeden cyklus mimotelového oplodnenia a nemusí byť úspešný. Rozprávajte sa s partnerom/partnerkou a najbližšími o svojich pocitoch a rovnako sa nezabudnite pýtať lekára na všetko, čo vás zaujíma. Čo sa týka finančnej záťaže, tú vám vopred objasní centrum asistovanej reprodukcie, ktoré navštevujete.