Je nepísaným pravidlom, že tehotné ženy bývajú vylúčené z klinických štúdií. Keď sa zastaví srdce, záleží na každej minúte. S každou minútou, ktorá ubehne, než sa podarí srdce znovu naštartovať, sa šance na prežitie znižujú.
Anne Lyerly bola preto dosť prekvapená, keď pred dvadsiatimi rokmi v noci zavolal lekár počas oživovania pacientky so zástavou srdca. Doktorka Lyerly bola čerstvo atestovaná gynekologička. Na telefóne bol internista, zúfalo sa pokúšajúci oživiť zomierajúcu pacientku. Tehotnú zomierajúcu pacientku. Volal preto, že jeho nadriadený chcel vedieť, či liek, nevyhnutný pri liečbe zástavy srdca, neublíži plodu. Doktorka Lyerly zostala zarazená. Väčšina liekov sa nikdy netestovala na tehotných ženách, takže si uvedomovala, že je šanca, že liek poškodí plod. Jej odpoveď však bola jednoznačná: „Povedz mu, že ide o život. Je úplne jedno, aký liek použije.“
V nasledujúcich rokoch doktorka Lyerly (teraz už ako gynekologička-pôrodníčka a bioetička na Univerzite v Severnej Karolíne) dostávala takéto otázky znova a znova. Pýtali sa kolegovia, pacientky aj známi, ktorí chceli vedieť, či je pre tehotnú ženu bezpečné pokračovať v užívaní antidepresív, liekov na migrénu alebo používať inhalátor pri astme. Niekedy bola odpoveď jednoznačná: zomierajúca žena má dostať liek, ktorý jej zachráni život. A to bez ohľadu na riziká, ktoré užitie lieku znamená pre plod.
Keďže testovanie liekov na tehotných ženách sa dlhodobo považuje za neetické, vedci jednoducho nepoznajú odpoveď, či sú mnohé z často užívaných liekov bezpečné pre tehotné ženy. V posledných rokoch sa však skupinka odborníčok na bioetiku spolu s Anne Lyerly rozhodla zmeniť dlhotrvajúci nezáujem vedy o tehotné ženy. Tvrdia, že veda a spoločnosť sa mýli a že naša snaha ochrániť tehotné ženy a deti počas vývoja v maternici ich v skutočnosti ohrozuje. „Etika nevylučuje, aby sme do výskumov zahŕňali aj tehotné ženy,“ hovorí doktorka Lyerly.
História a dôsledky
16. decembra 1961 publikoval časopis Lancet list od austrálskeho gynekológa, Williama McBridea. Doktor McBride napísal, že v uplynulých mesiacoch ho znepokojili opakujúce sa vrodené vývojové vady u novorodencov, konkrétne závažné poškodenia končatín. Matky týchto detí užívali počas tehotenstva nový liek s názvom Distaval. V nasledujúcich mesiacoch hlásili podobné prípady aj ďalší doktori. Čoskoro sa ukázalo, že talidomid, sedatívum, ktoré bolo propagované ako bezpečný liek na liečbu rannej nevoľnosti tehotných žien, mal v skutočnosti zdrvujúce dopady na verejné zdravie.

Ďalšia kríza nastala o desať rokov, keď vedci zistili, že diethylstilbestrol, ktorý sa bežne predpisoval na odvrátenie potratu, zvyšoval riziká rakoviny u dievčat, ktoré boli v maternici vystavené jeho pôsobeniu. Tieto tragédie zanechali po sebe dedičstvo, ktoré sa prejavilo v tom, ako sa dnes pozeráme na tehotné ženy a lieky. Tehotné ženy sa, pochopiteľne, začali stavať k užívaniu liekov opatrne. Vedci, farmaceutické firmy a politici sa čoraz viac zdráhali povoliť tehotným ženám (a dokonca aj ženám, ktoré sú v plodnom veku) účasť na klinických štúdiách.
Potreba liečby v tehotenstve
Na prvý pohľad sa zdá byť táto opatrnosť na mieste. Mnohé z liečiv, ak sú užívané v nesprávnych dávkach a v nevhodnom čase, prechádzajú cez placentu a môžu narušiť vývoj plodu alebo viesť až k potratu. Zároveň však platí, že mnohé budúce matky potrebujú užívať lieky.
Tento rok porodí na celom svete okolo 130 miliónov žien. Medzi nimi budú mnohé, ktoré zápasia s rôznymi zdravotnými ťažkosťami od depresie po diabetes, od migrény po maláriu, epilepsiu, Crohnovu chorobu a mnohé iné. Veľkej skupine tehotných žien predpíšu lekári počas tehotenstva aspoň jeden liek. Podľa niekoľkých analýz databáz predpísaných liekov je podiel tehotných žien, ktoré dostanú počas tehotenstva aspoň jeden recept:
- 56 % v Dánsku a v Kanade
- 57 % v Nórsku
- 64 % v USA
- 85 % v Nemecku
- 93 % vo Francúzku
Príbehy budúcich matiek
Heidi Walker, laboratórnu techničku z anglického Nottinghamu, na jeseň v roku 2013 hospitalizovali so závažnou depresiou. Počas dvojmesačného pobytu v nemocnici sa pomaly dala dokopy. Čiastočne aj vďaka antidepresívam a antipsychotikám, liekom proti úzkosti a liekom na spanie. Niekoľko mesiacov po tom, ako ju prepustili, Heidi nečakane zistila, že čaká svoje prvé dieťa, dievčatko. „Bolo to pre mňa prekvapenie,“ spomína. Čoskoro však zistila, že žiaden zo štyroch liekov, ktoré užívala, nebol dostatočne testovaný na tehotných ženách. Štúdie na zvieratách vyvolávali mierne obavy.
Tak ako mnohé ženy s chronickými chorobami, stála Heidi pred mučivým rozhodnutím. Na jednej strane sa obávala toho, čo by mohli lieky urobiť s jej vyvíjajúcou sa dcérou. „Užívala som viacero liekov a prišlo mi to riskantné. Každý už počul o talidomide a podobných veciach.“ Zároveň sa však obávala toho, čo sa stane, ak lieky vysadí a depresia sa vráti. „Budem schopná postarať sa o dieťa?“ pýtala sa.
Po konzultácii so svojím lekárom sa Heidi rozhodla vysadiť všetky lieky. Nahradila ich nízkymi dávkami sertralínu - antidepresívom, ktorého účinky sú u tehotných žien relatívne dobre preskúmané. Ako však znižovala dávky liekov, dostavili sa vážne ťažkosti. „Bolo to pre mňa psychicky veľmi náročné,“ spomína. „Mala som triašku, pocit elektrických výbojov v mozgu a cítila som sa veľmi, veľmi zle.“ Heidi, ktorá porodila minulý rok v januári, však verí, že sa rozhodla dobre. „Nikdy neviete. Ak by som pokračovala v užívaní liekov a dcére by niečo bolo, mala by som veľké výčitky. Kto by nemal?“
Mnohé budúce matky sa rozhodli rovnako. Keďže nemajú dostatočné údaje o bezpečnosti liekov, ženy aj zdravotníci sa prikláňajú k opatrnosti. Keď Rachel Tackitt na jeseň roku 2014 otehotnela, neurologička jej oznámila, že má len veľmi obmedzené informácie o bezpečnosti lieku, ktorý užívala na chronické migrény. „Moja lekárka povedala, že mi nemôže s čistým svedomím odporučiť ani povoliť pokračovať v užívaní lieku.“ Rachel napokon tento liek vysadila, rovnako aj ďalšie dva, ktoré brala na migrénu. Vzápätí sa jej bolesti hlavy vrátili v plnej sile. Každý týždeň až do júla, kým neporodila, trpela dvoma až tromi vyčerpávajúcimi migrénami. Najmä v prvom trimestri strávila veľa času tým, že len ležala v tmavej miestnosti a čakala, kým sa bolesť hlavy skončí.
Pravidelná Správa o úmrtiach tehotných žien v Spojenom kráľovstve a Írsku opisuje prípady, keď tehotné ženy zomreli po tom, ako prestali užívať lieky na astmu či epilepsiu. Neliečené ochorenie u matky je rovnako nebezpečné aj pre plod. Napríklad neliečená depresia zvyšuje riziko, že dieťa nebude dobre prospievať, môže viesť k predčasnému pôrodu a nízkej pôrodnej hmotnosti. Rovnako aj neliečená astma. „Odmietaním riešenia zdravotného stavu ženy napokon často poškodíme plod ešte viac,“ hovorí Maggie Little, bioetička na Univerzite v Georgetowne vo Washingtone D.C., ktorá sa špecializuje na etiku reprodukcie a výskumu.
Iniciatíva Druhá vlna
Nezodpovedané otázky pri liečbe tehotných žien trápia Anne Lyerly, odkedy sa stala lekárkou. Keď v roku 1995 promovala, medicína sa práve začínala prikláňať smerom k starostlivosti založenej na dôkazoch. Tá kladie v starostlivosti o pacienta dôraz na dodržiavanie presných, vedecky preskúmaných postupov, nie na osobnú skúsenosť či intuíciu. Tento dôraz na vedecké dôkazy však akoby neplatil pri liečbe tehotných žien. Doktorka Lyerly bola nedostatkom dát frustrovaná, pretože svojim pacientkam chcela dávať lepšie odporúčania ohľadne liekov, ktoré užívali.
Keď sa začiatkom nového milénia stala členkou etickej komisie, ktorá schvaľuje návrhy na výskum na ľudských subjektoch, jej frustrácia ešte vzrástla. Po tom, ako strávila hodiny s tehotnými pacientkami hľadaním odpovedí na ich otázky o liekoch, mala hodnotiť návrhy na štúdie, ktoré mali potenciál tieto otázky zodpovedať. Uvedomila si však, že tehotné ženy sú často z výskumov automaticky vylúčené, a to aj v prípade, že výskum pre ne predstavuje minimálne riziko. „Ľudia majú pohotovú odpoveď: Je neetické testovať na tehotných ženách.“ Anne Lyerly im často oponovala, že oveľa väčšie riziko je liečiť tehotné ženy bez dôkazov, no dlhé roky sa nič nemenilo.
Jedného dňa, niekedy v roku 2007 alebo 2008, keď znova zasadala v komisii, jej to sympaticky pôsobiaci vedec povedal narovinu: „Chápem, kam mierite… ale musím sa priznať, že tehotné ženy proste do výskumu nezahŕňam.“ A to bola posledná kvapka. Doktorka Lyerly sa spojila s kolegyňami, ktoré mali na túto vec podobný názor: Maggie Little (bioetička z Georgetown univerzity) a Ruth Faden (bioetička z John Hopkins Univerzity).

S týmito obavami nie sú samy. „Stále je tu mnoho liekov, o ktorých toho veľa nevieme, vrátane tých, ktoré sa používajú pomerne často,“ vraví Jan Friedman, genetik z Univerzity v Britskej Kolumbii v Kanade. Doktorky Lyerly, Little a Faden sa rozhodli, že táto téma potrebuje aktívnu advokáciu. Trojica žien na jar v roku 2009 spustila iniciatívu s názvom Druhá vlna - kampaň na podporu eticky zodpovedného výskumu na tehotných ženách. Tento názov odkazuje na takzvanú prvú vlnu, ktorú predstavuje reforma klinického výskumu z roku 1990, keď vedci začali do štúdií zahŕňať viac žien.
Iniciatíva prepisuje známy scenár. Celé desaťročia sa etika využívala na to, aby sa ospravedlnilo vylúčenie tehotných žien z výskumov. Doktorky Lyerly, Little a Faden prinášajú opačný argument: zahrnúť tehotné ženy do výskumu je etickou povinnosťou. Správať sa, akoby tehotné ženy neexistovali, je jednoducho neospravedlniteľné a odopiera im to prístup k medicínskemu pokroku. „Financujeme biomedicínsky výskum svojimi daňami a chceme z neho mať úžitok rovnako ako všetci ostatní,“ vraví Ruth Faden.
Nezodpovedané otázky a riziká
Okrem toho, že je to nespravodlivé, sa nebezpečne zväčšujú aj medzery v poznaní. Napriek tomu, že mnohé netestované lieky sú počas tehotenstva bezpečné, iné sú na trhu roky bez toho, aby sme o ich rizikách pre tehotné ženy čo i len tušili. Napríklad v roku 2006 časopis New England Journal of Medicine napísal, že ženy, ktoré užívajú ACE inhibítory (lieky často predpisované pri vysokom krvnom tlaku) počas prvého trimestra tehotenstva, majú takmer trojnásobne vyššie riziko, že ich dieťa bude mať závažnú vrodenú vývojovú vadu. V tom čase už boli ACE inhibítory na trhu viac ako tridsať rokov a všeobecne boli považované za bezpečné aj pre tehotné ženy.
Je to irónia príbehu talidomidu. Ten sa zvyčajne uvádza ako dôvod, prečo tehotné ženy do výskumov nezahŕňať. Ale ani talidomid nebol testovaný na tehotných ženách predtým, než sa dostal do predaja. Jeho účinky majú navyše také katastrofálne následky na vyvíjajúci sa plod, že stačil malý výskum a jeho ničivé účinky by boli odhalené, čo by zachránilo tisíce detí. „Ak budeme poctivejšie skúmať účinky liekov v tehotenstve pred tým, ako lieky schválime, zabránime ďalším podobným prípadom ako talidomid,“ hovorí Maggie Little.
Vylúčenie tehotných žien z účasti na výskume liekov spôsobuje, že lekári nevedia, ako liečiť choré tehotné pacientky. V čase založenia Iniciatívy druhej vlny sa zhodou okolností toto nebezpečenstvo desivo prejavilo v súvislosti s novým nebezpečným vírusom. V apríli 2009 americké Centrum pre kontrolu ochorení a prevenciu (CDC) ohlásilo, že dve deti v Spojených štátoch sa nakazili vírusom prasacej chrípky H1N1. Tehotné ženy boli vo väčšej miere ako bežná populácia ohrozené závažnými komplikáciami ochorenia, hospitalizáciou a úmrtím. Počas prvých dvoch mesiacov, od kedy sa vírus objavil v USA, naň zomrelo minimálne šesť nakazených tehotných žien.
CDC odporučilo podávať tehotným ženám oseltamivir - antivirotikum, ktoré poznáme pod názvom Tamiflu. Niekoľko malých observačných štúdií naznačovalo, že je nepravdepodobné, že by liek spôsoboval závažné vrodené vady. Mnohé zo zmien v tehotenstve ako zvýšený objem krvi a zmeny fungovania pečene či obličiek ovplyvňujú účinnosť užívaných liekov. No tento vplyv často nie je možné dopredu odhadnúť. Kým nie je liek testovaný špecificky na tehotných ženách - a oseltamivir v tej dobe nebol - zdravotníci si nemôžu byť istí správnym dávkovaním.
Obavy boli oprávnené. Podľa výskumu publikovaného v roku 2011 tehotné ženy vylučujú z tela liek rýchlejšie ako ostatné ženy. To znamená, že dávky lieku u tehotných žien, ktoré užívali Tamiflu počas pandémie, neboli dostatočné. Niektorí odborníci a odborníčky sa domnievajú, že aj to mohlo prispieť k zraniteľnosti tejto skupiny obyvateľstva: dávkovanie antivirotík bolo príliš nízke.
Prípad kosáčikovitej anémie
Shifneez Shakir, bývalá učiteľka chémie z Maledív, zažila za posledných desať rokov tri náročné - a veľmi rozdielne - tehotenstvá. Shifneez trpí závažnou formou ochorenia červených krviniek - kosáčikovitou anémiou. Červené krvinky sú za normálnych okolností oválne a bacuľaté, no pri tomto ochorení menia svoj tvar na polmesiac. Deformované červené krvinky môžu upchávať krvný obeh, čím zamedzujú prísun kyslíka do tkanív. Ženy s týmto ochorením majú zvýšené riziko predčasného pôrodu, pôrodu dieťaťa s nízkou pôrodnou hmotnosťou a tiež potratov.
V súčasnosti je na toto ochorenie známy jediný liek s názvom hydroxyuerea - určený na liečbu rakoviny. Bezpečnosť tohto lieku pre tehotné ženy nebola doteraz riadne preskúmaná. Jeho vysoké dávky spôsobovali pri štúdiách na zvieratách vrodené defekty u jahniat. Počas svojich prvých dvoch tehotenstiev v rokoch 2005 a 2008 sa Shifneez rozhodla liek neužívať. A to aj napriek tomu, že je to jediný liek, vďaka ktorému je jej krvný obeh plynulý a ona netrpí neznesiteľnými bolesťami. Po vysadení lieku sa jej zdravie rapídne zhoršilo a v jedenástom týždni svojho prvého tehotenstva potratila. „Bola som zničená,“ spomína Shifneez.
Keď v roku 2013 otehotnela tretíkrát, bola odhodlaná vyhnúť sa ďalšej takejto kríze. Tentokrát sa rozhodla, že liek bude užívať naďalej. Napriek tomu, že celé tehotenstvo zvládala dobre, málokto z lekárov či lekárok podporil jej rozhodnutie. Keď sa dozvedeli, aký liek užíva, odporučili jej interrupciu. Shifneez s manželom odkladali moment, keď rodine a priateľom oznámia, že je tehotná, pre prípad, že by tehotenstvo muselo byť ukončené. Ani pravidelné ultrazvukové vyšetrenia ju nezbavili strachu. Čo ak má dieťa nejakú vadu, ktorú na ultrazvuku nevidno? „Psychicky som sa pripravovala na najhoršie,“ vraví.
Prvého júla 2014 sa jej narodila dcérka Eiliyah. „Prvé čo som sa spýtala bolo: Je v poriadku? Bola som veľmi nervózna. A potom som ju uvidela.“ Vážila 2,9 kg a bola dokonalá. „Bol to neuveriteľný okamih,“ vraví Shifneez. No aj rok po pôrode, si uvedomuje, že jej úzkosť pretrváva. Obáva sa, či nemohli lieky spôsobiť abnormality, ktoré sa zatiaľ neprejavili. Úzkostlivo pozoruje dcérku a jej vývoj.
Pre milióny žien na celom svete, ktoré potrebujú užívať lieky, nie je rozhodovanie jednoduché a neexistujú pre ne správne odpovede. Každý jeden pacient/pacientka si musia starostlivo zvážiť svoj zdravotný stav a svoje priority, zvážiť benefity a riziká liečby konkrétnymi liekmi.
Hormonálna liečba a tehotenstvo
Hormonálna liečba môže zohrávať významnú úlohu v tehotenstve, najmä pri riešení problémov s plodnosťou alebo pri udržiavaní tehotenstva.
Mirena a tehotenstvo
Mirena je vnútromaternicové teliesko, ktoré uvoľňuje hormón levonorgestrel do maternice. Používa sa na antikoncepciu a liečbu silného menštruačného krvácania.
Upozornenia a riziká spojené s Mirenou:
- Vypudenie: Svalové sťahy maternice počas menštruácie môžu vytlačiť teliesko z miesta alebo ho vypudiť. Riziko je vyššie pri nadváhe alebo silnom menštruačnom krvácaní.
- Perforácia: Môže dôjsť k prederaveniu alebo preniknutiu telieska do steny maternice, najčastejšie počas umiestňovania. Riziko je zvýšené u dojčiacich žien a u žien, ktorým bola Mirena zavedená skôr ako 36 týždňov po pôrode.
- Mimomaternicové tehotenstvo: Ak žena otehotnie počas používania Mireny, riziko mimomaternicového tehotenstva je relatívne zvýšené.
- Infekcie panvy: Existuje zvýšené riziko infekcie panvy, najmä po zavedení telieska a počas prvého mesiaca po zavedení.
- Depresia alebo depresívna nálada: U niektorých žien sa vyskytli príznaky depresie.
- Vplyv na menštruačný cyklus: Mirena ovplyvňuje menštruačný cyklus, môže spôsobiť špinenie, slabé alebo silné krvácanie. Niektoré ženy počas používania Mireny nemajú menštruáciu.
Dôležité informácie pre používateľky Mireny:
- Pravidelne kontrolovať vlákna telieska.
- Vyhľadať lekára v prípade bolesti, abnormálneho krvácania, závratov alebo príznakov tehotenstva.
- Informovať lekára o užívaní iných liekov.
Hormonálna antikoncepcia a tehotenstvo
Hormonálna antikoncepcia, ako sú tabletky, implantáty, telieska, injekcie, krúžky a náplasti, ovplyvňuje hladinu hormónov v tele a zabraňuje otehotneniu.
Riziká spojené s hormonálnou antikoncepciou:
- Vedľajšie účinky (bolesti hlavy, nevoľnosť, zmeny nálady, akné, bolesti prsníkov).
- Zvýšené riziko krvných zrazenín (trombóza, pľúcna embólia, infarkt, mŕtvica), najmä pri kombinovanej antikoncepcii s obsahom estrogénu.
- Dočasné zníženie plodnosti po vysadení.
Štítna žľaza a gravidita
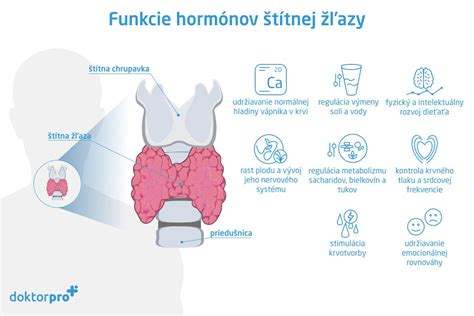
Nenápadný, no dôležitý orgán ukrytý pod hrtanom zabezpečuje správne fungovanie mnohých procesov v našom tele. Štítna žľaza svojimi hormónmi ovplyvňuje fungovanie celého tela. „Výrazne však vplýva aj na priebeh gravidity a vývoj dieťaťa,“ hovorí endokrinológ MUDr. Juraj Štekláč, PhD.
Štítna žľaza výzorom pripomína motýľa a je uložená v dolnej časti krku pod hrtanom. Je síce malá, no jej úloha v organizme je nezastupiteľná. Produkuje hormóny tyroxín, trijódtyronín a kalcitonín. Štítna žľaza má pod palcom aj termoreguláciu. Zúčastňuje sa na krvotvorbe, ovplyvňuje metabolizmus kostí a tiež budovanie svalovej hmoty.
Vyšetrenie fungovania štítnej žľazy podstúpi každá tehotná žena po potvrdení tehotenstva v rámci gynekologickej prehliadky. Vo vzorke krvi sa zisťuje koncentrácia tyreostimulačného hormónu, voľný tyroxín a protilátky proti štítnej žľaze. Vyšetrenie môže prezradiť, že je všetko v poriadku, no výsledkom môže byť aj potvrdená znížená alebo zvýšená funkcia štítnej žľazy. V takom prípade budúcu mamičku gynekológ odosiela na vyšetrenie k endokrinológovi.
„Cieľom tohto testu je včas odhaliť prípadnú poruchu štítnej žľazy. Keby ostala nepoznaná a neliečená, mohlo by to mať nepriaznivé následky pre tehotenstvo aj vyvíjajúce sa dieťa,“ vysvetľuje MUDr. Štekláč. Pri zníženej činnosti tohto orgánu rastie riziko potratu a hrozí tiež to, že plod nebude správne prospievať. Ohrozený je aj vývin mozgu dieťaťa, jeho inteligencia a psychomotorický vývoj. Ani neliečená zvýšená funkcia štítnej žľazy nemusí ostať bez následkov.
Dôvodom, prečo môžu počas tehotenstva prepuknúť problémy so štítnou žľazou je fakt, že telo má vtedy zvýšené nároky na tvorbu jej hormónov. Vyvíjajúci sa plod totiž prvé tri mesiace ešte nemá vytvorenú štítnu žľazu. Preto je úplne odkázaný na svoju mamu, ktorá vyrába tieto hormóny nielen pre seba, ale aj preň. A na zvýšenú záťaž nemusí tento orgán zareagovať dostatočne.
„Samotné tehotenstvo nebýva priamou príčinou ochorenia štítnej žľazy, toto obdobie ho môže pomôcť iba odhaliť. Často je to totiž tak, že porucha tohto orgánu je u ženy prítomná už pred graviditou, no nemusí o nej vedieť, pretože sa vôbec neprejavuje. Stáva sa to napríklad pri autoimunitnom zápale štítnej žľazy, ktorý v súčasnosti patrí medzi čoraz častejšie choroby žien. Žena pri ňom ale nemusí nič pociťovať a dokonca môže mať v krvi aj normálne hladiny hormónov štítnej žľazy. Záťažová situácia, akou tehotenstvo jednoznačne je, ale môže všetko zmeniť a štítna žľaza zrazu nemusí fungovať správne,“ hovorí endokrinológ.
Tehotenstvo však môže paradoxne dobre vplývať na ten typ zvýšenej činnosti štítnej žľazy, za ktorú môže autoimunitné ochorenie štítnej žľazy. „V gravidite sa prejavy imunitného systému akoby potláčajú, preto sa jeho priebeh neraz zlepší.“
„Ťažko sa to rozlíši, mnohé prejavy ochorenia tohto orgánu sú totožné so symptómami gravidity. Práve preto všetky tehotné podstupujú povinný odber krvi na vyšetrenie funkcie štítnej žľazy. Dnes sú už, našťastie, jej ochorenia dobre podchytené a naozaj sa nestáva, aby sme ich neodhalili,“ hovorí MUDr. Štekláč.
To, či netrpíte nejakou poruchou štítnej žľazy, by však bolo dobré vedieť ešte pred plánovaným otehotnením. „Tento postup je opodstatnený najmä v prípadoch, ak sa v rodine vyskytla choroba štítnej žľazy. Predispozíciu na ňu je možné zdediť hlavne v ženskej línii stará mama, mama a dcéra. O fungovaní štítnej žľazy by bolo ideálne vedieť ešte pred otehotnením aj z iného dôvodu. „Ak sa u ženy potvrdí chorobný stav skôr, svojho endokrinológa by mala určite informovať, že plánuje tehotenstvo. Takto ju na to môže dopredu pripraviť. Napríklad pri zníženej funkcii štítnej žľazy jej zvýši dávku hormonálnych liekov, vďaka čomu môže lepšie zvládnuť záťažovú situáciu, akou gravidita určite je,“ ozrejmuje MUDr. Štekláč.
Potvrdilo vám vyšetrenie poruchu štítnej žľazy? Neľakajte sa. Neznamená to, že vás automaticky čaká nepriaznivá prognóza. Od nepriaznivých následkov vás uchráni aj nasadená liečba. Tej sa tiež neobávajte, je jednoduchá, účinná a bezpečná. Ak máte zníženú činnosť štítnej žľazy, lekár vám predpíše hormonálnu terapiu. Netreba sa jej vyhýbať ani brániť. V prípade, že vám diagnostikovali zvýšenú činnosť štítnej žľazy, tiež vás čaká pravidelné užívanie liekov. No pri tejto diagnóze dostanete tablety na utlmenie jej činnosti. Ani z tých nemusíte mať strach. Ak by ste ich neužívali, riskovali by ste tiež to, že sa váš organizmus rýchlo vyčerpá. Pri tejto poruche totiž funguje na vyššie obrátky.
„Stáva sa, že pacientky nechcú brať lieky, lebo sa boja negatívneho vplyvu na dieťa. Dôvod na obavy však nemajú. Omnoho horšie by bolo, keby ich neužívali. Riskovali by zdravie vyvíjajúceho sa plodu a priebeh tehotenstva. No nielen to. Neliečená zvýšená aktivita tohto orgánu u matky by u dieťaťa mohla vyprovokovať útlm činnosti štítnej žľazy. Liekom na ochorenia štítnej žľazy sa počas tehotenstva naozaj nevyhýbajte. Ak ich budete poctivo prehĺtať, je možné, že po pôrode ich znova nebudete potrebovať. „Môže to evokovať dojem, že budúca mamička ich počas tehotenstva brala zbytočne, lebo po narodení dieťaťa sa jej stav znovu upravil.“
Kedysi sa odporúčalo dať si tablety jódu ako prevenciu problémov so štítnou žľazou. „Isteže, jód môže pomôcť, ale len vtedy, ak je u pacientky zistený nedostatok tohto minerálu. Tento chorobný stav je už ale dnes skôr raritný, pretože v polovici minulého storočia sa u nás začala jodizovať soľ. Ním sú potom solené v podstate všetky potraviny, čím je zabezpečený dostatočný prísun jódu pre všetkých. Jeho nedostatok je teoreticky možný iba vo výnimočných prípadoch. Napríklad na lazoch, kde si človek vyrába sám všetky potraviny a voda, ktorú konzumuje, nemá dostatočný obsah jódu. V prípade, že by sa budúca mamička predsa len obávala nízkej hladiny jódu a nasadila výživový doplnok s obsahom tohto minerálu, prípadného predávkovania sa obávať nemusí.
Obávate sa, že vaše problémy so štítnou žľazou zdedí vaše dieťa? Prvé informácie o jej fungovaní sa dozviete už krátko po jeho narodení. „U dieťaťa sa robí odber vzorky pupočníkovej krvi, v ktorej sa stanovuje hladina hormónov štítnej žľazy.“
Štítna žľaza a tehotenstvo
Príprava na tehotenstvo a strava
Aj napriek všetkým snahám ľudstva nahradiť a prísť na koreň všetkým prírodným procesom, tehotenstvo a pôrod zostávajú jediným spôsobom, ako priviesť na svet nového človiečika. Už od prvého dňa tehotenstva sa v tele ženy spúšťa neuveriteľná kaskáda procesov, ktorá smeruje k zázraku, ktorý nazývame zrodenie. A aj keď by sa na prvý pohľad zdalo, že v prvom trimestri tehotenstva sa toho deje málo, opak je pravdou. Plánovanie a očakávanie potomka je snaď tým najvzrušujúcejším obdobím v živote ženy. Lekári radia, že ideálnym reprodukčným vekom je obdobie medzi 25. a 32. rokom života. V tomto veku je pravdepodobnosť počatia najvyššia. Nie je potrebné sa stresovať a pokiaľ po bábätku túžite, netlačte príliš na pílu. Pohoda, zdravá výživa a možno aj netradičné polohy pri milovaní môžu byť šikovným pomocníkom, ktoré zvyšujú šancu k splynutiu spermie s vajíčkom. Pri príprave sa nezabudnite pozastaviť aj nad vlastným zdravím a telesnou váhou. Pokiaľ máte problémy s nadváhou či obezitou, nie je na škodu pár kilogramov zhodiť.
Párky, mäkké salámy, nedostatočne tepelne spracované mäso a predovšetkým sushi, tatarák a majonéza môže byť nebezpečným zdrojom baktérie - listérie. Tú nájdete ale aj v nepasterizovaných mliečnych výrobkoch, na neumytom ovocí, v mäsových pastách a paštekách. Pokiaľ si rada doprajete ryby, vyvarujte sa tým, ktoré v sebe držia vyššie množstvo ortuti. Patrí medzi ne žralok, mečúň a makrela. Ďalším skrytým strašiakom sú umelé sladidlá. Svojmu telu v tehotenstve verte a pokiaľ budete mať chuť na sladké, zvoľte radšej čerstvé ovocie, alebo obyčajný cukor. Káva a alkohol sú snaď najdiskutovanejšími nápojmi v rámci celého obdobia tehotenstva. A názory odborníkov a lekárov sa na ich popíjanie v tehotenstve rôznia. Niektorí ich striktne zakazujú. Niektorí liberálnejší vám ale malý pohárik piva či vína na vytrávenie či šálku kávy raz týždenne s úsmevom doporučia. Mnoho liekov pôsobia na priebeh tehotenstva veľmi škodlivo.
Vývoj plodu v prvom trimestri
1. - 4. týždeň: Prvý týždeň tehotenstva, verte - neverte, lekári počítajú od prvého dňa menštruácie pred otehotnením. Teda zhruba 14 až 21 dní pred oplodnením. V tomto týždni sa mamičkám doporučuje zamerať na výživu a doplnenie minerálov a vitamínov. Predovšetkým hlavne kyseliny listovej. V druhom týždni dôjde k ovulácii a vysnívanému oplodneniu vajíčka. To sa na mikroskopickej úrovni začína vyvíjať. V treťom týždni si hľadá oplodnené vajíčko vhodné útočisko na zväčšenej stene sliznice maternice a uhniezdi sa tu. V štvrtom týždni je čas, kedy neprichádza menštruácia a mamička najčastejšie siaha po tehotenskom teste. V tomto období je už v krvi dostatok HCG hormónu, a preto sa vám výsledok prejaví dvoma čiarkami na teste.
5. - 8. týždeň: Začatý 5. týždeň tehotenstva poznáte podľa svojej precitlivenosti. Ide o fázu veľkých hormonálnych zmien, nie je teda sa čomu diviť a ani brániť. Embryo je v tejto fáze asi 2 mm maličké a už v takom rozmere sa mu začína vytvárať jednoduché srdiečko a obehový systém. V tejto fáze je embryo veľmi citlivé a vnímavé k okolitým a nebezpečným látkam, ktoré by ho mohli usmrtiť. Preto aj vy začínate vnímavejšie cítiť rôzne pachy a chute. U zárodku sa vyvíjajú základy končatín a od tejto chvíle je bežné ho nazývať aj embryom. V siedmom a ôsmom týždni tehotenstva sa vo vývoji budúceho potomka dejú doslova divy. Srdiečko mu bije zhruba dvakrát rýchlejšie než vám a je veľké asi ako bobuľa hrozna. Plod má v tomto období základy všetkých orgánov a začína u neho dôležitý vývoj sluchu a zraku. Na konci 8. týždňa môžete pocítiť prírastok na váhe aj 1,5 kg a je ten správny čas začať používať oleje k hydratácii a zaisteniu elasticity vášho bruška.
9. - 13. týždeň: I v týchto dňoch vás môže stále sprevádzať nevoľnosť a zvracanie. Trochu vami lomcujú všetky hormóny, ktoré majú s tehotenstvom čo dočinenia, teda HCG, progesterón a estrogén. Ale tak to príroda nastavila a bábätko sa v tejto dobe ďalej vyvíja až do veľkosti 7 cm. Nebojte sa pravidelne odpočívať, aj cez deň. Doprajte svojmu telu tú najlepšiu stravu a dostatok pokoja a času len pre seba. Bábätko totiž začína vnímať aj okolité podnety a jeho výživu si preberá na starosť placenta. V tejto fáze sa významnejšie spevňuje aj kostra bábätka. Na konci 13. týždňa vám oficiálne končí 1. trimester.

Aplikácie a testy
Viete, že podľa zákona je tehotná žena chránená po dobu tehotenstva pred výpoveďou? Moje tehotenstvo je slovenská aplikácia pre tehuľky na trhu. Táto aplikácia vám pomôže sa v priebehu tehotenstva zorientovať. Zostať na vrchole zmeny deja vo vnútri vášho tela. Zistíte, ako sa vaše dieťa vyvíja. Aplikácia BABYTOUCH je skvelý sprievodca celého obdobia tehotenstva, mobilný poradca i tehotenský kalendár v jednom pre nastávajúce mamičky.
Vybrať si tehotenský test. Vybrať výživu a vitamíny pre 1. trimester.
Tehotenský test je pre mnohé ženy významným momentom, spojený s očakávaním a emóciami. Pozitívny výsledok môže vyvolať radosť, ale aj obavy. Čo však robiť, ak test ukáže pozitívny výsledok, no tehotenstvo sa nepotvrdí? Tento článok sa zameriava na falošne pozitívne tehotenské testy, ich príčiny a ako postupovať v takýchto situáciách.
Ako Funguje Tehotenský Test?
Väčšina tehotenských testov, dostupných v lekárňach, detekuje prítomnosť hormónu hCG (ľudský choriový gonadotropín) v moči alebo krvi. Tento hormón sa začína produkovať krátko po uhniezdení oplodneného vajíčka v maternici. Testy sú navrhnuté tak, aby reagovali na určité hladiny hCG, pričom vyššia citlivosť testu umožňuje skoršie odhalenie tehotenstva.
Príčiny Falošne Pozitívneho Výsledku
Hoci sú tehotenské testy pomerne spoľahlivé, existuje niekoľko faktorov, ktoré môžu spôsobiť falošne pozitívny výsledok:
- Chemické Tehotenstvo: Ide o veľmi skorý potrat, ktorý nastane krátko po uhniezdení vajíčka. Telo začne produkovať hCG, ale embryo sa prestane vyvíjať. V takom prípade test zachytí zvýšenú hladinu hCG, no tehotenstvo sa nepotvrdí.
- Lieky Obsahujúce hCG: Niektoré lieky na liečbu neplodnosti obsahujú hCG, čo môže viesť k falošne pozitívnemu výsledku, ak sa test vykoná príliš skoro po užití týchto liekov.
- Evaporačná Čiara: Ak sa test nechá príliš dlho, môže sa objaviť slabá druhá čiarka, ktorá nie je skutočným pozitívnym výsledkom, ale optickým klamom.
- Nekvalitný alebo Poškodený Test: Testy s prešlým dátumom spotreby alebo poškodené testy môžu ukazovať nesprávne výsledky.
- Zdravotné Stavy: Niektoré zdravotné stavy, ako cysty na vaječníkoch (najmä luteálne cysty), môžu ovplyvniť produkciu hCG a spôsobiť falošne pozitívny výsledok. Zriedkavo môžu byť príčinou aj nádory vaječníkov, semenníkov alebo placentárne nádory, ktoré produkujú hCG.
- Perimenopauza alebo Menopauza: V období prechodu môžu byť hladiny niektorých hormónov, vrátane hCG, zvýšené.
- Mimomaternicové tehotenstvo: V zriedkavých prípadoch, keď sa oplodnené vajíčko uhniezdi mimo maternice, napríklad vo vajíčkovode, môže test ukázať pozitívny výsledok, hoci tehotenstvo nie je životaschopné.
- Molárne tehotenstvo: Ide o zriedkavú komplikáciu, pri ktorej sa abnormálne vyvíja plod, čo vedie k tvorbe cyst na maternici. V tomto prípade test tiež ukáže pozitívny výsledok.
- Užívanie liekov: Niektoré lieky, ako napríklad trankvilizéry, antikonvulzíva alebo lieky obsahujúce hCG, môžu ovplyvniť výsledky testu.
- Prítomnosť bielkovín alebo krvi v moči: Tieto látky môžu tiež spôsobiť falošne pozitívny výsledok.
Ako Minimalizovať Riziko Falošne Pozitívneho Výsledku
- Používajte Kvalitné Testy: Vyberajte si testy od dôveryhodných značiek a skontrolujte dátum spotreby.
- Testujte Ráno: Najlepší čas na testovanie je ráno, keď je koncentrácia hCG v moči najvyššia.
- Dodržujte Návod: Prečítajte si a dodržiavajte návod na použitie testu. Výsledok si prečítajte v čase uvedenom v návode.
- Opakujte Test: Ak máte pochybnosti, počkajte niekoľko dní a test zopakujte, ideálne s ranným močom.
- Navštívte Gynekológa: Ak je výsledok opakovane pozitívny, navštívte gynekológa, ktorý vykoná krvný test a ultrazvukové vyšetrenie.
Čo Robiť, Ak Máte Pochybnosti?
Ak vám domáci test ukáže pozitívny výsledok, ale máte pochybnosti (napríklad kvôli bolestiam v podbrušku, podozreniu na cystu alebo užívaniu hormonálnych liekov), nepanikárte.

Kedy Navštíviť Gynekológa?
V prípade pozitívneho výsledku tehotenského testu kontaktujte svojho gynekológa. Tehotenstvo a pôrod sú jedinečné prírodné procesy, ktoré medicína doteraz nedokázala plne nahradiť. Už od prvých dní tehotenstva prebieha v tele ženy komplexná kaskáda procesov, ktoré vedú k zrodeniu nového života. Plánovanie a očakávanie dieťaťa je pre mnohé ženy vzrušujúce obdobie. Lekári považujú vek medzi 25. a 32. rokom za ideálny na počatie, pretože v tomto období je pravdepodobnosť otehotnenia najvyššia.
tags: #tehotenstvo #pomocou #hormonalnych #liekov