Umelé oplodnenie alebo in vitro fertilizácia (IVF) je technológia asistovanej reprodukcie, ktorá pomohla už mnoho párom na celom svete prekonať neplodnosť. Od svojho vzniku koncom 20. storočia viedlo IVF k narodeniu miliónov zdravých detí. Avšak, rovnako ako pri všetkých liečebných postupoch, aj pri umelom oplodnení existujú určité riziká a benefity, ktoré by mali byť dôkladne zvážené. Cieľom tohto článku je poskytnúť komplexný pohľad na umelé oplodnenie, jeho riziká a potenciálny vplyv na zdravie detí.
Čo je Umelé Oplodnenie?
Umelé oplodnenie (in vitro fertilizácia - IVF) je laboratórna metóda, ktorá má zabezpečiť otehotnenie, ak to prirodzenou cestou nejde. Patrí k najúspešnejším metódam reprodukčnej medicíny. Umelé oplodnenie je metóda využívaná v reprodukčnej medicíne na docielenie tehotenstva u páru, ktorému sa nedarí alebo nemôže počať dieťa prirodzenou cestou. Vykonáva ho lekár - špecialista na reprodukčnú medicínu, čo je pododbor gynekológie.
Existujú rôzne typy umelého oplodnenia:
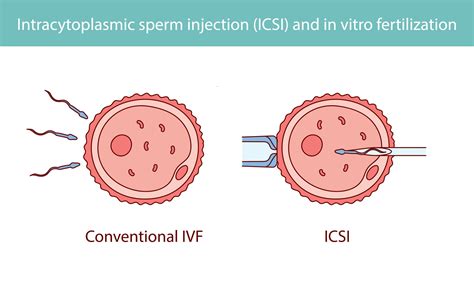
- Umelé oplodnenie / in vitro fertilizácia (IVF): Pri ktorej sa žene odoberú vajíčka a mužovi spermie. Mimo tela ženy dôjde k oplodneniu vajíčok spermiami a vzniká embryo. Dôležité je podotknúť, že pri IVF je dobrá pohyblivosť spermie dôležitá, keďže musí sama vojsť do vajíčka. Embryo sa vkladá do maternice, kde by sa malo uhniezdiť. Patrí k invazívnejším a časovo aj finančne náročnejším metódam.
- Intracytoplazmatická fertilizácia ICSI: Sa používa, ak sa pomocou IVF nedarí otehotnieť. Ihlou sa dopomôže spermii vojsť do vajíčka (to sa vykonáva v laboratóriu).
- In vitro inseminácia: Je menej invazívnou metódu. Základom je vstreknutie ejakulátu priamo do dutiny maternice počas ovulácie, aby sa čo najviac skrátila cesta, ktorú musia spermia pri oplodnení prekonať.
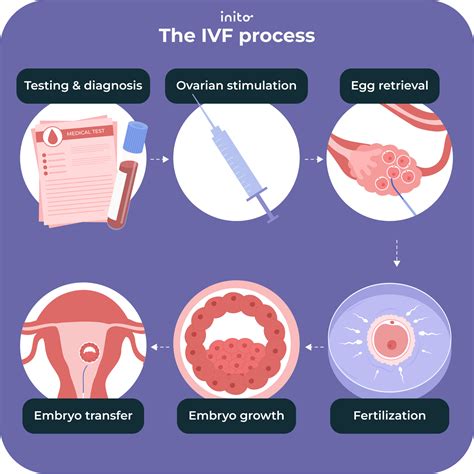
Priebeh Umelého Oplodnenia IVF Krok po Kroku
Celý cyklus trvá približne 4 až 6 týždňov.
- Konzultácia a vyšetrenia: Lekár vám vysvetlí celý postup a dohodnete sa, ktorá metóda bude pre vás ako pár najvhodnejšia. V závislosti od základných vyšetrení a vášho zdravotné stavu sa rozhodne, či podstúpite menej invazívnu insemináciu alebo IVF - umelé oplodnenie.
- Stimulácia vaječníkov na dozretie vajíčok: 2.-3. Slúži na dozretie viacerých vajíčok, čo je dôležité, ak by sa niektoré v procese oplodnenia neujali. 3. Lieky na dozretie čo najväčšieho počtu vajíčok počas odberu - 10. až 12.
- Monitorovanie: Odber krvi a ultrazvuk ukážu či sú vajíčka pripravené na odber.
- Odber vajíčok: 12. až 14. Prebieha v celkovej anestézii a trvá 15-20 minút. Zákrok je rýchly a bezbolestný. Na zákrok musíte prísť nalačno a po zákroku si ešte asi cca 2,5 hodiny poležíte na izbe. Potom odchádzate domov.
- Oplodnenie vajíčok spermiou: Prebehne v laboratóriu ešte v ten istý deň. Stále sa nechá oplodniť viacero vajíčok, aby sa na transfer vybralo to najvitálnejšie embryo.
- Proces prenosu embrya do maternice: 14. až 18. Po 3 až 6 dňoch od oplodnenia sa embryo (môže aj viac) prenesie do maternice. Zákrok trvá asi 1 minútu je neinvazívny a nebolestivý. Ihla s embryom sa zavedie cez krčok maternice do maternice, kde sa embryo usadí.
- Stanovenie tehotenstva: 26. až 30. Odber krvi a tehotenský test. Stanovenie tehotenstva sa robí odberom krvi na hladinu HCG a tehotenským testom.
Riziká Spojené s Umelým Oplodnením
Závažné komplikácie, či už z podávaných hormónov, alebo postupov umelého oplodnenia sú zriedkavé. Avšak rovnako ako pri všetkých liečebných postupoch, aj pri umelom oplodnení existujú určité riziká.
- Ovariálny hyperstimulačný syndróm (OHSS): To môže viesť k dehydratácii, problémom s dýchaním a silnej bolesti brucha. Hormonálne injekcie sú štandardnou súčasťou IVF procesu. Ich cieľom je stimulovať vaječníky k produkcii viacerých vajíčok, čím sa zvyšuje šanca na úspešné oplodnenie.
- Komplikácie pri odbere vajíčok: Mierna až stredná bolesť panvy a brucha. Poranenie orgánov v blízkosti vaječníkov, ako sú močový mechúr, črevá alebo cievy. Infekcia panvy po odbere vajíčka alebo prenose embrya je menej častá. V procese odberu vajíčok sa pomocou ultrazvuku zavedie do vaječníka cez vagínu tenká ihla a následne do každého folikulu na získanie vajíčok.
- Viacpočetné tehotenstvá: Sú pri umelom oplodnení bežnejšie kvôli prenosu viacerých embryí, aby sa zvýšila šanca na úspech.
- Mimomaternicové tehotenstvo: Faktory, ktoré prispievajú k tomuto zvýšenému riziku môžu zahŕňať existujúce poškodenie vajíčkovodov, zápalové ochorenie panvy alebo endometriózu. Napriek tomuto zvýšenému riziku sú mimomaternicové tehotenstvá stále relatívne zriedkavé v kontexte všetkých tehotenstiev IVF.
- Infekcia panvy: Infekcia panvy po odbere vajíčka alebo prenose embrya je menej častá. Vyskytnúť sa môže, keď sa počas vpichu dostanú baktérie do panvovej dutiny, čo vedie k infekcii reprodukčných orgánov. Príznaky môžu zahŕňať horúčku, bolesť panvy, abnormálny vaginálny výtok a niekedy celkovú nevoľnosť. Infekcie sa zvyčajne liečia antibiotikami, ale v závažných prípadoch môže byť potrebná hospitalizácia alebo chirurgický zákrok.
Umelé Oplodnenie a Riziko Vrodených Postihnutí
„Oplodnenie v skúmavke“ (in vitro fertilization, IVF) môže významne zvýšiť výskyt postihnutia výsledných novorodencov. Zvlášť v súvislosti so zrakom, srdcom, reprodukčnými orgánmi a močovodným systémom.
Výskum tímu Lorraine Kelleyovej-Quonovej však znovu upozorňuje na potrebu vrcholnej opatrnosti. Lebo nešťastie možno vyvažovať iba šťastím. Aj keď niektorí rodičia dajú prednosť chorému vlastnému dieťaťu pred nijakým. Pokiaľ, pravdaže, postihnutie nenaruší jeho základnú schopnosť samostatnej existencie. Medicína napokon postupuje vpred míľovými krokmi. Takých rodičov možno pochopiť.
V rámci detí narodených po IVF bol však výskyt postihnutí výrazne vyšší. A to 9 percent voči 6,6 percenta u prirodzene počatých. Celkové šance vrodeného postihnutia po IVF boli 1,25-krát vyššie. Riziká výskytu vrodených postihnutí po umelej inseminácii alebo vyvolaní ovulácie - samých osebe - neboli v tomto kontexte významné.
Pri postihnutiach oka to bolo 0,3 percenta voči 0,2 percenta. Pri postihnutiach srdca 5 percent voči 3 percentám. Pri postihnutiach genitálií a močovodného systému 1,5 percenta voči 1 percentu.
V rozsiahlej štúdii vedci našli malé, ale významné riziko mentálneho postihnutia u dvojčiat a trojčiat, ale nie medzi pôrodmi jediného dieťaťa. Asi u 47 z 100000 umelo počatých detí narodených za sa vyvinuli kognitívne deficity, napríklad nízke IQ alebo problémy v komunikácii, v porovnaní so 40 deťmi zo 100000 prirodzene počatých detí.
Vedecký tím sa zameral iba na jedno narodené dieťa, kde intelektuálny deficit nebol až tak významný. Z 4795 detí narodených po umelom oplodnení a 46 025 detí, ktoré boli počaté prirodzene, sa u 3463 deti rozvinuli vrodené vady. Ale to nutne neznamená, že je za to zodpovedná forma oplodnenia.
Vedci ženám odporúčajú, aby zvážili riziká spojené s in vitro fertilizáciou, intracytoplazmatickou injekciou spermie či vyvolaním ovulácie. Deti, ktoré prišli na svet vďaka asistovanej reprodukcii, majú podľa vedcov z Adelaidskej univerzity väčšie sklony k zdravotným poruchám. Metódy ako vyvolanie ovulácie, in vitro fertilizácia alebo vloženie spermie do vajíčka viedli k vážnym poruchám u 8,3 percenta zo sledovaných detí. Pri prirodzenom oplodnení vedci hovoria o 5,8 percenta prípadov, čo je podľa vedúceho výskumu Michaela Daviesa z Robinsonovho inštitútu pre plodnosť veľmi výrazný rozdiel.
Po in vitro fertilizácii sa 7,2 percenta detí narodilo s poruchami, pričom číslo sa ešte zvyšovalo s vekom rodičov či ich fajčením. Pri intracytoplazmatickej injekcii spermie to bolo až 9,9 percenta detí. Podľa Daviesa dôvodom môže byť používanie menej kvalitných spermií či skutočnosť, že spermie a vajíčka sa manipuláciou v laboratóriu môžu poškodiť. Pri in vitro fertilizácii percento môže byť nižšie preto, že spermiu do vajíčka nevkladajú, ale prenikne do neho sama. Vedci zároveň upozorňujú na lieky na vyvolanie ovulácie s účinnou látkou clomiphene citrate, ktoré podľa nich strojnásobujú pravdepodobnosť narodenia chorého dieťaťa.
Ako dlho trvá hormonálna liečba pred samotným IVF?
Financovanie Umelého Oplodnenia na Slovensku
Zdravotné poisťovne na Slovensku preplácajú umelé oplodnenie pri splnení určitých podmienok. Dôvera zdravotná poisťovňa už nevyžaduje súhlas s úhradou liečby metódami asistovanej reprodukcie, ale je potrebný v prípade, že má poistenka záujem o umelé oplodnenie v inom členskom štáte EÚ. Podmienkou úhrady z prostriedkov VZP, je splnenie indikačných kritérií, ktoré sú súčasťou zmluvných podmienok s centrami asistovanej reprodukcie.
Umelé oplodnenie vám preplatíme v týchto prípadoch:
- chýbajúce vajcovody alebo nezvratné poškodenie vajcovodov, okrem stavov, ktoré vznikli ako následok predchádzajúcej sterilizácie alebo umelého prerušenia tehotenstva
- endometrióza ženy, ktorá je diagnostikovaná laparoskopicky alebo laparotomicky
- nezvratné poškodenie vaječníkov, ktoré nie je následkom umelého prerušenia tehotenstva
- neúspešne liečená idiopatická sterilita po dobu jedného roka v špecializovanom zdravotníckom zariadení.
- mužský faktor sterility - azoospermia, astenospermia, ejakulačné dysfunkcie a ochorenia súvisiace s chemoterapiou alebo poúrazovými stavmi, ktoré sú overené andrológom
- Imunologické príčiny sterility overené laboratórne
- genetikom overené riziko dedičného ochorenia
- endokrinné príčiny sterility overené endokrinológom
Kompletný cyklus umelého oplodnenia uhradíme ženám do veku 39 rokov a 364 dní, ktoré oň požiadajú po 1. máji 2020. Uhradíme tri cykly.
Doplatíte si napríklad za niektoré chirurgické metódy získavania spermií u sterilizovaných mužov. Poistenky si doplácajú za umelé oplodnenie, ak je ich neplodnosť zapríčinená predchádzajúcim umelým prerušením tehotenstva z iných ako zdravotných príčin. V niektorých centrách môžete zaplatiť za vyšetrenia, ktoré sú potrebné k výkonu umelého oplodnenia.
Genetické Aspekty Neplodnosti
Genetika urobila v posledných desaťročiach výrazný pokrok. „Poznáme už prakticky celý genóm, vieme, kde sú jednotlivé gény, a máme aspoň rámcovú predstavu o tom, čo v tele robia,“ konštatuje doktor Antonín Šípek z Ústavu biológie a lekárskej genetiky 1. Spoľahlivo určiť, či pacientovu chorobu zavinili gény, alebo napríklad životospráva, nebýva vždy ľahké. V poslednej dobe má stále viac dvojíc reprodukčné problémy. Príčina môže byť ukrytá v DNA. „U týchto pacientiek a u ich partnerov začíname tým, že skúmame, či majú v poriadku chromozómy,“ hovorí primárka oddelenia klinickej genetiky GHC Genetics v Prahe doktorka Zděnka Vlčková. Táto genetická odchýlka máva totiž na svedomí zvýšenú zrážanlivosť krvi.
Umelé oplodnenie a jeho vplyv na spoločnosť
Umelé oplodnenie je nahradenie sexuálneho styku medzi mužom a ženou zásahom laboratórneho technika alebo lekára, ktorý sa stáva príčinou oplodnenia. Na niektorých miestach vo svete platia zákony, ktoré regulujú spôsoby umelého oplodnenia. Takéto regulácie sa týkajú obmedzenia vajíčok, ktoré môžu byť oplodnené a obmedzenia počtu embryí, ktoré sa vkladajú do lona matky - na nie viac ako tri za jeden cyklus.
Legislatíva na Slovensku
V Slovenskej republike je právna úprava umelého oplodnenia nedostatočná a zastaralá. Umelé oplodnenie nie je upravené zákonom, ale len opatrením Ministerstva zdravotníctva SSR č. 24/1983 o podmienkach pre umelé oplodnenie. Toto opatrenie pod pojmom umelé oplodnenie chápe výhradne umelú insemináciu (semenom manžela alebo darcu). Nehovorí teda nič o umelom oplodnení in vitro (IVF). Umelé oplodnenie je podľa tohto opatrenia určené len manželom, u ktorých sú na to zdravotné dôvody. Ďalšími podmienkami sú plnoletosť ženy, jej vek spravidla do 35 rokov a spôsobilosť oboch manželov na právne úkony. V praxi sa však na Slovensku vykonáva aj asistovaná reprodukcia in vitro s použitím vlastných aj darovaných spermií i vajíčok, či dokonca darovaných embryí. Robí sa selekcia, zmrazovanie aj ničenie embryí. Umelé oplodnenie sa v praxi robí aj iným žiadateľom/kám ako manželom. Čo sa týka tzv. Chýbajúca regulácia predstavuje problém.
Umelé oplodnenie vnáša do spoločnosti nový pohľad na rodičovstvo a detstvo v celej spoločnosti. Vzniká nová kultúra, kde je dieťa výsledkom technologického procesu, a nie prirodzeného aktu lásky medzi mužom a ženou. Táto technokratizácia rodičovstva vedie k novým formám sociálnej nespravodlivosti, kde si bohatší môžu dovoliť „vyrobiť“ dieťa, zatiaľ čo chudobnejší sú vystavení tlaku a marginalizácii. IVF tiež prispieva k fragmentácii rodiny, kde biologický, sociálny a právny status dieťaťa môže byť oddelený a rozdelený medzi rôzne osoby a inštitúcie.
Katolícka cirkev považuje každé embryo za ľudskú bytosť s právom na život od momentu počatia. Pri procese IVF sa vytvárajú viaceré embryá, z ktorých iba niektoré sú implantované do maternice, zatiaľ čo ostatné sú zmrazené alebo zničené. Táto prax vzbudzuje vážne etické otázky, keďže manipulácia s embryami zahŕňa rozhodovanie o ich osude, čo podľa katolíckej morálky nie je v súlade s prirodzeným poriadkom. Riešenie otázky zmrazených embryí je jedným z najviac diskutovaných problémov spojených s IVF. Mnoho párov čelí dileme, čo s týmito embryami urobiť. Zamrazené embryá môžu byť pre niektorých symbolom nenarodených detí, pre iných zase bremenom, ktoré prináša psychologické aj finančné náklady.
Umelé oplodnenie vnáša do spoločnosti nový pohľad na deti ako na „produkty“ technického procesu, čím prispieva k ich dehumanizácii. Keď sa dieťa stáva výsledkom laboratórneho postupu, dochádza k zmene vnímania jeho hodnoty, kde môže byť vnímané ako komodita, ktorú je možné „objednať“ podľa preferencií rodičov. Tento postoj sa odráža v celej spoločnosti a mení základné hodnoty, na ktorých je postavená spoločnosť i rodina. Deti, ktoré sú „vytvorené“ na objednávku, môžu byť považované za tovar, a keď sa stane, že tento tovar nie je „potrebný“, môže sa stať aj odpadom.
Legislatíva týkajúca sa umelého oplodnenia je často neaktuálna a nepostačujúca na riešenie súčasných výziev - zvlášť to platí o legislatíve SR. Mnohé kliniky, ktoré poskytujú služby umelého oplodnenia, fungujú podľa predpisov z obdobia socializmu (naša legislatíva v tejto oblasti nebola aktualizovaná od roku 1983), ktoré nedokážu reflektovať moderné etické a medicínske poznatky a problémy. Tento nedostatok regulácie umožňuje zneužitie a nedostatočnú ochranu práv pacientov, najmä pokiaľ ide o zaobchádzanie s embryami. Napriek tomu, že IVF má vážne spoločenské a etické implikácie, štát sa už desaťročia nezaujíma o presné sledovanie činnosti týchto kliník, čo vedie k množstvu zneužití a narúšaniu práv pacientov. Štát v podobe Národného centra zdravotníckych informácií konečne začal zbierať niektoré informácie o IVF, avšak dosiaľ nie sú vyhodnotené a zverejnené.
Ďalším aspektom, ktorý prispieva k čoraz častejšiemu využívanému umelého oplodnenia, je narastajúca neplodnosť mužov. Tento trend je čiastočne spôsobený moderným životným štýlom, vrátane módnych trendov ako sú úzke nohavice, ktoré môžu negatívne ovplyvniť pohyblivosť spermií a celkovú mužskú plodnosť. Moderný spôsob života, zmena stravovacích návykov a zvýšený stres sú tiež faktory, ktoré prispievajú k zhoršeniu reprodukčnej schopnosti mužov.
tags: #umele #oplodnenie #a #postihnute #deti