Umelé oplodnenie (IVF) je komplexný proces, ktorý si vyžaduje dôkladnú prípravu a sledovanie. Vyšetrenie krvi hrá kľúčovú úlohu v rôznych fázach tohto procesu, od počiatočnej diagnostiky až po potvrdenie tehotenstva. Pochopenie účelu a významu týchto vyšetrení môže pomôcť párom lepšie sa orientovať a znížiť úzkosť spojenú s liečbou neplodnosti.
Prípravné fázy a diagnostika
Pred samotným IVF cyklom je nevyhnutné dôkladné vyšetrenie oboch partnerov. Cieľom je identifikovať možné príčiny neplodnosti a optimalizovať šance na úspech.
Vyšetrenie ženy
Diagnostika príčin neplodnosti je kľúčová pre správne zvolenú liečbu. Neplodnosť je definovaná ako neschopnosť otehotnieť po roku pravidelného nechráneného pohlavného styku. U žien nad 32 rokov sa odporúča základné vyšetrenie páru už po pol roku snaženia sa o dieťa. Plodnosť žien sa začína znižovať okolo 35. roku života a po 40. roku klesá veľmi výrazne.
Základné vyšetrenia zahŕňajú:
- Vstupná konzultácia a anamnéza: Lekár sa zameriava na priebeh menštruačného cyklu, prekonané ochorenia, vykonané vyšetrenia a predchádzajúcu liečbu. Zaujímajú nás ich zdravotné ťažkosti a diagnózy, úmrtia, opakované potraty a iné závažné informácie.
- Základné gynekologické vyšetrenie: Jedná sa o ultrazvuk maternice a vaječníkov s ohľadom na fázu menštruačného cyklu a následné palpačné gynekologické vyšetrenie. Vyšetrením sa posudzuje veľkosť a tvar maternice, prítomnosť svalových uzlov (myómov), výška a kvalita sliznice maternice.
- Hormonálny profil: Vyšetrenie hormonálnych hladín z krvi sa vykonáva v troch fázach cyklu: 2. - 5. deň, 13. - 15. deň a 22. - 25. deň. Na základe výsledkov hormonálneho profilu, AMH a veku ženy je zvolený dlhý alebo krátky stimulačný protokol a vhodná kombinácia stimulačných preparátov. Jedná sa o vyšetrenie krvi v období 1. - 3. dňa menštruácie. Vyšetrujú sa hladiny folikulostimulačného hormónu (FSH) a luteinizačného hormónu (LH). Možno stanoviť aj hladinu Anti-Mülleriánského hormónu (AMH), ktorý informuje o zásobe vajíčok.
- Ultrazvukové vyšetrenie: Toto vyšetrenie podáva informácie o stave vaječníkov a ich schopnosti tvoriť zrelé vajíčka a dáva možné odpovede na stimulačné lieky.
- Odber krvi a ster z pošvy a krčku: Slúži na vylúčenie zápalových a infekčných ochorení.
Doplnkové vyšetrenia môžu zahŕňať:
- Ultrazvuková diagnostika priechodnosti vajíčkovodov (HyCoSy): Toto základné vyšetrenie zisťuje priechodnosť či nepriechodnosť vajcovodov a zobrazuje tvar dutiny maternice.
- Laparoskopia: Umožní posúdiť stav a funkciu vnútorných pohlavných orgánov a v prípade potreby odstrániť zrasty, ložiská endometriózy atď.
- Hysteroskopia: Slúži na posúdenie stavu dutiny maternice, sliznice maternice, ústia vajíčkovodov.
- Postkoitálny test: Posúdenie kvality hlienu krčka maternice, množstva a pohyblivosti spermií po normálnom pohlavnom styku.
- Genetické vyšetrenie: Vyšetrenie chromozómov, ktoré dáva informáciu o genetickej výbave partnerov. Stanovenie karyotypu (počtu chromozómov) sa vykonáva u žien po opakovaných spontánnych potratoch, alebo v prípade opakovaných neúspechov liečby metódou IVF. Genetické vyšetrenie sa vykonáva pri podozrení na geneticky podmienené poruchy plodnosti.
- Imunologické vyšetrenie: Imunologickým vyšetrením sa zisťuje prítomnosť protilátok proti spermiám, vajíčkam a embryám a antifosfolipidové protilátky. Vyšetrujú sa protilátky proti spermiám, proti trofoblastu (placente) a proti obalu embrya (zona pellucida). Imunologické vyšetrenie je významné pre páry, kedy pacientka, u ktorej bol opakovane vykonaný embryotransfér veľmi kvalitných embryí a kde je liečba, cez veľmi dobré podmienky, stále neúspešná. Vyšetrenie by mala podstúpiť aj pacientka s opakovanými neúspechmi liečby metódou IUI, kedy je u partnera opakovane vyšetrení spermiogramu úplne normálne.
- Psychologické a sexuologické vyšetrenie: Pri ťažkostiach pri pohlavnom styku, psychoreaktívnych poruchách a pod.
V rámci komplexného pohľadu na danú problematiku je zásadné, aby vyšetrenie podstúpil aj muž.
Vyšetrenie muža
Vyšetrenie muža pred IVF zahŕňa:
- Spermiogram: Mikroskopické vyšetrenie vzorky ejakulátu, ktorým stanovujeme jeho objem; počet a morfológiu spermií, podiel a kvalitu ich pohybu, prítomnosť ďalších buniek. U nás je potrebné dodržať 2-7 dňovú sexuálnu abstinenciu na základné vyšetrenie ejakulátu. Na základné vyšetrenie ejakulátu môžete prísť bez objednania v pracovných dňoch medzi 7.30-13.00. Zabezpečená je absolútna intimita a v prípade požiadavky prítomnosť partnerky. Vykonávame základné a rozšírené vyšetrenia spermiogramu. Výsledok vyšetrenia obdržíte do siedmich pracovných dní. Zdravotné poisťovne tento výkon neuhrádzajú.
- Odber krvi: Na vylúčenie zápalových a infekčných ochorení.
Doplnkové vyšetrenia môžu zahŕňať:
- Urologické vyšetrenie: Pri zápalových ochoreniach alebo po úrazoch pohlavných orgánov.
- Genetické vyšetrenie: Pri podozrení na geneticky podmienené poruchy plodnosti, pri ťažších poruchách spermiogramu, pred chirurgickým zákrokom na semenníkoch alebo nadsemenníkoch.
- Hormonálny profil: Pri ťažších poruchách spermiogramu.
- Psychologické a sexuologické vyšetrenie: Pri impotencii, nedostatočnej erekcii, chýbajúcej ejakulácii a pod.
Imunologické vyšetrenia
Vyšetrenie imunitného systému oboch partnerov sa vykonáva v prípadoch, keď vznikne podozrenie na možnú imunologickú príčinu poruchy plodnosti. K poruchám môže dochádzať jednak v tzv. humorálnej (protilátkovej), tak aj v bunkovej imunite. Na plodnosť párov majú vplyv ochorenia, ako celiakia, porucha činnosti štítnej žľazy, fosfolipidový syndróm, prekonané chronické zápalové ochorenia a pod. Tieto ochorenia môžu prebiehať skryte, bez zjavných obťaží. Ale naštartujú zápalovú reakciu v organizme, a tak narušia rovnováhu imunitných mechanizmov. Tehotenstvo potrebuje navodenie tzv. imunologickej tolerancie, zápal mu škodí. Cieľom imunologického vyšetrenia je diagnostikovať príčinu nerovnováhy, tu následne vhodne liečiť a obnoviť.
Pre ženy so sterilitou, ktorým sa nedarí spontánne otehotnieť, sa hľadajú príčiny problémov hneď na začiatku procesu. Medzi vyšetrované parametre patria:
- Reprodukčné protilátky: Tzn. Aktivita NK buniek - kultivujeme krv pacientky spolu so stimulačnými agens-spermiami, líniou trofoblastu a nešpecifickým silným aktivátorom a sledujeme expresiu znaku CD69 na povrchu NK a NKT buniek. Vysoká expresia aktivačných znakov po stimulácii spermiami alebo trofoblastom, svedčí o zvýšenej cytotoxickej reaktivite namierenej proti antigénom partnera/plodu a môže ovplyvniť úspešnosť počatia alebo zvýšiť riziko potratu.
- Produkcia cytokínov: Kultivujeme krv pacientky spolu so stimulačnými agens-spermiami, líniou trofoblastu a nešpecifickým silným aktivátorom a sledujeme množstvo cytokínov vo vnútri buniek.
U žien s infertilitou, ktoré otehotnejú, ale nie sú schopné donosiť a porodiť životaschopný plod, je potrebné dôkladnejšie vyšetriť, či vôbec došlo k navodeniu tolerancie k plodu, alebo či tu existuje riziko upchatia ciev mikrotrombmi. Vyšetrujú sa aj základné parametre, tzn. AMH (anti-müllerianský hormón) - množstvo tohto hormónu koreluje s individuálnou ovariálnou rezervou vajíčok.
V imunologickom laboratóriu sú zavedené metódy stanovenia kvality spermií v ejakuláte pomocou prietokovej cytometrie. Cytometrické vyšetrenie ejakulátu je možné urobiť z tej istej vzorky ejakulátu, z ktorej bol vykonaný spermiogram. Apoptóza je riadená smrť buniek. Jedná sa o prirodzený proces, pri ktorom dochádza k postupnému odumieraniu spermií, fragmentácii DNA i k zmenám na povrchu buniek. Pomer apoptotických a živých spermií určuje kvalitu ejakulátu. V zdravom ejakuláte by malo byť viac než 50 % živých spermií a menej než 50 % spermií apoptotických. Vysoké zastúpenie apoptotických spermií je zisťované u pacientov s infekciami, autoimunitnými ochoreniami alebo patológiami v oblasti urogenitálneho traktu.
Stanovenie počtu spermií s fragmentovanou DNA vykonávame cytometricky pomocou metódy TUNEL. Do DNA spermií sa pomocou enzýmu naviaže farbička a označí poškodenú DNA. V kvalitnom ejakuláte je menej než 20 % spermií s fragmentovanou DNA. Mierne zvýšená hodnota je 20-30%. Čím viac je vo vzorke spermií s fragmentovanou DNA, tým nižšia je pravdepodobnosť úspešného oplodnenia oocytu. Ponúkame taktiež cytometrické vyšetrenie koncentrácie spermií a leukocytov v ejakuláte, stanovenie počtu spermií s nekvalitným akrozómom alebo bez akrozomálnych proteínov. Mikroskopicky vykonávame vyšetrenie prítomnosti protilátok proti spermiám. Protilátky môžu výrazne inhibovať pohyb spermií.
Príčinou infertility mužov môže byť i porucha imunitného systému alebo autoimunita. Našou snahou je „dávať veci dohromady“. Páry, ktoré majú za sebou dlhoročné martýrium, keď sa snažia o vytúženého potomka, prešli množstvom vyšetrení. Často sa ale nepodarilo poskladať informácie dohromady (vyšetrenia boli vykonané na mnohých pracoviskách nezávisle na sebe) a nájsť dôvod neúspechu. Často sa liečila iba partnerka a muž „normospermik“, bol automaticky považovaný za zdravého. Tým, že sa všetky vyšetrenia vykonávajú v jednom laboratóriu a spravidla pár prichádza spoločne, máme ucelený prehľad, a je teda väčšia šanca, že nejaký dôvod objavíme.
Súbory vyšetrení sú rozdelené na základný panel, ktorý obsahuje základné screeningové vyšetrenia a kompletný panel, ktorý obsahuje detailnú analýzu množstva parametrov, vrátane funkčných testov buniek. Lekár podľa typu ochorenia odporúča vhodnú sadu testov. Pokiaľ zistíme pozitívitu v základnom paneli, odporúčame doplniť príslušnú skupinu vyšetrení.
Priebeh IVF a súvisiace vyšetrenia
V prípade, ak pri vstupných vyšetreniach zistíme príčiny, ktoré bránia prirodzenému otehotneniu alebo voľbe jednoduchších metód asistovanej reprodukcie, IVF špecialista odporučí páru pri konzultácii postup IVF (in vitro fertilizácie). Vašu cestu za vytúženým cieľom nepredlžujeme neefektívnymi metódami. Od samého začiatku sa priamo pre vás snažíme nájsť najúčinnejšie riešenie.
Stimulácia vaječníkov
Na základe výsledkov hormonálneho profilu, AMH a veku ženy je zvolený dlhý alebo krátky stimulačný protokol a vhodná kombinácia stimulačných preparátov. Pri pravidelných kontrolách (obvykle 5., 8., 11. deň stimulácie) je pomocou ultrazvuku meraný počet a veľkosť folikulov a súčasne sa kontroluje hladina hormónov FSH, LH a E2 v krvi. Počas stimulácie absolvuje každá pacientka (môže aj s partnerom) pohovor s embryologičkou. Tu je pomocou ilustračných obrázkov všetko znova vysvetlené, ujasní sa napr. voľba metódy oplodnenia vajíčok (pokiaľ sa čakalo na výsledky kontrolných vyšetrení), pacienti sú poučení o nutnosti vyplnenia informovaných súhlasov, ktoré so sebou na prečítanie a vyplnenie dostanú domov. Stimulácia väčšinou trvá minimálne 11-12 dní, odber vajíčok sa teda plánuje najskôr na 13., častejšie 14. deň. V prípade potreby, napr. nerovnomerného alebo pomalého rastu folikulov, je potrebné stimuláciu predĺžiť. Posledný deň stimulácie si pacientka podľa inštrukcií večer aplikuje ukončovaciu injekciu. Potom je deň pauza a ďalší deň prichádza aj s partnerom ráno na odber vajíčok.
Odber vajíčok a spermií
Odber vajíčok je jediný úkon v rámci umelého oplodnenia, ktorý sa vykonáva v krátkodobej vnútrožilovej anestézii. Trvá 5 - 15 minút a pacientka sa preberá okamžite po výkone ešte v zákrokovej miestnosti. Je potrebné, aby pacientka prišla na odber vajíčok nalačno, od polnoci nesmie nič piť ani jesť. Po zákroku zostáva ešte 2 - 2,5 hodiny sledovaná v zobúdzacej izbe. V tomto čase partner odovzdá vzorku spermií (ak nepoužívame zmrazené spermie). Odber spermií prebieha ráno v rovnaký deň ako odber vajíčok. Odber spermií je možné realizovať aj mimo nášho pracoviska, k tomu je nutné vyzdvihnúť v laboratóriu sterilnú nádobku a dodržať podmienky na prepravu. Následne sa dohodne metodika oplodnenia vajíčok a ďalšie metódy, ktoré môžu zlepšiť výsledky liečby. Partnerka dostane rozpis liekov, ktoré bude užívať po odbere vajíčok celé dva týždne, až do stanovenia tehotenského hormónu v krvi.
Oplodnenie vajíčok a kultivácia embryí
Ak je na základe výsledkov spermiogramu a funkčných testov zvolené tzv. ICSI: mechanické vpravenie jednej spermie do vajíčka (oocytu) pomocou mikroihly pod špeciálnym mikroskopom pomocou mikromanipulátora. Nech už boli vajíčka oplodňované akokoľvek, nasledujúci deň po odbere vajíčok hodnotíme ich oplodnenie. Ďalšie informácie o priebežnom vývoji embryí následne obdrží 3. Na 5. a 6. deň vývoja embryí telefonuje pacientka, aby sa spolu s embryológom dohodla na použití kvalitných embryí.
Embryotransfer
Na 5. deň sa všetky kvalitné embryá mrazia (vitrifikujú). Na čase vykonania čerstvého transferu sa embryológ dohodne s pacientkou na 5. deň ráno. Pokiaľ sa plánuje čerstvý transfer, vykonáva sa na 5. deň. Prenos embrya do maternice sa realizuje na 3. - 6. deň od odberu vajíčok. Na embryotransfer sa pár dostaví v dohodnutom čase do centra asistovanej reprodukcie.
Predimplantačné genetické testovanie (PGT)
Pokiaľ je plánované PGT-M/PGT-A vyšetrenie, vykonáva sa biopsia embryí v štádiu hatchujúcej blastocysty (HB) a úplne vyhatchovanej blastocysty (FHB) - 5. alebo 6. deň kultivácie embryí (častejšie). Embryá sa po biopsii (odbere buniek) zamrazia a transferujú v niektorom z ďalších cyklov. Výsledky PGT vyšetrenia sú k dispozícii do 5-12 týždňov od biopsie, takže transfer vyšetreného embrya sa obvykle plánuje až približne 2 - 3 mesiace po odbere vajíčok. Jednou z možných príčin, prečo sa embryo nezahniezdilo v maternici, môže byť nesprávne množstvo genetického materiálu embrya, ktoré bolo prenesené do maternice matky.
Kryoembryotransfer (KET)
Pokiaľ nebol realizovaný čerstvý transfer a embryá sa vitrifikovali (mrazili), potom sa KET plánuje väčšinou v niektorom z ďalších cyklov. Na kontrole a príprave pred KET sa pacientka na základe inštrukcií lekára dohodne s koordinátorkou. Pre naplánovanie kontroly pred KET telefonuje pacientka koordinátorke na začiatku cyklu - prosíme o dodržiavanie pracovného času 7:00-15:30. Kontrola sa potom plánuje na 11.-14.
Tehotenský test po IVF
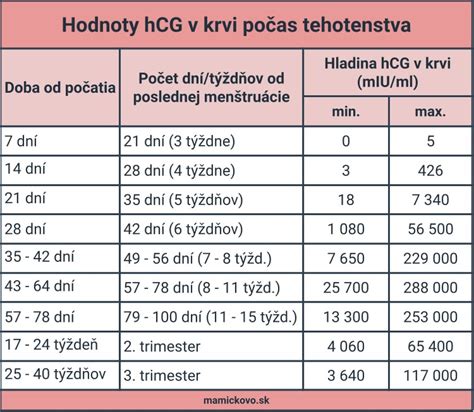
Po tom, čo ste podstúpili mimotelové oplodnenie (embryotransfer) vás po 10 - 14 dňoch čaká tehotenský test, ktorý sa vykonáva z krvi. Tehotenský test z moču nie je vždy spoľahlivý, preto centrá asistovanej reprodukcie vyžadujú od klientok, aby si prišli dať spraviť krvný test. Následne po troch týždňoch absolvujete ultrazvukovú kontrolu, pri ktorej sa zároveň zisťuje, či došlo k správnemu uloženiu v maternici a nie mimo nej (mimomaternicové tehotenstvo nastáva asi v 2 % prípadov po IVF).
Odborníci z IVF Matters varujú: „Pred vykonaním tehotenského testu počkajte minimálne 10 až 14 dní! Ako už bolo povedané, ET je finálnym štádiom IVF. Klinika Gennet odporúča vykonať krvný test 14 dní po prenose, pretože takto získané výsledky „sú 100 % spoľahlivé“. Tehotenský test (domáci) si teoreticky môžete spraviť skôr, ale výsledky nebudú stopercentne preukazné.
V odborných publikáciách sa objavujú rady počkať aj 12 až 14 dní vzhľadom na kolísavé hodnoty hCG (ľudského choriového gonadotropínu). Americká štúdia na 369 pacientkach po IVF ukázala, že krvný test už päť až šesť dní po transfere veľmi dobre predpovedal úspešné tehotenstvo (a to pri čerstvých aj zmrazených embryách). Tehotenstvo po umelom oplodnení sa potvrdí stanovením hladiny hCG z krvi. Odber sa realizuje najskôr 14. deň po odbere vajíčok. Tehotenský test odporúčame robiť 10.-12. deň po embryotransfere. Pozitivitu tehotenského testu je potrebné overiť odberom krvi na hCG a ultrazvukovým vyšetrením, ideálne na našej ambulancii.
Ďalšie metódy asistovanej reprodukcie a životný štýl
Okrem IVF existujú aj ďalšie metódy asistovanej reprodukcie, ako napríklad kryoembryotransfer (KET) a vnútromaternicová inseminácia (IUI). Každá z opísaných metód si vyžaduje iný prístup k tehotenskému testu.
Aby ste zvýšili svoje šance na otehotnenie, odporúča sa zmeniť životný štýl (ak ste to ešte neurobili pred prvým cyklom mimotelového oplodnenia). Režimové opatrenia v zmysle zmeny životného štýlu a úpravy hmotnosti je potrebné urobiť oveľa skôr, ako vstúpite do IVF cyklu, aby mali čas prejaviť sa na kvalite spermií/prípadne na odpovedi na stimuláciu vaječníkov. Odporúčame pokračovať v štandardnej strave, na akú ste zvyknutí. Nie je potrebné nejako výrazne upravovať svoje návyky. Dokonca, ak štandardne cvičíte, robte to aj naďalej. Štandardne neodporúčame prestať pracovať, nijako to nekoliduje s našou liečbou. Je to na vašom zvážení. Cieľom by malo byť pohybovať sa v čo najmenej stresujúcom prostredí.
Štandardne odporúčame komplexné prenatálne vitamíny, je dobré s nimi začať aspoň mesiac pred začiatkom stimulácie. Niekoľko mesiacov pred IVF cyklom je vhodné užívať kyselinu listovú. Vitamínové preparáty môžu pomôcť upraviť aj kvalitu spermií u partnera, tiež ich je však potrebné užívať aspoň 2 mesiace pred IVF cyklom. Pri nízkych koncentráciách v krvi, a predovšetkým v zimných mesiacoch, treba užívať aj vitamín D. Veľmi dôležitý je aj dostatok spánku. Niekedy sa pred IVF cyklom odporúča aj užívanie melatonínu v dávke 2 mg večer.
Ku koncu stimulácie, 5 - 6 dní pred odberom vajíčok a niekoľko dní po odbere vajíčok, už pohlavný styk s ejakuláciou do pošvy nie je vhodný. V tomto období bývajú vaječníky citlivejšie a môžu byť bolestivé, navyše sa môže podráždiť krčok maternice. V súčasnosti už neplatí, že v deň odberu vajíčok musí byť u muža dodržaná 4- až 5-dňová pohlavná abstinencia. Sú štúdie, ktoré tvrdia, že skrátenie obdobia od poslednej ejakulácie na 2 dni, zlepšuje výsledky IVF. Primerané pitie alkoholu počas hormonálnej stimulácie nezakazujeme. Mierne užívanie môže dokonca znížiť stres spojený s liečbou neplodnosti. Samozrejme, akýkoľvek exces je nevhodný. Miera platí aj pri káve.
Pri hormonálnej liečbe nie je vhodné slnenie ani solárium. Rovnako, ku koncu stimulácie a tesne po embryotransfere neodporúčame sauny a horúce kúpele. Vzhľadom na to, že väčšinou sa lieky po odbere vajíčok aplikujú aj do pošvy, kúpanie sa v bazénoch tiež nie je optimálne. Fajčenie nie je vhodné. Ani u muža, ani u ženy. Samozrejme, je vhodné vyhýbať sa ľuďom s akútnym infekčným ochorením. Aj bežná chrípka počas stimulácie môže byť nebezpečná, pretože môže znemožniť odber vajíčok. Vo včasnom tehotenstve sa rovnako snažte vyhýbať chorým ľuďom. Ak však ochoriete, netreba robiť paniku. Počas stimulácie vaječníkov treba o tomto fakte informovať centrum, vo včasnom tehotenstve svojho lekára. Všeobecne však platí, že často býva väčším problémom vysoká horúčka ako samotná viróza.
O plánovanej ceste lietadlom informujte svojho lekára. Krátke lety sú akceptovateľné, niekedy pri nich treba doplniť liečbu o lieky, ktoré znižujú zrážanlivosť krvi.
Doplnky stravy užívané pred transferom zmrazených embryí
Finančné aspekty a úspešnosť IVF
Čo sa týka finančnej záťaže, tú vám vopred objasní centrum asistovanej reprodukcie, ktoré navštevujete. Podmienkou je však vek do 39 rokov a 364 dní (takže do 40. narodenín).
Úspešnosť umelého oplodnenia je vysoká, pohybuje sa medzi 50 - 60 % na jeden IVF cyklus. Šance na úspešný prvý cyklus mimotelového oplodnenia sú u každého páru individuálne a závisia od mnohých faktorov vrátane príčin neplodnosti. Dôležitý je však vek páru, pretože prax ukazuje, že po 35. Ak sa vám teda prvý cyklus nepodarí, lekár vám môže (aj vzhľadom k veku) navrhnúť absolvovať ďalšie. V prípade, že ste mali darované vajíčka a časť z ich je zmrazená, pokračovať sa dá po krátkej dobe.
Neplodnosť, jej liečba a prípadné rozhodnutie pre umelé oplodnenie nie je jednoduchý proces. O to ťažší, ak už podstúpite jeden cyklus mimotelového oplodnenia a nemusí byť úspešný. Rozprávajte sa s partnerom/partnerkou a najbližšími o svojich pocitoch a rovnako sa nezabudnite pýtať lekára na všetko, čo vás zaujíma.
tags: #vysetrenie #krv #ivf