Placenta je dočasný orgán, ktorý počas tehotenstva spája dieťa s maternicou. Ide o životodárnu súčasť rozmnožovacej sústavy matky. Vyvinie sa krátko po počatí a prichytí sa k stene maternice. Dieťatko je spojené s placentou pomocou pupočnej šnúry. Celá táto sústava - placenta, pupočník, plodový obal a maternica - je v dokonalej symbióze a jej správne fungovanie je jedným z predpokladov bezproblémového tehotenstva.
Ako vzniká a ako vyzerá placenta?
Placenta (plodový koláč) sa začína tvoriť po oplodnení vajíčka v maternici, asi 7 až 10 dní po počatí. Pokračuje v raste počas tehotenstva a funguje ako dôležitý podporný orgán pre dieťa, ale aj matku. Svoj rast začína ako zhluk niekoľkých buniek. V 4. až 5. mesiaci je štandardne plne zrelá a veľká niekoľko centimetrov.
Placenta vyzerá ako hrboľatý tkanivový kotúč posiaty krvnými cievami. Z materskej strany je tmavočervená, z plodovej strany je skôr sivá. Spájajú sa s dieťaťom cez pupočníkovú šnúru a rozvetvujú sa ako konáre stromu. V plnej zrelosti má placenta priemer približne 15 až 20 centimetrov, vo svojom strede je hrubá asi 2 až 3 centimetre a váži zhruba pol kilogramu. Asi 15 až 30 minút po pôrode dôjde vplyvom hormónov k samovoľnému pôrodu placenty.

Aké úlohy má placenta?
Veľmi zjednodušene povedané, hlavnou úlohou tohto dočasného orgánu je udržať dieťa živé a zdravé počas celého tehotenstva. Krv matky prechádza placentou a cez pupočníkovú šnúru dieťaťu dodáva kyslík a živiny pre jeho zdravý vývoj. Za minútu prejde placentou asi pol litra krvi. Zároveň filtruje škodlivý odpad a oxid uhličitý z krvi plodu. Placenta umožňuje výmenu kyslíka a živín medzi krvnými riečišťami matky a dieťaťa bez toho, aby došlo k ich zmiešaniu. Čiastočne supluje funkciu pľúc, obličiek a pečene plodu až kým sa tieto orgány naplno nevyvinú.
Počas prvého trimestra (12 týždňov tehotenstva) produkuje dôležité steroidné a peptidové hormóny (choriový gonadotropín (hCG), placentový laktogén, kortikoliberín, estrogén, progesterón) dočasná žľaza v kôre vaječníkov, takzvané žlté teliesko - corpus luteum. Potom sa tejto funkcie ujíma placenta. Väčšina žien pociťuje najintenzívnejšiu nevoľnosť práve počas prvého trimestra. Odkedy tvorbu hormónov preberá placenta, nevoľnosť zvykne ustúpiť.
Čím bližšie má matka k pôrodu, tým viac protilátok odovzdáva placenta plodu, aby naštartovala jeho imunitu. Táto obranyschopnosť má zásadnú rolu predovšetkým počas prvých mesiacov života dieťaťa.
Placenta a viacplodové tehotenstvo
Ak matka čaká viac ako jedno dieťa, môže v jej tele vzniknúť placenta pre každý plod, alebo sa vyvinie iba jedna spoločná. Počet placent môže, ale nemusí byť indikátorom zygozity dvojčiat (teda toho, či sa vyvinuli z rovnakého vajíčka alebo z rôznych vajíčok). Aj jednovaječné, aj dvojvaječné dvojčatá totiž môžu mať oddelené placenty, ale aj jednu spoločnú. Avšak asi 70 % jednovaječných dvojčiat má spoločnú placentu a plodový obal.
Problémy s placentou
Aj keď je placenta iba dočasným orgánom, pri jej vývine alebo fungovaní môže dôjsť k rôznym komplikáciám. Nie vždy je možné problémy s placentou odhaliť vopred.
Nízko položená placenta (placenta praevia)
S pribúdajúcimi mesiacmi tehotenstva sa lono ženy rozširuje, čo ovplyvňuje aj polohu placenty. Oblasť, kde je placenta pripojená k bunkovej stene, sa zvyčajne tiahne smerom nahor, preč od krčka maternice. Problémy môžu nastať ak je nízko (menej ako 2 cm od krčka maternice), alebo prekrýva krčok maternice. Nízka poloha placenty môže zablokovať cestu dieťaťa pri pôrode. Komplikácia sa vyskytuje približne pri 1 z 200 pôrodov.
Poloha placenty býva dôsledne monitorovaná najmä pri 18. až 21. týždňovom ultrazvukovom vyšetrení. Neskôr počas tehotenstva (zvyčajne okolo 32. týždňa) ženy absolvujú ďalší ultrazvuk, aby sa znova skontrolovala jej poloha. U 9 z 10 žien je placenta v tomto bode už v hornej časti maternice.
Ak je placenta stále nízko v lone, zvyšuje sa šanca, že počas tehotenstva alebo pôrodu dôjde ku krvácaniu. Býva spravidla veľmi silné a ohrozuje matku aj dieťa. Spravidla, ak je placenta blízko alebo pokrýva krčok maternice, dieťa nemôže prísť na svet cez vagínu, preto sa odporúča cisársky rez.
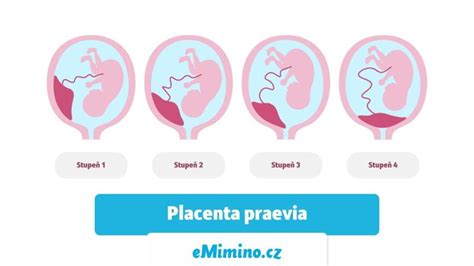
Nízko položená placenta je stav, pri ktorom sa placenta nachádza nízko v maternici a často pokrýva časť alebo celý vnútromaternicový vývod. Môže mať rôzne dôsledky pre tehotenstvo a pôrod, a je dôležité mať ho pod dohľadom lekára. Všetky otázky týkajúce sa uvedeného problému je potrebné smerovať na Vášho gynekológa. V jeho kompetencii je informovať Vás o potrebných režimových opatreniach, prípadne možných rizikách vyplývajúcich z aktuálneho gynekologického nález.
Ak vám lekár oznámi, že máte nízko položenú placentu, nepanikárte. Placenta sa väčšinou sama v priebehu tehotenstva „vytiahne“ späť nahor a ďalej od pôrodného kanála. V prípade zistenia nízko položenej placenty vás bude lekár viac monitorovať a sledovať prípadné pohyby placenty. Bohužiaľ, žiadna konkrétna liečba neexistuje. V opačnom prípade vám zrejme bude predpísaný pokoj na lôžku, veľa oddychu a žiadna väčšia fyzická námaha. V prípade krvácania urýchlene vyhľadajte lekára.
Ak máte nízko položenú placentu, gynekológ bude kontrolovať jej umiestnenie ultrazvukovým vyšetrením. Je možné, že sa v priebehu tehotenstva ešte posunie a bude môcť dôjsť k prirodzenému pôrodu. Normálny pôrod podstúpi rodička aj vtedy, keď má placentu nízko pri pôrodnom kanáli tak, že nebráni v ceste hlavičke bábätka.
Nelze jednoznačne určiť, čo spôsobuje nízko položenú placentu.
Napríklad, jedna z užívateliek uviedla: "Na ultrazvuku v 12. týždni mi tiež povedal, že mám nízko placentu. Na kontrole v 20. týždni už bolo všetko v poriadku." Iná skúsenosť: "Taktiež som to mala tak, ale doktorka mi hneď povedala, že do 20. týždňa sa to nerieši, je to bežné. Buď v pokoji." Avšak, nie vždy sa poloha placenty upraví.
"Mne povedali, že mám nízko položenú placentu v 20. týždni. Mám ju, bohužiaľ, na zadnej strane, takže sa od toho 20. týždňa ani pohla. Povedali mi, že s každým krvácaním rovno do pôrodnice, že by sa mohlo stať, že sa placenta odlučuje a to je problém."
Predčasné odlúčenie (abrupcia) placenty
Abrupcia placenty je pomerne zriedkavý, no vážny stav, keď sa predčasne odlúči od vnútornej steny maternice. Je jednou z príčin bolestí, krvácania a častejších kontrakcií. Spravidla k nej dochádza v druhej polovici tehotenstva, alebo pri pôrode. Abrupcia vplýva aj na dieťa, keďže zvyšuje riziko problémov s rastom plodu či predčasného pôrodu.
Nie je úplne jasné, čo spôsobuje odtrhnutie placenty. Ale medzi faktory, ktoré zvyšujú riziko, patria poranenie brušnej oblasti, fajčenie, užívanie omamných látok a vysoký krvný tlak. Ak je zistená abrupcia placenty, môže lekár odporučiť pôrod cisárskym rezom. Ak je plod ešte príliš malý, môže byť tehotná matka ponechaná v nemocnici na ďalšie pozorovanie.
Zadržanie placenty (placenta adherens)
Po narodení dieťaťa môže časť placenty zostať v maternici. Zadržaná placenta zvyšuje riziko infekcie a krvácania. Dojčenie dieťaťa čo najskôr po pôrode môže pomôcť prirodzene zvýšiť vylučovanie oxytocínu a pôrod placenty. Pôrodná asistentka tiež môže odporučiť zmenu polohy pri ležaní či dojčení. Podľa príčiny môže lekár odstrániť placentu manuálnou lýzou, v prípade vážnejších komplikácií operatívnym zákrokom.
Placenta a jej funkcia pri nedostatočnom vývoji
Placenta je orgán, ktorý sa vyvíja v maternici, keď sú ženy tehotné. Niekedy nerastie tak, ako musí, alebo sa môže zraniť. Výsledkom môže byť zdravotný stav známy ako placentárna nedostatočnosť. Tento stav je tiež bežne známy ako placentárna dysfunkcia alebo uteroplacentárna vaskulárna nedostatočnosť. Keď placenta nefunguje dobre, nemôže dodávať dostatok kyslíka a živín dieťaťu z krvného obehu matky. Bez tejto základnej podpory dieťa nemôže rásť a prosperovať. To môže spôsobiť predčasný pôrod, nízku pôrodnú hmotnosť, ako aj vrodené chyby a môžu tiež zvýšiť riziko komplikácií pre matku.
Placentárna nedostatočnosť nastáva, ak sa placenta nevyvinie správne alebo je poranená. Ak dôjde k poraneniu placenty, môže to znížiť krvný obeh medzi obehovým systémom matky a placentou. Výsledkom je, že dieťa dostáva menej živín, ako je potrebné. Môže to viesť k nedostatočne vyvinutému rastu, prejavom symptómov fetálnej tiesne a ťažkému pôrodu. Ak placenta zlyhá, nedokáže poskytnúť dieťaťu dostatok kyslíka a živín z krvného obehu ženy. Bez tejto kritickej podpory nemôže dieťa dobre rásť a rozvíjať sa. Môže to mať za následok predčasný pôrod, nízku pôrodnú hmotnosť a vrodené postihnutia. Zvyšuje tiež riziko komplikácií u žien.
Placentárna insuficiencia je náročná na identifikáciu, najmä pri prvom tehotenstve. Vo všeobecnosti existuje len málo alebo žiadne príznaky, ktoré súvisia s placentárnou insuficienciou. Niektoré stopy však môžu viesť k včasnej diagnostike tohto stavu. Ženy môžu pozorovať, že veľkosť ich maternice je menšia ako v predchádzajúcich tehotenstvách a plod môže byť tiež menej aktívny, ako sa očakávalo. Veľmi dôležité sú pravidelné predpôrodné prehliadky v pravidelných intervaloch. Placenta má tiež rozhodujúcu úlohu pri produkcii hormónov. Nedostatok placenty môže viesť k tomu, že dieťa dostane menej kyslíka a živín.
Placentárna nedostatočnosť sa môže vyskytnúť aj vtedy, keď existujú špecifické vývojové problémy s placentou. Placenta väčšinou býva uložená na zadnej strane maternice, výnimočne sa však nachádza v dolnej časti. Ak je placenta nízko a prekrýva vnútornú pôrodnú bránku, označuje sa ako vcestné lono alebo latinsky placenta praevia. Placenta umožňuje skrze pupočníkovú šnúru vášmu dieťaťu prijímať všetky živiny a kyslík. Jej prirodzená poloha je v zadnej časti maternice, umiestnená ale môže byť aj na prednej stene či na boku maternice. Problém nastáva, keď sa nachádza v dolnej časti maternice a čiastočne prekrýva vnútornú pôrodnú bránku.
V súčasnosti lekári nedokážu účinne liečiť placentárnu nedostatočnosť. Avšak liečba iných stavov, ako je cukrovka alebo vysoký krvný tlak, môže pomôcť pri raste dieťaťa. V takýchto prípadoch môže lekár odporučiť pokoj na lôžku alebo poslať pacienta k špecialistovi, ktorý môže predpísať určité steroidy, ktoré môžu pomôcť zvýšiť vývoj pľúc dieťaťa. Môže zvýšiť šance dieťaťa na prežitie pri predčasnom pôrode. Lekár môže tiež predpísať nízke dávky aspirínu a vitamínové doplnky, ktoré pomôžu placente pripojiť sa k maternici. Včasná detekcia je nevyhnutná pri zvládaní placentárnej insuficiencie. Ženy sa musia vyhýbať zneužívaniu drog, fajčeniu a konzumácii alkoholu. Musia zabezpečiť, aby dostali všetku požadovanú prenatálnu starostlivosť. Lekár môže vykonať testy na zistenie placentárnej nedostatočnosti.
Každý takýto prípad si vyžaduje individuálny prístup. Záleží hlavne na tom, ako hlboko je umiestnená placenta, či prekrýva pôrodný kanál, alebo zasahuje iba po jeho okraj. Rozhoduje aj to, či má budúca mamička nejaké ťažkosti, najčastejšie to býva nepravidelné krvácanie z rodidiel. Ak sa objaví, liečba a najmä pokoj sú na mieste. „Péenka“ je vhodná pri namáhavejšej práci. Ak nekrvácate, chodíte na pravidelné kontroly a sledujú vás ultrazvukom, občasný prenos šanónov vás neohrozuje. Pozorne však sledujte svoj stav. Keď spozorujete, že sa niečo zmenilo, máte výraznejší výtok, hlieny alebo krvácať, musíte ísť okamžite k svojmu gynekológovi alebo do nemocnice. Pri prevoze treba ležať. Keď je krvácanie silné, privolajte záchranku. Ako tehotenstvo postupuje, väčšine žien sa poloha placenty upraví a môžu porodiť prirodzenou cestou. Len menšiemu počtu sa stav nezmení a dieťa musí prísť na svet cisárskym rezom.
Príbehy a skúsenosti s placentou praevia
Príbeh 1: Mala som záväzok, že ak všetko dobre dopadne, podelím sa o príbeh, pozitívny príbeh. Negatívnych som našla až-až... Až som neverila, že to vôbec zvládneme. Zvládli sme to úplne dokonale. Ale po poriadku... Termín pôrodu vychádzal na 26.8.2019, vydržali sme bez komplikácií do plánovanej sekcie na deň 12.8.2019, teda ukončený 38.týždeň presne. Najskôr 7.týždeň špinenie, bol z toho nejaký hematóm, po týždni prestalo. Progesterón do konca 12. týždňa, postupne vysadzovanie. Takže reálne do konca 13. týždňa. Sono v 13. týždni, všetko v poriadku, bude to chlapček. Od 14.týždňa nasadený Asprin protect, preventívne, nakoľko prvé tehotenstvo sa objavila preeklampsia. Od začiatku tehotenstva zle od žalúdka nonstop. Vracanie postupne prestávalo, zhruba od 17. týždňa, tak som konečne už z domu vystrčila nos. Teraz už bude všetko v poriadku, som si vravela. Budem sa chodiť prechádzať, užívať si slniečko a tak. No dlho som sa netešila. Sono v 20.týždni, veľmi dôležité, ideme k odborníkovi. Po trištvrte hodine pán doktor povie, ešte skontrolujeme placentu. Placenta je veľmi dole, odporúčam minimálny pohyb, žiadna námaha, žiaden sexuálny styk. Čo to znamená a aké je nebezpečenstvo nemám ani poňatie, až zo zápisu vidím placenta praevia centralis. Tak googlim. Pár dní som čítala všetko možné, aj nemožné, články, diskusie, hrôzostrašné scenáre, tak len ležím a budem až do konca tehotenstva. Dávala som si krátkodobé ciele, dokedy to dáme minimálne, 24.týždeň za nami, super, bez komplikácií, prvorodená ide do školy v prírode, super, aj to sme dali. Koniec školského roka, paráda, žiadna komplikácia, len pán doktor, preventívne odporúča hospitalizáciu od 34.týždňa. Šoky, náreky, stres, nechcem. Môj pán doktor šiel na dovolenku, zastupujúca pani doktorka mala našťastie trošku iný názor, nakoľko by so mnou v nemocnici aj tak nič nerobili, len by som preventívne ležala a keďže krčok bol dostatočne dlhý a placenta marginalis, doporučovala len kľudový režim. Samozrejme, upozornenie, v prípade krvácania utekajte do nemocnice som dostávala pri každej návšteve lekára. Koniec júla som začala vybavovať predoperačné vyšetrenia a šla som sa objednať na plánovanú sekciu, nakoľko to malé bobátko bolo otočené priečne. Točil sa len v rámci tejto polohy. Jeden týždeň mal hlávku na pravej strane, druhý týždeň na ľavej a takto to striedal. Bol to už 36.týždeň, tak som už veľmi nestresovala a verila, že dva týždne ešte vydržím 2 v 1. V deň sekcie mi ešte primár povedal, že vzhľadom na môj zdravotný stav a množstvo ženských operácií by aj pri placente praevia marginalis skúsil prirodzený pôrod, ak by bol malý otočený správne. No napokon sa vyjadril, že operácia to bola celkom náročná, v dutine brušnej bolo veľmi veľa zrastov po operáciách predtým, rez museli robiť do tvaru T, aby sa dostali k bábätku a placenta bola prirastená, ale aj maternica, aj krčok ostali, no ďalšie tehotenstvo neodporúča. Takže ja som vydržala s touto diagnózou až do konca, bez krvácania, predčasného otvárania a podobných komplikácií. Poctivo som ležala, nič nerobila, nikam nechodila, čo bolo trošku utrpenie, som perfekcionista, zrazu som nič nemohla, jediný môj pohyb bola návšteva lekára, čo bolo dosť často, pretože sa mi pridružila ešte aj tehotenská cukrovka, tak som aj diabetológiu navštevovala a bola na diéte, ale stalo to za to. Toto som sa rozhodla napísať len preto, aby žienky s touto diagnózou nečítali iba horory. Neviem, aké je percento, že to bude takéto bezproblémové, ale som dôkazom toho, že to nie je nemožné. Bábätko má už dva mesiace, je zdravé, živé, všetko ako má byť. A ja na tehotenstvo alebo bolesti po sekcii už ani nepomyslím...
Príbeh 2: Ahojte baby, pridávam aj ja svoj príbeh s placentou marginallis alebo keď sa radosť z dvoch čiarok, zmení na strach o dieťa....... placentu marginallis alebo okrajovú placentu mi zistili v 12-tom týždni, keď som pri vaginálnom sone zakrvácala. Od 5 tt som bola na rizikovom, pretože som najprv špinila a potom trošku zakrvácala. Mala som sa šetriť, pohlavný styk, dvíhanie ťažkých predmetov a námaha boli úplne tabu.... Neustále som myslela na to, ako toto tehotenstvo dopadne, keďže som niečo čítala. Ale stále som dúfala, že vždy je to na prírode a každá žena je individuálna a možno aj ja budem môcť porodiť spontánne, hoci mi dr. naplánoval sekciu 2 týždne pred predpokladaným termínom pôrodu. Vraj, aby nenastúpili kontrakcie, pretože sa môže spustiť masívne krvácanie a nastať u matky akútny stav..... Nemohla som nikam cestovať, aby som bola pri nemocnici, ak by som náhodou začala krvácať...takže som si vlastne toto tehotenstvo neužila. Neustále som myslela na to, čo ak začnem krvácať..... Vydržali sme do 29tt, keď nastala abrupcia (odlúčenie) placenty. Začala som krvácať, volala som si záchranku a do hodiny museli urobiť akútny cisársky rez. Malý mal 1550g a 37cm, apgar skóre 5-6-6. Ja som dostala 6 transfúzii krvi a malého museli oživovať. Ale našťastie všetko dopadlo o.k. Pobudli sme 6 týždňov v nemocnici, z toho 3 týždne v inkubátore. Ale už sme doma a užívame si jeden druhého, hlavne preto, lebo náš Matejko je veľký bojovník. Túto diagnózu netreba podceňovať. Radšej treba ísť ležať do nemocnice, ak vám to doporučia. Každá minúta, keď začnete krvácať je dôležitá. U mňa bol problém aj to, že mi nechali 5-týždňový interval medzi poradňami, čo je pre rizikové tehotenstvo veľmi veľa a placenta marginallis, ktorú mi diagnostikovali v 12tt sa zmenila na placentu totalis, čo je tá najzávažnejšia forma uloženia placenty.
Príbeh 3: Pri prvom synovi som mala vážne problémy v tehotenstve a v nemocnici som strávila nekonečné 4 mesiace, ale to je iný príbeh. Potom som sa veľmi bála druhého tehotenstva. Očakávala som podobné ťažkosti a nechcela som už prežiť toľko strachu. Ale predsa som sa na to dala a všetko prebiehalo úplne super, až na to, že mi lekár diagnostikoval placentu praeviu. V tom čase som v TV novinách videla reportáž o mamičke, ktorá vykrvácala, keďže ju nestihli priviezť do nemocnice do 15 minút a zomrela. Takže to mi tiež nepridalo. A druhá vec bola, že bývame 18 km od najbližšej nemocnice. Čiže záchranka by ani nestihla prísť do 15 minút. Takže som opäť žila v strachu, o to väčšom, že som doma mala 1,5 ročného synčeka a nemohla som veľmi vylihovať. Nakoniec všetko dopadlo super. Až na to, že po pôrode mi zostali zvyšky placenty a vykrvácala som im rovno na izbe na piaty deň po pôrode, keďže bol Silvester a lekár povedal, že v noci sa SONO nerobí. Takže ma nechali silno krvácať 16 hodín. Ráno už behali okolo mňa a urobili mi kyretáž na poslednú chvíľu. Vtedy mi povedali nech sa už radšej tretíkrát nevraciam. A predsa túžba bola silnejšia a tretie tehotenstvo, aj keď už vo vyššom veku som mala konečne ukážkové, aj pôrod bol rýchly a pekný a dieťatko ani nehovorím. Teraz má rok a na prstoch jednej ruky by som spočítala koľkokrát plakala a neboli sme ani jedinkú noc hore. Prespala hneď ako sme došli z pôrodnice 6-8 hodín, aj napriek tomu, že ju dodnes kojím. Takže určite sa to všetko vyplatilo. Na strach som už dávno zabudla, aj keď viem, že nie každá žena má to šťastie, aby to dopadlo tak ako u nás. A o to viac si to vážim a teším sa z každého dňa, lebo každučký človek je jeden veľký neskutočný zázrak.
Prípad s krvácaním a hematómom
Dobrý deň, chcela by som sa poradiť. Som 15+3tt a už druhý krát som bola hospitalizovaná z dôsledku silného krvácania prvý krát to bolo v 8tt a druhý krát v 13tt. Pri oboch krvácaniach mi následne zistili hematóm. Prvý okolo 4cm ale ten druhý už bol 8x4 cm pri druhej hospitalizácii. Pri tej druhej hospitalizácii mi povedali, že ten hematóm sa nachádza za placentou a o týždeň na kontrolnom sone bol na druhej strane, že sa nejako presunul. Keď som to povedala svojmu gynekológovi povedal, že je to nereálne aby sa presunul, že na tej druhej strane sa mi musel spraviť iný. Len neviem kde znizol ten za placentou, keďže tam po týždni na tom kontrolnom sone nebol. Po tejto druhej hospitalizácii mi v nemocnici nasadili liečbu 3x2 denne ascorutin a 2x1 cyclonamine. Avšak môj obvodný gynekológ mi chce cyclonamine vysadiť vraj mi to môže spôsobiť trombózy. Obidve hospitalizácie som krvacala max 3 dní a potom to prešlo úplne. Nemala som a ani nemám žiadne špinenie. V nemocnici mi povedali, že najskôr kvôli praskaniu nejakých cievok krvácam a robia sa mi hematomy avšak môj obvodný gynekológ mi povedal, že je to v dôsledku toho, že mám nízko uloženú placentu a ta sa mi ako keby odlupila z toho krvácam a následne sa znovu prilepi o maternicu. Prosím Vás o Váš názor aj čo sa týka toho krvácania, toho cyclonamine či je vhodné ho brať aj naďalej aj keď nekrvacam už, ako preventívnu liečbu alebo je lepšie ho vysadiť. Beriem tiež magnézium a progesteron 2x1 tabletu. Taktiež obidve hospitalizácii vychádzali na obdobie kedy som mala mať plodné dní a ovuláciu, môže to mať s tým niečo spoločné? Je to moje druhé tehotenstvo a to prvé bolo úplne bezproblémové. Veľmi pekne ďakujem za radu nakoľko tie názory sú úplne protichodné a ja už neviem čomu mám veriť.
Čo robiť, keď je placenta nízko?
Ak vám lekár diagnostikuje nízko položenú placentu, je dôležité dodržiavať jeho pokyny a podniknúť kroky na zabezpečenie zdravého tehotenstva:
- Kľudový režim: Vyhýbajte sa namáhavej fyzickej aktivite a doprajte si dostatok odpočinku. Ležanie s mierne vyvýšenými nohami môže pomôcť znížiť tlak na krčok maternice.
- Vyhýbajte sa sexuálnej aktivite a používaniu tampónov: Tieto aktivity môžu zvýšiť riziko krvácania a infekcie.
- Hydratácia: Pite dostatok tekutín, aby ste predišli dehydratácii, ktorá môže vyvolať kontrakcie.
- Pravidelné prehliadky: Dodržiavajte všetky naplánované prehliadky u lekára, aby sa monitoroval stav dieťaťa a krčka maternice.
- Lieky: Lekár vám môže predpísať lieky na uvoľnenie svalstva maternice (napr. magnézium alebo Guajacuran) alebo na prevenciu predčasného pôrodu.
- Podporný tehotenský pás: Nosenie podporného tehotenského pásu môže pomôcť znížiť tlak na panvovú oblasť.
- Hospitalizácia: V prípade silného krvácania alebo iných komplikácií môže byť potrebná hospitalizácia.
Treba len veľa oddychovať. Odporúča sa šetriaci režim, dostatočný odpočinok a zdravá strava. Neskoršie sa môže stať, že budete musieť ležať v nemocnici až do pôrodu. Je dôležité počúvať lekárov a dodržiavať ich pokyny. Niektoré ženy si myslia, že zbytočné opatrenia nie sú potrebné, ale je lepšie byť pripravený na všetko.
Možnosti uchovania placenty
Mnohí rodičia na celom svete už desiatky rokov využívajú možnosť uchovania pupočníkovej krvi. Týmto spôsobom chcú zabezpečiť „zdravotnú poistku“ pre svoje deti pre prípad, keby sa u nich v budúcnosti vyskytlo niektoré ochorenie, ktoré je možné ňou liečiť. V banke pupočníkovej krvi Cord Blood Center je možné uchovať aj tkanivo pupočníka a v posledných rokoch pribudla aj možnosť uchovať placentu. Práve z placenty je možné získať najväčšie množstvo ale aj najširšie spektrum buniek spomedzi všetkých perinatálnych tkanív (pupočníková krv, tkanivo pupočníka a placenta). Bunky placenty majú vysokú biokompatibilitu, sú vhodné na liečebné využitie aj pre matku či otca a iných členov rodiny. Jej odber je pre dieťa aj matku úplne bezpečný a nemá žiaden vplyv na pôrod.
Dva spôsoby využitia placenty
V ostatných rokoch sa ako o najsľubnejšom zdroji buniek na použitie v bunkovej terapii hovorí o placente. Tento unikátny zdroj bunkových populácií sa po jej pôrode dokáže zužitkovať hneď dvakrát, a to na:
- Odber pupočníkovej krvi zo žíl placenty
- Odber celého tkaniva placenty
Pupočníková krv
Pupočníková krv, ktorá sa nachádza v žilách placenty, je bohatá na vzácne krvotvorné kmeňové bunky. Ich podanie (transplantácia) je účinné pri desiatkach závažných ochorení, hlavne pri niektorých hematologických a onkologických ochoreniach. Najnovšie výskumy tiež ukazujú, že bunky pupočníkovej krvi sú využiteľné aj pri rôznych neurologických poškodeniach. Po intravenóznom podaní sú bunky do miesta poškodenia priťahované zápalovými faktormi produkovanými v poškodenom tkanive. Následne sú schopné regenerovať poškodené nervové tkanivo. „Kým ich schopnosť diferenciácie umožňuje nahradiť poškodené tkanivo, imunomodulačnými schopnosťami znižujú zápalové procesy prítomné pri mnohých ochoreniach, ako aj pri hypoxických a ischemických poškodeniach mozgu, ako sú detská mozgová obrna, hypoxicko-ischemická encefalopatia, ale aj autizmus, a tým dochádza k regenerácii mozgu,“ upresňuje molekulárna genetička MSc. Dominika Valent Raffajová.
Tkanivo placenty
Tkanivo placenty je v porovnaní s pupočníkovou krvou zdrojom širšieho spektra kmeňových buniek a tiež napríklad tzv. endoteliálnych progenitorov, ktoré podporujú tvorbu nových krvných ciev. Molekulárna genetička dodáva, že výhoda buniek získaných z placenty je, že vďaka ich imunologickej naivite sú oveľa lepšie tolerované v organizme príjemcu. Preto z nej môžu mať prospech aj rodičia či iní príbuzní dieťaťa.
Obrovský liečebný potenciál
Klinické štúdie poukazujú, že kmeňové bunky pochádzajúce z placenty majú vysoký terapeutický potenciál. Skúmajú sa najmä pri liečbe ochorení ako: malígne ochorenia krvi - napr. leukémia a lymfómy, onkologické ochorenia - rakovina prsníka, hrubého čreva a konečníka, neurologické poruchy - detská mozgová obrna, cievna mozgová príhoda, poškodenia mozgu a miechy, Parkinsonova choroba, auto-imunitné ochorenia - lupus, skleróza multiplex, Crohnova choroba, kardiovaskulárne ochorenia - infarkt myokardu, kardiomyopatia, kritická končatinová ischémia, diabetes, ortopedické poškodenia - kĺbová chrupavka, artróza, rázštep chrbtice, gynekologické ochorenia - vnútromaternicové zrasty, dysfunkcia vaječníkov, ochorenia dýchacích ciest - astma, fibróza pľúc, pneumónia spôsobená Covid-19, ochorenia pečene - fibróza pečene.
Výhodou buniek placenty je ich ľahká dostupnosť, neinvazívny postup pri ich získavaní...