Parodontálne patogény a ich produkty sa môžu dostať k placente a rozšíriť sa tam do plodovej vody, čím cirkulujú aj v plode. Navyše, infekcia alebo zápal môže spôsobiť štrukturálne zmeny na placente, vedúce k preeklampsii a poruche transportu živín, čo spôsobí nízku pôrodnú hmotnosť. Poloha plodu môže tiež vyústiť do poškodenia tkanív, zvyšujúc riziko prenatálnej úmrtnosti alebo chorobnosti.
V roku 1891 Miller publikoval teóriu ohniskovej infekcie, ktorá predpokladala, že ložiská ústnej infekcie boli zodpovedné za množstvo regionálnych a systémových ochorení, takých ako angína, zápal pľúc, endokarditída a otrava krvi. Avšak nedostatok vedeckých dôkazov odsunul túto teóriu do letargie. O 100 rokov neskôr, na začiatku 90-tych rokov 20. storočia, Offenbacherova skupina, používajúc model bakteriémie a komorový model na napodobnenie ohniskovej infekcie u tehotných škrečkov, ukázala, že paropatogény a zápalové procesy pri parodontitíde majú schopnosť rozšíriť sa systematicky do plodovo-placentovej jednotky cez krvný obeh a spôsobujú komplikácie v tehotenstve. Títo autori navrhujú, aby bola parodontitída zaradená medzi ochorenia, ktoré negatívne ovplyvňujú celkové zdravie človeka. Ústna infekcia, rovnako ako parodontálna infekcia, pôsobí ako vzdialená zásobáreň škodlivých mikroorganizmov a ich toxických produktov a môže vplývať na výsledky tehotenstva.
Hoci veľké množstvo epidemiologických štúdií ukazuje pozitívne prepojenie medzi parodontálnym ochorením a nepriaznivými výsledkami tehotenstva, výsledky nemajú vždy štatistickú významnosť. Výsledky systematických prehľadov a analýz sú rozmanité, pretože vo výskumoch sa používajú metodologické nezrovnalosti a preto sú ťažko porovnateľné. Sú tu veľké rozdiely v populácii, rozdielne pôrodnícke riziko a iné faktory, o ktorých je známe, že menia výskyt nepriaznivých výsledkov tehotenstva (NVT), bez ohľadu na stav v ústach.
Fyziológia normálneho tehotenstva
Aby sme lepšie pochopili, ako parodontálne patogény môžu vplývať na výsledky tehotenstva, musíme najprv stručne vysvetliť fyziológiu normálneho tehotenstva a zmeny, ktoré sa vyskytujú počas tehotenských komplikácií. Po počatí, placenta, ktorá je úplne odvodená od plodu, sa zväčšuje a rastie kompletne podporovaná maternicovým tkanivom. Cez cievy placenty prebieha výmena živín a odpadu medzi matkou a plodom. Táto výmena prebieha cez pupočnú šnúru, ktorá spája plod s placentou. Majúc potrebné zásoby, plod rastie v plodovej vode, ktorá sa nachádza v plodovom vaku. Steny tejto dutiny pozostávajú z amniónov a choriónov a ako placenta sú pripojené k maternici cez endometrium a myometrium.
Ako plod rastie, zvyšujú sa požiadavky na výživu a zmenšuje sa priestor. Preto, ako postupuje tehotenstvo, v plodovej vode sa vyrovnáva hladina prostaglandínu E2 (PGE2) a zápalové cytokíny (TNF-α a IL-1β) rastú stále, až kým nie je dosiahnutý kritický prah, aby vyvolal prasknutie membrán plodového vaku, kontrakcie maternice, dilatáciu cervixu a pôrod. Teda, normálny pôrod je kontrolovaný signalizovaním zápalu a tento proces reprezentuje spúšťací mechanizmus, ktorý môže byť modifikovaný vnútornými stimulmi vrátane infekcie a zápalovými stresormi.

Patogénne mechanizmy nepriaznivých výsledkov tehotenstva (NVT)
Veľký počet štúdií spája zvýšenie úrovne miestnych a systémových markerov zápalu s NVT. Zvýšené hodnoty pro-zápalových cytokínov v materskom sére (IL-1, IL-6, IL-8 a TNF-α) boli zistené pri predčasných pôrodoch, tiež u novorodencov s nízkou hmotnosťou (PLBW - pôrod s nízkou pôrodnou hmotnosťou). Tiež zvýšená hladina C-reaktívneho proteínu je tiež spojená s predčasným pôrodom (PB).
Preeklampsia je porušenie placenty, jej príznaky sú: proteinúria, zvýšený tlak, edémy. Pre-eklampsia, ktorá sa môže vyskytovať len počas tehotenstva, vplýva primárne na tehotnú ženu, nie na plod. Prejavuje sa hlavne nárastom krvného tlaku a materskou proteínúriou a tiež je spojená s vysokým stupňom pro-zápalových cytokínov. Je známe, že IL-6 a TNF-α sa miešajú so signalizáciou inzulínu a sú tiež v protiklade s inzulínom. Preto, trvale zvýšené hladiny IL-6 a TNF-α môžu sa miešať s metabolizmom sacharidov a spôsobiť tak glukózovú intoleranciu, ktorá môže vyústiť do gestačného diabetu mellitus (GDM).
Keďže zvýšené uvoľňovanie zápalových cytokínov a mediátorov hrá kritickú úlohu v patogenéze NVT, boli vyhodnotené infekcie uro-genitálneho (UG) traktu. V skutočnosti, vnútromaternicová infekcia môže byť pripútaná k deciduu, rozšíriť sa do priestoru medzi amniónom a choriónom a dostať sa do plodovej vody (infekcia plodovej vody). Mikroorganizmy môžu získať prístup do plodovej dutiny:
- vzostupom z vagíny a krčka maternice,
- hematogénnou disemináciou cez placentu,
- náhodným rozšírením v čase invazívnych procesov (amniocentéza) a
- retrográdnym rozšírením cez vajcovody.
Táto mikrobiálna invázia je často spájaná s vnútroplodovým zápalom a zápalovou reakciou plodu, ktorá je spojená s NVT. Zaujímavé je, že vnútromaternicová infekcia by mohla zodpovedať za 25-40 % PB. Avšak toto percento môže byť podhodnotené kvôli ťažkostiam v kultivačných technikách a prítomnosťou subklinických infekcií.
Je potrebné poznamenať, že zvýšené hodnoty PGE2 boli pozorované v plodovej vode v spojitosti s PLBW, dokonca pri absencii klinickej alebo subklinickej infekcie genitálneho traktu. Predpokladá sa, že väčšina PB prípadov je pravdepodobne spôsobená infekciou neznámeho pôvodu.
Vplyv parodontitídy na výsledky tehotenstva
Opísané štúdie vývoja ľudského a zvieracieho plodu poskytujú prehľad možných súvislostí medzi parodontitídou a jej negatívnym vplyvom na nepriaznivé výsledky tehotenstva (NVT). Počas tehotenstva dochádza kvôli hormonálnym zmenám k zvýšenej cievnej priepustnosti, čo uľahčuje vstup paropatogénov a ich vedľajších produktov do krvného obehu a translokáciu do placenty (translokácia - prestup baktérií do placenty).
Vzrastajúci zápal prispieva k prestupu ústnych mikroorganizmov do krvného obehu. Niektoré parodontálne patogény (PP) - FadAadhesin z *F. nucleatum* spôsobujú aktívnu permeabilizáciu endotelu (trvalé rozšírenie ciev), a to umožňuje preniknúť dokonca aj iným baktériám do krvného obehu, čo tiež zvyšuje potenciálnu bakteriémiu. PP sa ďalej dostanú do okolitých tkanív cez napadnuté endoteliálne bunky. Ďalej sa PP cez placentárnu žilu z krvného obehu matky dostanú do systémového obehu plodu a do plodovej vody. Ak sa organizmus vie dostatočne brániť proti infekcii maternice, potom nedochádza k poškodeniu plodu a žiadne komplikácie tehotenstva nehrozia. Avšak, ak imunita organizmu je nedostatočná, miestna produkcia zápalových cytokínov plodového tkaniva môže spôsobiť predčasný odtok plodovej vody a kontrakcie, ktoré spôsobia potrat alebo predčasný pôrod.
Nahromadenie pro-zápalových cytokínov v maternicovom obehu môže tiež byť rozšírené cytokínmi produkovanými z tkaniva ďasien, hoci dôkaz pre tento pravdepodobný spôsob je stále nedostatočný. Navyše, infekcia a následný zápal v placente znižuje expresiu génov, ktoré sa vzťahujú na rast a vývoj placenty a plodu. Toto prispeje k značnej premene v stavbe placenty, zvlášť v oblastiach, ktoré sú kritické pre látkovú výmenu medzi matkou a plodom. Vystavenie plodu parodontálnym patogénom a ich vedľajším produktom môže tiež spôsobiť zničenie tkaniva. Závisiac od rozsahu poškodenia plodu, môže plod zomrieť alebo môže dôjsť k zvýšenému riziku prenatálnej úmrtnosti alebo chorobnosti. Navyše, niektoré defekty, ktoré vznikajú počas vývoja plodu ako dôsledok infekcie, môžu sa prejaviť neskôr počas vývoja človeka po pôrode.
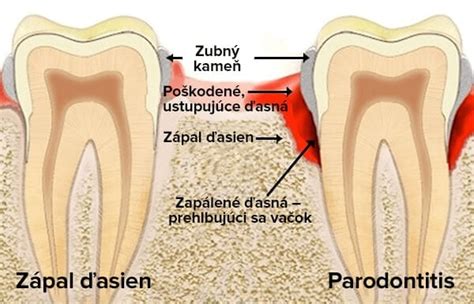
Kľúčové faktory a výzvy v spojení parodontitídy a NVT
Základný biologický model, ktorý spája parodontálne ochorenie (PD) a NVT má určité hranice, keďže časť dát bola vytvorená na modeli zvierat alebo na experimentoch in vitro a možno nie celkom platia na in vivo situácie u ľudí. Navyše je evidentné, že mnoho aspektov týchto biologických cestičiek potrebuje ďalšie objasnenie a hĺbkové štúdium. Skutočná otázka, ktorá by nám pomohla pochopiť možné spojenie PD s NVT je, aké sú podmienky a parametre, ktoré umožňujú parodontálnym baktériám získať prístup do celého organizmu a tak poškodzovať plodovo-placentárny útvar.
Kľúčový faktor v tomto procese je bakteriémia. Zapálené parodontálne tkanivá so vzrastajúcou cievnou priepustnosťou sú hlavným zdrojom parodontálnych patogénov, ktoré sa odtiaľ dostanú do krvného obehu. Avšak nie je jasné, koľko baktérií je potrebných, aby vstúpili do krvného obehu a aby boli schopné vyvolať NVT. Štúdie Formera a jeho spolupracovníkov ukazujú, že u pacientov s parodontitídou je rozsah bakteriémie spojený s indexom zápalu ďasien, s indexom hodnotiacim zubný povlak a počtom miest s krvácaním, ale nie s meraním hĺbky vačku. Preto, nárast klinických parametrov PD, takých ako skúmanie hĺbky vačku, ktorá určuje vážnosť ochorenia, nemusia korešpondovať s lineárnym nárastom bakteriémie.
Okrem toho, schopnosť určitých parodontálnych patogénov, napr. *C.rectus* a *F.nucleatum*, ktoré patria k „Oranžovému komplexu“, je spojená so skorým zápalom ďasien, krvácaním pri sondovaní a sú prítomné vždy pri miernom a ťažkom stupni parodontitídy. V štúdiách modelov zvieracích infekcií a pozorovacích štúdiách u ľudí je výrazne dokázaný patogénny potenciál a možná úloha infekcie *C.recta* a *F. nucleata* v NVT. Avšak, tieto mikroorganizmy sú veľmi rozšírené v podďasnovej flóre aj u ľudí so zdravým parodontom. Čo odlišuje *C.rectus* a *F. nucleatum* ako potenciálne plodové patogény je to, že sú hrozbou, iba keď je zasiahnutá placenta (aj u tehotných bez parodontitídy).
Teda z dôvodu, aby sa naše chápanie pohlo vpred, mali by sme vidieť potenciálne spojenie ako jednu z príčin, ktorá vyvoláva plodovo-placentárnu infekciu. Liečba parodontitídy počas tehotenstva je už neskorá forma prevencie a nesie so sebou riziko prestupu baktérií do plodovo-placentárnej oblasti. Základom je prevencia - liečba parodontitídy a gingivitídy u žien vždy počas plánovania tehotenstva, motivácia k orálnemu zdraviu a jeho vplyvu na zdravý vývoj plodu.
Je tiež potrebné poznamenať, že pozorovacie štúdie u ľudí ukazujú, že nie všetci pacienti s podobnými mikrobiálnymi profilmi prezentujú porovnateľné vystavenie plodu parodontálnym patogénom. Stále platí, že každý mikrobiálny druh môže mať rôzne kmene s virulentnými faktormi odlišných účinkov.
Hematogénna diseminácia a jej dôsledky
Baktérie a ich vedľajšie produkty, ako aj pro-zápalové cytokíny, ovplyvňujú zápalové mediátory, ktoré vedú k akútnej fáze zápalu z materskej pečene. Tie sa dostávajú k plodu, čo môže viesť k placentárnemu zápalu, k redukcii rastových faktorov, a dochádza k vývoju poškodeného orgánu (potrat, prenatálna úmrtnosť, dlhotrvajúca neschopnosť, úmrtnosť).
Problémy tehotnej mamy: Zápal ďasien v tehotenstve
Mimomaternicové tehotenstvo
Keď sa oplodnené vajíčko prichytí mimo maternice, nazýva sa to mimomaternicové tehotenstvo. Maternica ženy, nazývaná aj maternica, je domovom plodu ešte pred narodením dieťaťa. Tehotenstvo začína, keď sa oplodnené vajíčko uhniezdi v maternici. V mnohých prípadoch sa oplodnené vajíčko prichytí mimo steny maternice - vo vajcovodoch, krčku maternice atď. Mimomaternicové tehotenstvo sa vyskytuje približne u 1 z 50 tehotenstiev a vyžaduje si okamžitú pozornosť.
Príčiny mimomaternicového tehotenstva
Príčiny zahniezdenia oplodneného vajíčka vo vajíčkovode sú rôzne. Patria k nim vrodené dlhé, málo pohyblivé vajíčkovody, ktoré vajíčko včas nedopravia do maternicovej dutiny, stavy po zápaloch alebo operáciách vajíčkovodu, zavedené vnútromaternicové teliesko a endometrióza. Častou komplikáciou môžu byť aj chronické a opakujúce sa infekcie v panvovej oblasti. V prípade infekcie ide hlavne o sexuálne prenosné choroby. V poslednom čase sa veľmi často vyskytuje infekcia spôsobená baktériou *Chlamydia trachomatis*. Endometrióza je choroba, pri ktorej sa výstelka maternice nachádza aj mimo nej. Ak je to vo vajíčkovode, je tu riziko, že sa vajíčko uhniezdi práve tam. Tehotenstvo po umelom oplodnení je tiež rizikové. Vo vzácnych prípadoch sa môžu vyskytnúť súčasne vnútromaternicové a mimomaternicové tehotenstvo. Pri zavádzaní viacerých vajíčok pri umelom oplodnení sa niektoré z nich môže zahniezdiť správne v maternici a ďalšie mimo nej.
Riziko mimomaternicového tehotenstva zvyšuje:
- predchádzajúce mimomaternicové tehotenstvo,
- endometrióza,
- zápal vajíčkovodov, vaječníkov alebo maternice,
- operácia v panvovej oblasti, napr. akútny zápal slepého čreva,
- pohlavná choroba, napr. kvapavka alebo chlamydióza,
- otehotnenie po sterilizácii,
- otehotnenie pri zavedenom vnútromaternicovom teliesku.
Prejavy a priebeh mimomaternicového tehotenstva
Rastúca neporušená mimomaternicová gravidita spôsobuje tupé bolesti v podbrušku, ktoré môžu byť jednostranné podľa toho, v ktorom vajíčkovode sa uhniezdilo oplodnené vajíčko. Môže nastať ľahké špinenie v termíne, keď žena pravidelne očakáva menštruáciu, ale aj mimo neho. Môže dôjsť k odumretiu plodového vajca, ktoré je vypudené do brušnej dutiny. Ide teda o potrat, ktorý je spojený s miernym krvácaním do brušnej dutiny, kŕčovitými bolesťami a hnedkastým výtokom.
Diagnóza a liečba mimomaternicového tehotenstva
Mimomaternicové tehotenstvo sa zvyčajne diagnostikuje vyšetrením krvi a určením hladiny tehotenského hormónu hCG. Tá býva obyčajne nižšia ako v prípade klasicky prebiehajúceho tehotenstva. Ďalej sa na potvrdenie diagnózy používa ultrazvukové a vaginálne vyšetrenie. Ultrazvukové vyšetrenie môže odhaliť samotné embryo, jeho tkanivá, opuchnutý vajíčkovod, prípadne krvnú zrazeninu. Vďaka vaginálnemu vyšetreniu môže gynekológ lokalizovať zdroj bolesti alebo zväčšený vajíčkovod v mieste, kde sa vajíčko zahniezdilo.
Mimomaternicové tehotenstvo sa lieči väčšinou laparoskopicky, t. j. chirurgickým odstránením oplodneného vajíčka, v akútnych prípadoch veľkou brušnou operáciou, keď je nutné urobiť kompletnú revíziu brušnej dutiny. Najdôležitejšie je s operáciou neotáľať, inak môžu byť následky masívneho krvácania do brušnej dutiny smrteľné. Obidva zákroky sa vykonávajú v celkovej narkóze. Rekonvalescencia po laparoskopickej operácii trvá zhruba jeden týždeň. Po veľkej brušnej operácii trvá hospitalizácia asi jeden týždeň a rekonvalescencia ďalších niekoľko týždňov.
Po jednom mimomaternicovom tehotenstve sa vystavujete zvýšenému riziku ďalšieho tehotenstva, ale to vám nesmie brániť v pokuse o opätovné otehotnenie. Po úplnom zotavení z operácie musíte navštíviť svojho lekára predtým, ako sa pokúsite znova otehotnieť. Musíte vedieť, že po mimomaternicovom tehotenstve je možné následne otehotnieť zdravo, donosene. Recidíva (opakovanie) mimomaternicového tehotenstva je pomerne vysoká (10 až 15 %), preto by ženy, ktoré prekonali mimomaternicové tehotenstvo a znova otehotnejú, mali navštíviť svojho ženského lekára čo najskôr.
Syndróm úmrtia plodu
Syndróm úmrtia plodu, známy aj ako úmrtie dieťaťa v maternici, označuje situáciu, keď prosperujúcemu bábätku prestane biť srdce a nastane jeho úmrtie. Po potvrdení úmrtia sa vyvoláva pôrod a žena prechádza obdobím šestonedelia, počas ktorého sa jej telo regeneruje.
Rozdiely medzi úmrtím plodu, spontánnym potratom a zamĺknutým tehotenstvom
- Zamĺknutý potrat: Nastáva v skorom štádiu tehotenstva, často pred začatím srdcovej činnosti embrya. Rast embrya sa zastaví bez sprievodných príznakov a po odumretí sa vykonáva kyretáž.
- Spontánny potrat: Hranica medzi spontánnym potratom a úmrtím plodu v maternici nie je vždy jasná. Rozhodujúcim faktorom je týždeň tehotenstva (zvyčajne 22. až 28.).
- Úmrtie plodu v maternici: Nastáva v pokročilých týždňoch tehotenstva, v treťom trimestri, pričom hmotnosť plodu je nad 1 000 g. Zvyčajne sa vyvolá pôrod.
Príznaky syndrómu mŕtveho plodu
Lekár potvrdí úmrtie plodu v maternici na základe absencie srdcovej aktivity dieťaťa pomocou ultrazvuku a CTG vyšetrenia. Tehotná žena môže vnímať nasledovné symptómy:
- Telesná slabosť, malátnosť a únava: Ženy môžu pociťovať zvýšenú únavu a celkovú slabosť.
- Zvýšená telesná teplota: Môže ísť o mierne zvýšenie teploty.
- Vaginálne krvácanie: Často nastáva pri abrupcii placenty alebo iných placentárnych problémoch.
- Absencia pohybov dieťaťa: Ak dieťa dlhšie nereaguje pohybmi na vonkajšie podnety, je potrebné vyhľadať lekára.
- Kontrakčná činnosť maternice: Môže byť ťažké rozlíšiť od poslíčkov, často sa kombinuje s krvácaním a únavou.
Príčiny úmrtia plodu v maternici
Presná príčina úmrtia plodu sa v mnohých prípadoch nedá určiť ani po pitve. Príčiny môžu byť na strane matky alebo plodu.
Príčiny na strane matky:
- Preeklampsia: Tehotenské ochorenie s vysokým krvným tlakom a zvýšenou hladinou bielkovín v moči. Môže viesť k eklampsii a HELLP syndrómu.
- Placentárne komplikácie: Abrupcia placenty (predčasné odlúčenie) alebo vcestná placenta môžu spôsobiť rozsiahle krvácanie a nedostatok kyslíka pre plod.
- Ochorenia pečene alebo cukrovka: Nepriaznivý zdravotný stav matky pred tehotenstvom zhoršuje prognózu prežitia plodu.
- Komplikácie s pupočníkom: Pravý uzol na pupočnej šnúre alebo naliehanie pupočníka.
Príčiny na strane plodu:
- Genetické a vývojové vady: Vrodené vývojové vady sú častou príčinou úmrtia plodu.
- Rozličné Rh faktory krvi matky a plodu: Rh inkompatibilita môže vyvolať komplikácie a úmrtie plodu.
Vnútromaternicová infekcia
Vnútromaternicová infekcia je závažný stav, ktorý môže viesť k úmrtiu plodu. Medzi ďalšie rizikové faktory patria:
- Predčasný odtok plodovej vody
- Dlhotrvajúci pôrod
- Viacpočetné tehotenstvo
- Infekcie močových ciest
- Bakteriálna vaginóza
- Sexuálne prenosné infekcie
Diagnostika a liečba vnútromaternicovej infekcie
Diagnostika vnútromaternicovej infekcie zahŕňa klinické vyšetrenie, laboratórne testy (vyšetrenie krvi a moču), ultrazvuk a v niektorých prípadoch amniocentézu. Liečba zvyčajne zahŕňa antibiotiká, vyvolanie pôrodu alebo cisársky rez.
tags: #vnutromaternicova #infekcia #a #tehotenstvo